Учебник по хирургии острый аппендицит

 Год выпуска: 2007
Год выпуска: 2007
Автор: Д.Г. Кригер, А.В. Федоров, П.К. Воскресенский, А.Ф. Дронов
Жанр: Хирургия
Формат: DjVu
Качество: Отсканированные страницы
Описание: Предлагаемая читателям книга «Острый аппендицит» написана на основе большого клинического опыта авторов, отражающего деятельность нескольких ведущих хирургических клиник Москвы. Практическое руководство удачно сочетает описание классических способов распознавания и лечения острого аппендицита с применением новых современных методов, получивших развитие в последние годы.
Обширный и оригинальный иллюстративный материал органично дополняет текст, существенно облегчает понимание диагностических приемов и выполнения оперативных пособий. Это вполне соответствует основной цели книги: в ясной и четкой форме представить современные подходы к решению задач, которые возникают при диагностике и лечении острого аппендицита и его осложнений.
Практическое руководство «Острый аппендицит» в своей диагностической части ориентировано на врачей разных специальностей как амбулаторного, так и госпитального звена, в том числе и педиатров.
Раздел, посвященный оперативному лечению острого аппендицита, вызовет интерес не только у хирургов общего профиля, но и студентов старших курсов, интернов, клинических ординаторов.
Можно надеяться, что книга «Острый аппендицит» привлечет внимание преподавателей медицинских ВУЗов, так как является чрезвычайно полезным руководством в деле подготовки хирургических кадров.
Содержание книги
Краткий исторический очерк
Клиническая диагностика острого аппендицита
2.1. Классификация острого аппендицита
2.2. Общие положения клинической симптоматики и диагностики
2.3. Частная симптоматика острого аппендицита
2.4. Особенности течения острого аппендицита при атипичном расположении червеобразного отростка
2.5. Острый аппендицит у беременных
Дифференциальная диагностика острого аппендицита
3.1. До операционная дифференциальная диагностика острого аппендицита
3.1.1. Гинекологические заболевания (Ю.Э.Доброхотова)
3.1.2. Заболевания почек и мочевых путей
3.1.3. Острый панкреатит
3.1.4. Острый холецистит
3.1.5. ПерфоратиБные гастродуоденальные язвы
3.1.6. Инфекционные заболевания
3.1.7. Терапевтическое заболевания
3.2. Иитраоперапионная дифференциалвная диагностика
Лабораторная и инструментальная диагностика острого аппендицита
4.1. Лабораторная диагностика
4.2. Улвтразвуковая диагностика острого аппендицита и его осложнений (В.А.Новиков)
4.2.1. Диагностика деструктивных форм острого аппендицита
4.2.2. Диагностика осложнений острого аппендицита
4.2.3. Диагностика раневых осложнений
4.2.4. Диагностика и лечение абсцессов брюшной полости
4.3. Диагностическая лапароскопия
4.3.1. Технические и тактические аспекты лапароскопии при диагностике острого аппендипита
4.3.2. Лапароскопическая семиотика острого аппендицита
Лечение неосложненных форм острого аппендицита
5.1. «Открытая» аппендэктомия
5.1.1. Обезболивание
5.1.2. Разрезы брюшной стенки — хирургические доступы
5.1.3. Аппендэктомпя
5.1.4. Ушивание послеоперационной раны брюшной стенки
5.2. Лапароскопическая аппендэктомия
5.3. Послеоперационное ведение больных
Перитонит при остром аппендиците
6.1. Классификация перитонита
6.2. Некоторые вопросы микробиологии и клиники инфекционного процесса при перитоните.
6.3. Отдельные виды перитонита при остром аппендиците. Клиника, тактика лечения
6.3.1. Местный неограниченный перитонит
6.3.2. Хирургическое лечение острого аппендицита с местным неограниченным перитонитом
6.3.3. Аппендикулярный инфильтрат
6.3.4. Распространенный перитонит
Послеоперационные осложнения
7.1. Раневая инфекция
7.1.1. Абсцедированпе в области операпионной раны
7.1.2. Флегмона брюшной стенки, исходящая из операционной раны
7.1.3. Лечение раневой инфекции
7.2. Инфильтраты и абсцессы брюшной полости
7.2.1. Лечение инфильтратов и абсцессов
7.3. Послеоперационный распространенный перитонит
7.4. Пилефлебит (В.А. Новиков)
Острый аппендицит у детей (А.Ф.Дронов)
8.1. Этиология и патогенез
8.2. Клиника и диагностика
8.2.1. Клиника и диагностика острого аппендицита у детей старшего возраста
8.2.2. Особенности клиники и диагностики острого аппендицита у детей раннего возраста (до трех лет)
8.2.3. Дифференциальная диагностика острого аппендицита у детей
8.3. Диагностическая лапароскопия
8.4. Лечение
8.4.1. Традггционныи метод лечения
8.4.2. Лапароскопическая аппендэктомия
Источник
Острое воспаление червеобразного отростка — самое распространенное острое хирургическое заболевание органов брюшной полости.
Этиология и патогенез
В результате дисфункции нервно-регуляторного аппарата в нем происходит нарушение кровообращения, что ведет к трофическим изменениям в червеобразном отростке.
Дисфункцию неврно-регуляторного аппарата могут вызвать:
1) сенсибилизация (аллергический компонент — пищевая аллергия, глистная инвазия);
2) рефлекторный путь (болезни желудка, кишечника, желчного пузыря);
3) непосредственное раздражение (инородные тела в червеобразном отростке, каловые камни, перегибы).
Дисфункция нервно-регуляторного аппарата приводит к спазму мышц и сосудов червеобразного отростка. В результате нарушения кровообращения происходит отек его стенки. Набухшая слизистая оболочка закрывает устье аппендикса, скапливающееся в нем содержимое растягивает его, давит на стенку отростка, еще больше нарушая его трофику. Слизистая оболочка в результате этого теряет устойчивость по отношению к микроорганизмам, которые всегда есть в его просвете (кишечная палочка, стафилококк, стрептококк, энтерококк и др.). Они внедряются в стенку отростка, вызывая воспаление. Острый аппендицит является, следовательно, неспецифическим воспалительным процессом. Кроме энтерогенного пути распространения инфекции, возможны также гемато- и лимфогенный пути.
Классификация
1. Острый аппендицит:
1) простой (катаральный) аппендицит;
2) деструктивный аппендицит:
а) флегмонозная форма;
б) гангренозная форма (без перфорации отростка; с перфорацией отростка).
2. Хронический аппендицит:
1)первичный (без приступов в анамнезе);
2) резидуальный (в анамнезе 1 приступ, быстро стихший);
3) рецидивирующий (в анамнезе 2 и более приступов).
Патоморфологическая картина
Простой катаральный аппендицит
При вскрытии брюшной полости иногда виден прозрачный серозный экссудат без запаха. Червеобразный отросток утолщен, слегка напряжен, серозная оболочка его гиперемирована. Слизистая оболочка утолщена, набухшая, рыхлая, гиперемирована, иногда на ней видны небольшие изъязвления — очаги деструкции эпителия. Эти изменения более выражены у верхушки червеобразного отростка. В результате катарального воспаления в просвете аппендикса скапливается слизь. При гистологическом исследовании на слизистой оболочке обнаруживают небольшие участки деструкции эпителия, вокруг которых ткани инфильтрированы лейкоцитами, а на поверхности их имеется фибринозный налет.
От этого очага деструкции эпителия слизистой оболочки процесс быстро распространяется как в толщу стенки отростка на все ее слои, так и на протяжении — от верхушки к основанию. Воспаление приобретает гнойный характер, т. е. развивается флегмонозный аппендицит. При этом экссудат в брюшной полости бывает серозным или гнойным, брюшина подвздошной ямки становится тусклой, мутной, т. е. выходит за пределы отростка. Червеобразный отросток резко утолщен и напряжен, гиперемирован и покрыт фибринозным налетом. В просвете отростка имеется гной. Если отток из аппендикса полностью закрыт, то в его полости скапливается гной и формируется эмпиема отростка, при которой он имеет колбовидную форму и резко напряжен.
Флегмозная форма. При гистологическом исследовании флегмонозно измененного червеобразного отростка хорошо заметны утолщение его спинки, нечеткая дифференцировка слоев с их выраженной лейкоцитарной инфильтрацией. На слизистой оболочке видны изъязвления.
При гангренозном аппендиците происходит омертвение участков стенки или всего червеобразного отростка. Гангренозный аппендицит является следствием тромбоза сосудов брыжейки отростка. В брюшной полости скапливается серозный или гнойный выпот, нередко с неприятным запахом. Отросток имеет грязно-зеленый цвет, но чаще снаружи гангренозных изменений не видно. Имеется некроз слизистой оболочки, которая может быть поражена на всем протяжении или только на ограниченных участках, чаще в дистальных отделах.
При гистологическом исследовании определяют некроз слоев всего отростка, кровоизлияния. Происходит вовлечение в воспалительный процесс окружающих органов и тканей. На брюшине появляются кровоизлияния, она покрывается слоем фибрина. Петли и сальник спаиваются друг с другом.
Не всегда гангренозному аппендициту предшествует флегмонозная форма (вторичная гангрена). Иногда при тромбозе или резко выраженном спазме сосудов аппендикса сразу происходит его омертвение (первичная гангрена).
Гнойное расплавление участков стенки червеобразного отростка при флегмонозном аппендиците или некроз при гангренозном приводят к его прободению, т. е. к развитию перфоративного аппендицита, при котором содержимое отростка изливается в брюшную полость, вызывая ограниченный или разлитой перитонит. Гистологические изменения при перфоративной форме соответствуют таковым при флегмонозном или гангренозном аппендиците.
Источник
Заболевание начинается остро. В его течении выделяют 3 стадии с характерными для каждой из них симптомами.
I Солярный период. Длится 2-24 часа. Симптомы этого периода характерны для многих острых заболеваний органов брюшной полости. К ним относятся:
— острая боль в эпигастрии или по всему животу, реже в правой подвздошной области;
— тошнота, рвота;
— нормо- или брадикардия;
— влажный язык с налетом;
— живот мягкий, болезненный в правой подвздошной области;
— подобные приступы боли в прошлом;
— разница подмышечной и прямокишечной температур может быть меньше 0,5 °С (норма);
— в крови нормоцитоз.
II Аппендикулярный период. На основании симптомов этого периода можно легко поставить диагноз «острый аппендицит». Характерны:
— остро возникшая боль в животе переместилась в правую подвздошную область;
— умеренная тахикардия до 90-100 ударов в минуту;
— язык влажный, с налетом;
— живот мягкий, болезненный в правой подвздошной области;
— положительные симптомы: Ровзинга (у лежащего на спине больного в левой паховой области надавливают брюшную стенку в проекции нисходящей и сигмовидной кишки, правой рукой производят толчкообразные движения выше пережатой кишки снизу вверх, при этом отмечается усиление боли справа), Крылова (надавливание кончиком пальца, введенным в наружное отверстие правого пахового канала на брюшину вызывает боль), Воскресенского (при быстром проведении ладонью по передней стенке живота от правой реберной дуги книзу появляется боль в правой паховой области), Образцова (пальпация правой подвздошной области при поднятии правой выпрямленной в коленном суставе ноги усиливает боль) и др.;
— перистальтика сохранена;
— температура тела субфебрильная;
— разница аксиллярной и ректальной температур 0,5 °С;
— в крови умеренный лейкоцитоз (9-12 тыс.) без сдвига формулы влево.
III Терминальный период, когда воспалительные изменения выходят за пределы отростка. Этому периоду свойственны:
— упорно держащаяся или нарастающая боль в правой половине живота, либо стихание, либо внезапное усиление боли;
— повторная рвота;
— тахикардия (100 ударов в минуту и чаще);
— язык с налетом, сухой;
— резкая болезненность и напряженность мышц брюшной стенки в правой половине живота — главный перитонеальный симптом;
— положительный симптом Щеткина-Блюмберга;
— перистальтика резко угнетена или отсутствует;
— напряжение и резкая болезненность тазовой брюшины;
— температура тела 38 °С и выше;
— разница подмышечной и ректальной температур до 1 °С и больше;
— в крови гиперлейкоцитоз со сдвигом формулы влево.
Техника операции
В положении больного на спине под местной анестезией или наркозом косым (переменным) разрезом, в правой паховой области послойно вскрывают переднюю спинку живота. Рассекают кожу, подкожную клетчатку и поверхностную фасцию. Разводят края раны острыми крючками, обнажают апоневроз наружной косой мышцы живота и, приподняв его хирургическими пинцетами, делают в нем небольшой разрез. Затем апоневроз отслаивают от мышц и рассекают на всю длину кожной раны. Рассекают фасцию обнажившейся внутренней косой мышцы живота и тупо расслаивают внутреннюю косую и поперечную мышцу живота. Раздвигая мышечные волокна, расслаивают волокна поперечной фасции живота. Захватывают брюшину анатомическим пинцетом, приподнимают в ране в виде конуса, проверяют, не захвачен ли какой-нибудь орган вместе с ней, и надсекают, а затем рассекают на всю длину раны. В тех случах, когда операция производится под местной анестезией, париетальную брюшину предварительно дополнительно обезболивают 0,25%-ным раствором новокаина.
В ране отыскивают слепую кишку, ориентируясь по ее сероватому цвету, лентам, отсутствию брыжейки и сальниковых отростков. Захватывают слепую кишку пальцами с помощью марлевой салфетки, осторожно выводят ее вместе с червеобразным отростком на переднебоковую стенку живота и обкладывают марлевыми салфетками.
Захватывают зажимом брыжейку червеобразного отростка у его верхушки, вводят в нее 0,25%-ный раствор новокаина и, накладывая зажимы, порционно отсекают брыжейку от отростка. Затем червеобразный отросток пересекают между двумя зажимами и удаляют. Слизистую оболочку культи отростка обрабатывают 5%-ным спиртовым раствором йода, и с помощью заранее наложенного кисетного шва погружают культю в стенку слепой кишки. Удерживая концы затянутого кисетного шва, накладывают S-образный шов и затягивают его после отсечения концов кисетного шва. Затем отсекают концы S-образного шва.
Слепую кишку осторожно погружают в брюшную полость после разведения концов раны брюшной стенки тупыми крючками. Производят контроль на гемостаз. Брюшную полость послойно закрывают. Париетальную брюшину зашивают непрерывным швом. Края мышц сближают 2-3 узловыми швами. Апоневроз наружной косой мышцы живота сшивают узловыми швами.
Источник
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.
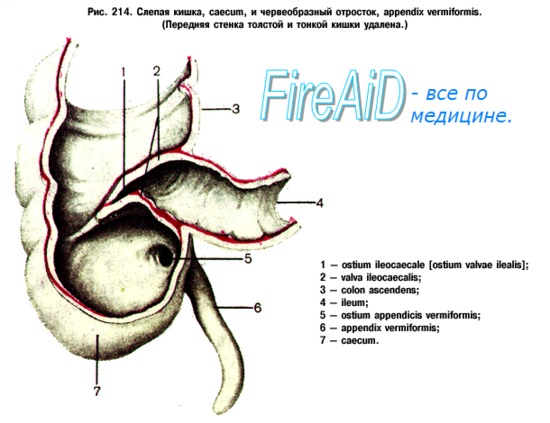
Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.
Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.
Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.
2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации — болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.
При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.
Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.
Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.
Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на ‘/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
Признак запирающей мышцы (обтуратора) — болезненность при пассивной внутренней ротации согнутого правого бедра при положении больного лежа на спине указывает на раздражение тканей вблизи внутреннего обтуратора. При ретроцекальном аппендиците можно наблюдать фланковук» боль.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик «Симптом Бартомье-Мехельсона при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Образцова при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Раздольского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Ровзинга при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом рубашки при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Сидковского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Щеткина-Блюмберга при аппендиците» в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови — лейкоцитоз со сдвигом лейкоформулы влево.
4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Источник
