Острый аппендицит тактика на догоспитальном этапе

Острый аппендицит — острое воспаление червеобразного отростка. Острый аппендицит является самым распространенным заболеванием органов брюшной полости. Количество больных составляет 40-50 % от числа всех больных хирургического профиля и 71-75% всех оперированных больных. Судя по данным различных сборных статистик, заболеваемость острым аппендицитом составляет 4-5 человек на 1000 населения.
Основополагающим принципом тактики лечения острого аппендицита является госпитализация и операция в первые 6 часов от начала заболевания.
Это связано с тем, что количество осложнений и летальность прямо пропорциональны времени, прошедшему от момента начала заболевания до поступления больного в стационар. Поэтому при любом подозрении на острый аппендицит необходимо вызвать «скорую помощь» или обратиться в стационар хирургического профиля, где будет подтвержден или исключен диагноз острого аппендицита. При этом больному до осмотра врача нельзя давать обезболивающие, которые могут изменить клиническую картину заболевания. Нельзя также делать очистительную клизму, которая может ухудшить состояние больного.
Бауржан Смагулович Сулейменов — врач-хирург высшей категории.
В 1992 г. закончил лечебный факультет Алматинского Государственного медицинского института.
С 1992 — 1993 г. — интернатура на базе кафедры интернатуры при АГМИ.
С 1993 г. и по настоящее время работаю врачом хирургом хирургического отделения ГККП «ЦРБ Талгарского района».
Исходя из этого, важным на догоспитальном этапе является знание признаков и симптомов острого аппендицита. Прежде всего, это боль в животе, преимущественно в правой подвздошной области. Хотелось бы отметить, что характер и локализация болей зависят от расположения червеобразного отростка в брюшной полости.
Рвота и тошнота — частые, но не постоянные симптомы острого аппендицита. Рвота наблюдается преимущественно в первые часы заболевания и бывает чаще всего однократной. Повторная многократная рвота — признак нарастающей интоксикации.
У ряда больных в начальный период заболевания отмечаются задержка стула и газов или, наоборот, частый, жидкий стул.
Температура тела в начальный период заболевания у большинства больных незначительно повышается до 37*С — 37,5*С.
Как было указано выше, основой успешного лечения острого аппендицита является сво евременное поступление больного в стационар и раннее оперативное вмешательство: аппендэктомия. Прогноз при своевременной госпитализации и ранней операции, как правило, благоприятный.
Особо хочется отметить специфичность протекания острого аппендицита у детей. Оно имеет более тяжелое течение, а диагностика значительно сложнее, чем у взрослых. Дети болеют острым аппендицитом во всех возрастным группах, но в грудном возрасте крайне редко. С возрастом заболеваемость возрастает, самое большое количество больных детей достигает к 9-12 годам. Чем меньше ребенок, тем быстрее наступают осложнения, вплоть до перфорации отростка и перитонита.
У детей характерно преобладание общих симптомов над местными, и чем меньше возрастная группа, тем более выражены общие симптомы, и это обусловлено относительной незрелостью ЦНС. Это такие симптомы, как боли в животе, повышение температуры тела до 38*С, иногда и выше, тошнота, рвота, жидкий стул или запоры, слабость, вялость, беспокой ство.
Иногда температура тела бывает нормальной, даже при осложненной форме аппендицита.
Острый аппендицит у детей может протекать под маской ОРВИ, заболеваний ЖКТ(острые кишечные инфекции), заболеваний мочевыделительной системы, пневмонии, детских инфекционных заболеваний (корь, скарлатина, ветряная оспа, краснуха) и т.д. Все эти заболевания отличаются основной триадой симптомов, характерных и для острого аппендицита: боли в животе, повышение температуры тела, рвота.
Взрослые должны помнить, что чем раньше обращаемость в больницу, тем меньше осложнений острого аппендицита развивается. Ни в коем случае нельзя заниматься самолечением; не давать обезболивающие препараты; греть живот, мять, массировать. Несвоевременное обращение в медицинское учреждение опасно для жизни ребенка, так как осложнения острого аппендицита у детей наступают очень быстро. Проблема несвоевременного обращения в стационар больных с острым аппендицитом была актуальна всегда. Это связано с плохой информированностью населения.
Если взять статистические данные по ЦРБ Талгарского района за 2009 г., то из них видно, из числа 431 больного, прооперированных по поводу острого аппендицита, 189 обратились позже 24 часов. Это почти 40% всех больных. Поздняя обращаемость грозит осложнениями острого аппендицита: гнойными перитонитами, периаппендикулярными абсцессами, аппендикулярными инфильтратами, пилефлебитами, сепсисом и др., не говоря уже о нагноении послеоперационной раны. Поэтому задача медиков не только лечить больных, но и доводить информацию до населения, заниматься профилактикой заболеваний и их осложнений.
Источник
Воспаление червеобразного отростка слепой кишки аппендикса – состояние, представляющее опасность для жизни. Его лечение требует хирургического вмешательства. Неотложная помощь при остром аппендиците заключается в немедленной госпитализации больного для диагностических мероприятий и выбора нужной методики лечения.
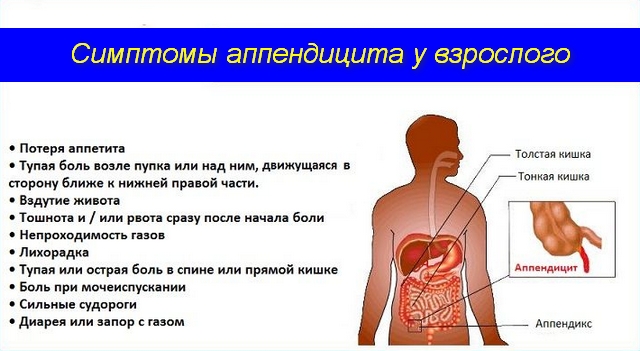
Симптоматические особенности
Клинический симптомокомплекс зависит от места, где располагается червеобразный отросток. Он подвижен, поэтому может располагаться в разных позициях по отношению к слепой кишке. К тому же процессы воспаления в отростке развиваются с различной интенсивностью, зависящей от степени иммунной защиты организма и жизнеспособности микроорганизмов. Иногда переход аппендицита в гангрену происходит за несколько часов.
Исходя из вышеназванных факторов, аппендицит имеет 3 разновидности:
- Простой;
- Деструктивный;
- Осложненный.
В воспалительных формах гнойных проявлений аппендицита выделяют еще 3 разновидности. К деструктивным относятся такие виды воспаления:
- Флегмонозные;
- Гангренозные;
- Перфоративные.
В зависимости от локализации и степени симптоматических проявлений признаки воспаления отростка слепой кишки аппендикса могут немного отличаться.
Патологические проявления начинаются внезапно с болевых ощущений в районе живота справа. Хотя иногда боль не имеет вначале четкой локализации, постепенно концентрируясь в области пупка. Однако по мере развития приступа у всех больных отмечается болезненность в правой подвздошной области.
Характер болевого синдрома также может отличаться. Выделяют такие проявления боли:
- Постоянная;
- Умеренная;
- Ярко выраженная;
- Схваткообразная.
Это интересно!
У молодых людей проявления боли ярко выраженные. Чем старше пациент, тем умереннее он чувствует болевой синдром. Поэтому в преклонном возрасте диагностировать острый аппендицит сложнее.
Боль сопровождает ряд дополнительных признаков:
- Повышенная температура тела;
- Умеренная тахикардия;
- Ощущение «сухого» языка;
- Слабость во всем теле;
- Жар или, наоборот, озноб;
- Напряжение в правой подвздошной области, которая дополняется ограничением подвижности передней стенки брюшины;
- Рвота, проявляющаяся после сильной тошноты;
- Задержка отхода газов.
Соседство аппендикса с мочевым пузырем добавит в качестве дополнительного симптома дизурические расстройства. Близкое расположение с прямой кишкой – понос. В любом случае напряжение в правой стороне живота усиливаются во время передвижения и кашля.
Это интересно!
Иногда при прогрессировании патологии, боли становятся менее интенсивными. Их полное прекращение свидетельствует о развитии перитонита. Однако через непродолжительное время болевой синдром возвращается, сопровождаясь рвотой и тошнотой.
При любых подозрениях на воспаление отростка слепой кишки, пострадавшего нужно доставить в хирургическое отделение больницы для оказания неотложной помощи при остром аппендиците.

Диагностические мероприятия
Диагностика начинается с пальпации подвздошной области. Здесь определяется степень напряжения брюшной стенки и ее болезненности. Еще один характерный признак воспаление аппендикса – симптом Щеткина-Блюмберга. Для его определения врач осторожно надавливает на живот больного и резким движением отнимает руку. Возникновение сильного болевого синдрома характеризует наличие воспалительного процесса в аппендиксе.
Иногда для диагностических целей используют показатели температуры в подмышечной впадине и прямой кишке. Наличие аппендицита проявится разницей в показателях в 1 градус.
Пальцевое прощупывание прямой кишки и влагалищных стенок у женщин помогает «найти» расположение отростка. Данная мера особенно актуальна для пациенток. Она нужна, чтобы исключить воспалительные процессы женской половой системы.
Специфика неотложных действий
При постановке диагноза острого аппендицита или подозрении на него неотложная помощь оказывается только в условиях медицинского учреждения.
Если диагноз очевиден и не требует дополнительных исследований, проводят немедленное оперативное вмешательство. Иногда, когда симптоматика слишком размыта или зафиксировано осложнение аппендицита, за больным некоторое время наблюдают, откладывая операцию. За это время проводят терапию с помощью антибактериальных и противовоспалительных средств. После того, как диагностическое исследование покажет отсутствие инфильтрата, проводят плановое хирургическое вмешательство.
На этапе оказания неотложной помощи категорически запрещены следующие действия:
- Предлагать больному еду;
- Поить его;
- Использовать анальгетические средства;
- Очищать кишечник с помощью клизмы.
Единственное средство, которое можно использовать на этапе до госпитализации, чтобы облегчить боль, – это прикладывание холода на живот. Затем больной должен быть немедленно доставлен в медицинское учреждение. Транспортировка осуществляется в положении больного на левом боку.
Период госпитализации
Если диагноз установлен, проводится немедленная аппендэктомия. Исключением является наличие плотного инфильтрата, на котором нет признаков абсцесса. Выявленные осложнения аппендицита служат причиной для проведения срединной лапаротомии.
Тампонаду брюшной полости проводят только в таких случаях:
- Источник инфекции устранить полностью нет возможности;
- Периаппендикулярный абсцесс полностью вскрыт;
- Гемостаз ненадежен.
Дренирование брюшной полости полихлорвиниловыми трубками проводят при аппендиците деструктивного типа, а также при выявлении перитонита. В этих случаях послеоперационная рана «закрывается» первично отсроченными швами.
После того, как первая медицинская и доврачебная помощь оказана, больному показана комплексная терапия, которая включает в себя следующие процедуры:
- Строгий постельный режим;
- Диетическое питание;
- Прием антибиотиков парентерально;
- Лечение с помощью физиотерапии;
- Регулярные перевязки.
Важно знать, что аппендицит – патология, устранить которую может только хирургия. Поэтому неотложная помощь в виде госпитализации должна быть оказана немедленно. Иначе грозных осложнений не избежать.
Источник
Острый аппендицит — воспаление червеобразного отростка слепой кишки.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В развитии острого аппендицита участвует транслокация патогенной микрофлоры из просвета кишечника в интрамуральные лимфоидные образования аппендикса и их последующее воспаление. В ряде случаев острый аппендицит развивается вследствие лимфогенного инфицирования.
Обструкция просвета аппендикса (у молодых чаще вследствие гипертрофии подслизистых лимфоидных фолликулов, у взрослых — каловые камни, редко — опухоль, стриктуры, инородное тело) приводит к транслокации и росту патогенной микрофлоры, затем к воспалению, ишемии, некрозу и, наконец, перфорации.
КЛАССИФИКАЦИЯ
В зависимости от варианта течения заболевания выделяют аппендицит:
■ простой,
■ деструктивный,
■ осложнённый.
КЛИНИЧЕСКАЯ КАРТИНА
Приступ аппендицита обычно развивается внезапно, появляется острая боль, первоначально локализующаяся в подложечной области или около пупка. Через некоторое время боль локализуется в правой подвздошной области и нарастает. На фоне боли может развиться диспепсия, тошнота, бывает однократный жидкий стул, субфебрильная лихорадка, ложные позывы на мочеиспускание у мужчин. При деструктивном остром аппендиците развивается классический симптомокомплекс «острого живота», появление которого свидетельствует о развитии острого, резко ухудшающего прогноз заболевания.
Для лиц пожилого возраста характерно стёртое течение, малоинтенсивные боли, нередко больные поздно поступают в стационар (у 2% пациентов анамнез составляет 2 нед), что обуславливает высокую смертность, достигающую 20%.
Возможные осложнения. Прободение червеобразного отростка, образование аппендикулярного абсцесса, перитонит, формирование аппендикулярного инфильтрата при позднем обращении за медицинской помощью.
Дифференциальная диагностика.
Проводят со всеми острыми заболеваниями органов брюшной полости, у женщин — с заболеваниями матки и придатков.
СОВЕТЫ ПОЗВОНИВШЕМУ
■ Позвольте больному принять удобную для него позу.
■ Не давайте больному есть и пить.
■ Не давайте больному обезболивающие лекарственные средства.
■ При подозрении на лихорадку измерьте температуру тела больного.
■ Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ
Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■ В каком месте живота Вы ощущаете боль? Каков характер боли? Перемещаются ли боли? Сколько времени продолжаются?
■ Была ли рвота?
■ Повышалась ли температура?
■ Изменился ли характер стула?
ДИАГНОСТИЧЕСКИЕ МЕРОПРИЯТИЯ
■ Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
■ Визуальная оценка цвета кожных покровов (бледные), видимых слизистых (сухой язык, наличие налета), участия живота в акте дыхания.
■ Исследование пульса, измерение ЧСС и АД (тахикардия, гипотония).
■ Пальпация живота: боль и напряжение мышц в правой подвздошной области.
■ Выявление симптомов острого аппендицита.
□ Кохера-Волковича — смещение боли из эпигастрия или верхних отделов живота в правую подвздошную область.
□ Бартомье—Михельсона — усиление болей при пальпации правой подвздошной области в положении больного на левом боку.
□ Образцова — усиление боли во время пальпации в правой подвздошной области при поднятии выпрямленной в коленном суставе правой ноге.
□ Ровзинга — появление или усиление боли в правой подвздошной области при толчкообразном надавливании на левую подвздошную область.
□ Ситковского — появление или усиление боли в правом боку при повороте больного на левый бок.
□ Щёткина-Блюмберга (перитонит) — усиление боли в момент резкого отнятия производящей давление руки.
■ Ректальное пальцевое исследование: болезненность и нависание передней стенки прямой кишки.
■ Наличие ассоциированных симптомов: тошнота, рвота, лихорадка, кратковременная диарея, ложные позывы на мочеиспускание у мужчин.
ЛЕЧЕНИЕ
Показания к госпитализации.
При подозрении на острый аппендицит больной должен быть немедленно госпитализирован в хирургическое отделение стационара. Транспортировка лёжа на носилках.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■ Введение анальгетиков (особенно наркотических!) и слабительных.
■ Применение грелок и очистительных клизм, способствующих развитию деструктивного аппендицита.
■ Промывание желудка.
■ Отказ от госпитализации.
ЛЕЧЕНИЕ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
■ Основная задача СМП при остром аппендиците — экстренная госпитализация больного в хирургическое отделение стационара.
■ Обеспечение венозного доступа, мониторинг и поддержание витальных функций (в соответствии с общереанимационными принципами при перитоните).
Источник
Острый аппендицит – острое воспаление червеобразного отростка. Тактика врача при остром аппендиците должна быть направлена, в первую очередь, на правильно поставленный диагноз, а далее на правильное лечение. Первым делом ставим диагноз.
Клиника острого аппендицита
Зависит от фазы течения и патологоанатомической формы заболевания.
Фазы течения ОА: диспептическая (эпигастральная), воспалительная (подвздошная), перитонеальная.
Диспептическая фаза (2-6 ч. – имеет место у 75-80% больных ОА) характеризуется следующими симптомами: слабость, потеря аппетита, чувство тяжести под ложечкой или в животе, тошнота, отрыжка, рвота (однократная или повторная), иногда – жидкий стул. Боли разлитые, у 50-60% больных локализуются в эпигастрии, спастического характера. К концу этой фазы появляются общие признаки воспаления (Г, лейкоцитоз, ускоренная СОЭ, тахикардия).
Воспалительная фаза (6-48 ч. – имеет место у всех больных ОА) характеризуется постепенным затиханием диспептических явлений. Боли из эпигастрия смещаются в правую подвздошную область (с-м Кохера).В зависимости от расположения отростка боли могут локализоваться в большей степени над лоном, в параумбиликальной зоне, в зоне правого бокового канала, в подреберье; боли, как правило, стого локальные (соматические), весьма часто носят жгучий или пульсирующий характер, постепенно нарастоют.
Общие признаки воспаления отчетливо выражены, имеют тенденцию к прогрессированию. Наиболее характерные симтомы ОА появляются при переходе диспептической фазы его в воспалительную, поэтому в сомнительных случаях необходимо динамическое наблюдение за больными.
- С-м болезненности в точке Мак-Бурнея (точка на границе наружной и средней трети линии, мысленно проведенной от пупка к передней верхней ости подвздошной кости).
- С-м Образцова – усиление болезненности при глубокой пальпации в правой подвздошной области в момент поднятия прямой (не согнутой в суставах) правой ноги.
- С-м Ровзинга – появление или усиление болей в правой подвздошной области при толчкообразной пальпации нисходящей ободочной кишки.
- С-м Ситковского – появление или усиление болей в правой подвздошной области в положении на левом боку.
- С-м Бартомье-Михельсона – усиление болей при пальпации правой подвздошной области в положении на левом боку.
- С-м Крымова – болезненность при пальпации кончиком пальца правого пахового кольца.
- С-м Думбадзе – болезненность справа книзу при пальпации кончиком пальца через пупочное кольцо.
- С-м Яурэ-Розанова – болезненность в области треугольника Пти (при ретроцекальном расположении отростка).
- Локальное напряжение мышц брюшной стенки и др. симптомы раздражения брюшины (см. раздел “Острый перитонит”).
- С-м Габая – декомпрессионный с-м в области треугольника Пти (ретроцекальное, а возможно, ретроперитонеальное расположение отростка).
В последующие 24-48 часов развиваются и прогрессируют симптомы местного или распространенного перитонита. Существенное влияние на клиническое течение ОА оказывает характер патоморфологических изменений 8 червеобразном отростке.
Клинико-морфологическая классификация аппендицита.
Острый аппендицит.
- Простой.
- Деструктивный: флегмонозный, гангренозный.
- С прободением.
- Без прободения.
Хронический аппендицит.
- первичный.
- Резидуапьный.
- Рецидивирующий.
Осложнения острого аппендицита.
- Аппендикулярный инфильтрат.
- Перитонит.
- Местный: ограниченный (аппендикулярный абсцесс), неограниченный.
- Распространенный: разлитой, общий.
- Прочие осложнения: пилефлебит, мезаденит (простой, гнойный) и др.
Особенности клиники ОА в зависимости от патоморфологических изменений в червеобразном отростке:
- Интенсивность болей и патоморфологические изменения в отростке не имеют строгой прямой зависимости. Примерно у 20% больных гангренозным аппендицитом имеют место нерезкие, терпимые боли разлитого характера.
- При гангренозном аппендиците две первые фазы диспептическая и воспалительная резко сокращаются, поэтому около 60% подобных больных поступают в стационар до 24 часов с наличием перфораций отростка (фаза перитонита).
- При деструктивном ОА, осложнившемся перфорацией отростка иногда наступает фаза мнимого благополучия: интенсивность боли резко снижается, самочувствие больного значительно улучшается.
- Симптомы эндотоксикоза и общие признаки воспаления при ОА имеют прямую зависимость от глубины патоморфологических изменений в отростке.
Диагностика
- Анамнез – характерное фазное течение.
- Наличие типовых симптомов. Симптомы при ОА не подсчитываются, а анализируются, “взвешиваются”.
- Вагинальное исследование – дифференциальная диагностика с острым гинекологическим заболеванием.
- Ректальное исследование – определение возможной болезненности тазовой брюшины справа.
- Повторное лабораторное исследование крови: нарастание лейкоцитоза, СОЭ, сдвиг формулы белой крови влево.
- Лапароскопия.
Тактика врача при остром аппендиците
- При установленном диагнозе ОА больные подлежат экстренному оперативному лечению.
- В сомнительных случаях тактика врача при остром аппендиците сводится к динамическому наблюдению за больным, повторному исследованию крови. Если невозможно исключить острый аппендицит – выполняется диагностическая лапароскопия.
- При невозможности исключить ОА больным выполняется оперативное вмешательство. Поиск всех известных симптомов ОА (описано более 50) является грубой тактической ошибкой.
- При наличии плотного аппендикулярного инфильтрата больные подлежат наблюдению и консервативной терапии.
Источник
