Осложнения острого аппендицита классификация лечение
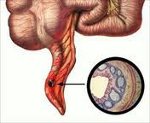
Острый аппендицит — полиэтиологоческое заболевание, его основа — воспалительный процесс. К таким последствиям, как осложнения острого аппендицита, может привести несвоевременное или неверное его лечение. В медицинской среде аппендицитом называется болезнь, связанная с воспалительными процессами в аппендиксе — червеобразном отростке слепой кишки. Развитие воспаления связывают со специфической или неспецифической бактериальной флорой.
Данное заболевание человечеству известно достаточно давно, еще с XVI столетия, но самым результативным способом лечения до сих пор считается удаление отростка, то есть использование аппендэктомии.
Что такое острый аппендицит и почему он возникает?
Итак, острый аппендицит — это заболевание, вызываемое развитием воспалительного процесса. Путь попадания инфекции к отростку чаще всего энтерогенный, то есть сама инфекция попала не извне, а зародилась прямо в кишечнике.
Более чем у половины заболевших людей в основе заболевания лежит так называемая окклюзия. Говоря простым языком, отросток, некогда соединявшийся с прямой кишкой, в какой-то период закупоривается, и уже внутри этого отдельного участка происходит развитие воспаления. В полости отростка возрастает внутрипросветное давление. Через несколько часов оно способно вызвать сдавливание внутриорганных сосудов и нарушение оттока лимфы и еще к некоторые необратимые последствия. В целом же выходит «порочный круг» развития процессов, которые вновь вызывают повышение внутрипросветного давления. Таким образом, происходит омертвение, некроз тканей в сдавливаемой зоне.
Для образования окклюзии также существуют свои причины. Просвет отростка может быть забит вследствие имеющейся гиперплазии лимфоидных фолликулов, феколитов. Если человек страдает ВИЧ, то закупорка просвета отростка может случиться под воздействием саркомы Капоши или лимфомы. Крайне редки случаи, когда окклюзия вызвана действием инородных тел, различных паразитов или же как результат образования опухоли.
Диагностика острого аппендицита
Для того чтобы предотвратить осложнения острого аппендицита, необходима своевременная диагностика, в первую очередь она заключается в общем и пальпаторном осмотре пациента. Общий осмотр больного позволит оценить, каким образом живот принимает участие в процессе дыхания. Все дело в том, что при нормальном здоровом состоянии отмечается равномерное дыхание и активное участие живота в нем. Но если есть признаки или подозрения на наличие местного перитонита, то по движениям живота это можно подтвердить или опровергнуть. Если имеет место развитие аппендицита в правой подвздошной области, то живот будет немного отставать в дыхании именно справа. Наглядным доказательством может стать и смещение пупка в правую сторону.
При пальпаторном обследовании, как правило, отмечается резкая болезненность в подвздошной области справа. Самую сильную боль пациент будет испытывать в том, месте, которое в проекции на переднюю брюшную стенку соответствует расположению червеобразного отростка. Если перевернуть человека на левый бок, то боли будут обнаруживаться ближе к пупку. В таком положении боль чувствуется во много раз острее, чем при обследовании человека, лежащего на спине.
В процессе пальпации врач может обнаружить мышечное напряжение, которое скорее выполняет защитную функцию. Невыраженное, незначительное напряжение может быть признаком начавшегося воспалительного процесса. Если же напряжение мышц достаточно сильное, то это может говорить о развитии перитонита.
Самым известным и информативным методом пальпации является метод, при котором врач, плавно надавливая на правую подвздошную область, на некоторый промежуток времени задерживает руку в таком положении. Затем он резко убирает руку. Больной при этом чувствует сильные резкие боли. Возникшие боли связаны с раздражением брюшины. Это достоверный симптом, на медицинском языке называемый симптомом Щеткина-Блюмберга.
Лабораторная диагностика при подозрении на развитие острого аппендицита отразит в результатах исследования повышенное содержание лейкоцитов. Это повышение может быть в несколько раз больше относительно нормы. Происходит сдвиг лейкоцитарной формулы влево. Кроме того, скорость оседания эритроцитов тоже будет увеличена.
Интересен и достаточно необычен метод перкуссии живота. Он заключается в том, чтобы вызвать сотрясение тела пациента и по образовавшимся за счет содрогания брюшины болям определить наличие перитонита. Опытному врачу даже и не нужно прикасаться к пациенту. Он просто может сдвинуть якобы случайно кровать, тем самым вызвать неожиданное движение человека и, соответственно, брюшины.
Самым же информативным методом для диагностики заболевания и предотвращения осложнений острого аппендицита является лапароскопия. С ее помощью можно визуально определить наличие воспаления. Данный метод обследования применим в тех случаях, когда существуют трудности в постановке верного диагноза, даже если были использованы другие методы диагностики.
Лечение
Хотя такое заболевание, как аппендицит, известно человечеству достаточно давно, на протяжении нескольких веков, в настоящее время единственным результативным его лечением является операционное удаление — аппендэктомия. Главная задача больного в деле лечения аппендицита состоит в скорейшем обращении в больницу. В условиях медицинского стационара необходимо сдать анализ мочи, который в среднем бывает готов уже в течение 30 минут.
Далее осмотр проводит хирург, опираясь на жалобы пациента, его историю болезни. После врачебного осмотра назначается ультразвуковое исследование живота. Если боли наблюдаются у девушек или женщин, то кроме хирурга предполагается еще осмотр у гинеколога в целях исключения заболеваний матки.
Если врач-хирург заподозрил аппендицит, больного госпитализируют в хирургическое отделение медицинского учреждения. В случае возникновения даже незначительных сомнений имеет место назначение лапароскопии. Этот метод диагностики предполагает введение специального аппарата лапароскопа через небольшое отверстие-прокол в районе пупка. Подобное обследование позволяет визуально осмотреть отросток. Проводится под местным наркозом.
Классификация осложнений
Классификация аппендицита, несмотря на то, что она принята большинством хирургов, по своей сути считается условной. Основана подобная классификация на симптоматических проявлениях заболевания, разнообразии и степени выраженности воспалительного процесса. Осложнения аппендицита выделяются врачами в 3 большие группы:
- ранний период — простой острый аппендицит, длится первые пару суток;
- промежуточный период — деструктивный острый аппендицит, его период наступает на 3-5 сутки;
- поздний период — осложненный острый аппендицит, наступает по истечении 5 суток.
Учитывая то, что осложнения после аппендицита случаются относительно нечасто, все же нужно следить за состоянием пациента. В раннем периоде, охватывающем первые 2 суток, осложнения после аппендицита обычно или вовсе не наблюдаются, или же протекают в форме, не выходящей за пределы самого отростка. Хотя, конечно, не исключаются полностью случаи образования различных деструкций или даже перфорация. Они, как правило, наблюдаются у детей или пожилых людей.
В среднем послеоперационном периоде, после удаления аппендицита, могут иметь место осложнения в виде местного перитонита, перфорации отростка, тромбофлебита сосудов брыжеечки отростка или аппендикулярного инфильтрата. По истечении 5 суток после аппендицита могут произойти такие осложнения, как, например, разлитой перитонит, пилефлебит или тромбофлебит воротной вены, аппендикулярные абсцессы, сепсис.
Говоря о каждом виде осложнения подробно, можно сказать, что есть возможность каждый из них предотвратить, но зависит это не только от медицинского персонала, но и самого больного. Главной его задачей является своевременное незамедлительное обращение к врачу в случае возникновения неприятных болевых ощущений или хотя бы подозрений на возможность образования аппендицита. При развитии деструктивных форм после аппендицита такое осложнение, как перфорация, может возникнуть на второй или третий день. Ее суть заключается в разрушении стенки аппендикса и излитии его инфицированного содержимого в окружающее пространство. Это провоцирует возникновение местного или общего перитонита.
Перитонит же в свою очередь, как уже отмечалось ранее, является последствием перфорации аппендикса. Он развивается примерно через 72-96 часов после аппендицита. Воспаление охватывает значительную брюшную часть, а боли, ранее локализованные только в подвздошной области, теперь распространяются стремительным образом на весь живот. Вздутие живота сменяет напряжение брюшины, также отмечается задержка стула и газов.
Аппендикулярный инфильтрат, как осложнение острого аппендицита, является ограниченной в размерах воспаленной опухолью. Она окружает аппендикс. Поскольку локализация самого аппендикса находится в правой подвздошной области, то и инфильтрат будет расположен там же. Довольно редко, но все же бывают случаи, когда инфильтрат локализован в районе малого таза или в поясничной области справа. Еще реже его обнаруживают в пространстве, располагающемся под печенью.
Ухудшение состояния при неправильном или несвоевременном лечении аппендикулярного инфильтрата может привести к еще более сложным последствиям в виде аппендикулярного абсцесса. При уже образовавшемся абсцессе состояние больного ухудшается значительно и довольно резко. Медики отмечают, что для данного состояния свойственна большая разница в температурных показателях, то есть температура может быть как очень низкой, так и очень высокой.
У пациента наблюдаются нестихающие и непроходящие боли в подвздошной области. Снижается аппетит. В случае, если аппендикулярный абсцесс прорвался, самочувствие больного может немного улучшиться, снижается температура, стихает боль, но жидкие каловые массы сопровождаются большими объемами зловонного гноя.
Существует еще немало различных по степени тяжести и проявлениям осложнений острого аппендицита. Некоторые из них могут даже стать причинами летального исхода. Поэтому, несмотря на имеющийся прогресс в методах установления диагноза и лечения аппендицита, для успешного оказания медицинской помощи не стоит забывать о ранней диагностике, ранней госпитализации и ранней аппендэктомии.
Источник

Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
В процессе диагностики острый аппендицит необходимо дифференцировать от гастрита, язвенной болезни желудка или 12-ти перстной кишки, острого холецистита, панкреатита, мочекаменной болезни, ЖКБ, внематочной беременности, аднексита, острого орхоэпидидимита, острого цистита и др. заболеваний, протекающих с абдоминальными болями.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х109/л при катаральном воспалении до 14-18х109/л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Источник
