Окклюдер для сердца при аритмии
В ФНКЦ ФМБА успешно применяется одна из самых передовых технологий полечению пациентов с кардиоваскулярными заболеваниями. Щадящая внутрисосудистая операция путем установки окклюдера в сердце позволяет предотвратить одно из грозных осложнений при фибрилляции предсердий (мерцательной аритмии) — инсульт.
Окклюдер представляет собой тонкие проволоки из немагнитных сплавов, образующие диски. Они обладают механизмом раскрытия с якорной системой и памятью формы. Во время установки диски сжаты в катетере, а после внедрения устройство раскрывается как зонтик, принимает и сохраняет необходимую форму.
Почему возникает необходимость в окклюзии?
Мерцательная аритмия характеризуется расстройством координированного сокращения предсердий. В результате полости левого предсердия расширяются, ухудшается сократительная функция, замедляется кровоток. Во время фибрилляции кровь застаивается, что приводит к образованию тромбов. Когда ритм сердца восстанавливается, сгустки легко мигрируют в левое предсердие и с током крови разносятся по всему организму, в жизненно важные органы.
В подавляющем большинстве случаев (более 90%) тромбы образуются в ушке левого предсердия. Этому способствует его изогнутая форма и узкое основание. Из-за особенности анатомического строения в ушке изначально снижена скорость кровотока, сила сократимости. При мерцательной аритмии риск инсультов и инфарктов возрастает в 5 раз.
Для профилактики тромбозов традиционно назначаются антикоагулянты. Однако такая терапия чревата осложнениями. Прежде всего, это риск кровотечений, кровоизлияний, геморрагических инсультов. Достойной альтернативой антикоагулянтной терапии является использование окклюдера.
К основным показаниям для установки окклюдера ушка левого предсердия относятся:
- неэффективность противотромботической терапии
- высокая вероятность кровотечений на фоне приема антикоагулянтов
- кровотечения в анамнезе
- повторяющиеся инсульты
- сопутствующие заболевания, при которых противопоказана антикоагуляционная терапия
Противопоказана процедура при уже имеющемся тромбе, инфекционном процессе, наличии других устройств, работе которых окклюдер для сердца может помешать.
Как выполняется окклюзия ушка левого предсердия?
Вид операции по имплантации окклюдера ушка левого предсердия относится к малоинвазивным вмешательствам. Используется местная анестезия. Контроль за процессом обеспечивается при помощи рентгенографии и транспищеводной эхокардиографии.
Операция проводится в несколько этапов.
Бедренная вена катетеризируется (чаще правая). Далее через нижнюю полую вену в правое предсердие осуществляется проведение катетера, проводника.
Межпредсердная перегородка пунктируется проводником и катетером. Формируется временное соустье для внедрения окклюдера.
Диагностический катетер заменяется устройством доставки окклюдера, который расположен в катетере в сложенном состоянии.
В полость ушка левого предсердия проводится окклюдер и под ангиографическим контролем размешается так чтобы полностью отграничить полость ушка от предсердия.
Для проведения процедуры пациент на сутки госпитализируется. Продолжительность операции составляет в среднем 1 час. Осложнения в ходе вмешательства встречаются крайне редко. Со временем имплантированное устройство полностью эндотелизируется (прорастает соединительной тканью), что обеспечивает его надежную фиксацию.
Подготовка к процедуре
Перед проведением процедуры необходимо исключить осложняющие факторы, определить форму и размеры ушка левого предсердия. Для этого предварительно проводится чреспищеводная эхокардиография в 4 проекциях. Исследование позволяет детально рассмотреть отделы сердца, коронарные сосуды, дугу аорты. Уточнение анатомических особенностей важно для того, чтобы правильно подобрать тип и диаметр окклюдера, так чтобы окклюзия ушка, расположенного у левого предсердия, прошла успешно.
Также необходимо сдать ряд стандартных анализов для госпитализации:
- общий анализ мочи, крови;
- снимок легких;
- кардиограмму;
- биохимию крови;
- анализы на инфекции (гепатит, сифилис, ВИЧ).
Прием лекарственных препаратов до и после операции согласовывается с врачом. При необходимости назначаются дополнительные исследования, консультации смежных специалистов. За несколько часов до вмешательства исключается употребление пищи, жидкости.
На предварительной консультации аритмолог ФНКЦ ФМБА ответит на все ваши вопросы об особенностях, этапах процедуры и ее результатах.
Реабилитационный период после установки окклюдера в ушко левого предсердия
В течение 6 часов после имплантации проводится интенсивное наблюдение и мониторинг:
- артериального давления;
- частоты сердечного сокращения;
- насыщения крови кислородом;
- неврологического статуса.
Пациент выписывается из стационара при условии стабильной гемодинамики, отсутствии риска осложнений. При этом в период реабилитации важно контролировать процесс вживления окклюдера в ткань. За первую неделю оставшиеся элементы ушка тромбируются. Затем в течение нескольких недель происходит эндотелизация. Окончательно рубцевание завершается через полгода.
До полного заживления всем пациентам необходимо продолжать лечение антикоагулянтными препаратами. Схема, комбинация препаратов подбираются индивидуально, с учетом индивидуальных показаний и противопоказаний. Отмена лекарств этой группы производится под контролем врача и зависит от качества закрытия ушка. Только после того, как рубцевание завершится, пациенты переводятся на постоянный прием аспирина (в дозе 75 мг).
Транспищеводное УЗИ делается на 45 сутки и через полгода. При обнаружении отверстия продолжается прием коагулянтов с последующим наблюдением и исследованием каждые 6 месяцев до полного закрытия фистулы.
Торакоскопическая изоляция левого предсердия
Этот вид операции проводится в ситуациях, когда невозможна или неэффективна традиционная катетерная абляция. Воздействие на сердце осуществляется через введенный торакоскоп. Через 6-8 проколов в области грудной клетки (симметрично справа и слева) вводятся электроды. Высокочастотным током уничтожается очаг аритмии. Одновременно с этим при тромбе производится ушивание ушка левого предсердия, позволяющее предотвратить повторное формирование сгустков, а также снизить риск инсультов и инфарктов.
Процедура выполняется под наркозом. Ее отличительные особенности:
- высокая эффективность (75-96%);
- низкая травматичность;
- отсутствие потребности в искусственном кровообращении и длительной госпитализации;
- короткий период реабилитации, малый риск осложнений;
- редкие рецидивы (меньше, чем при других методах).
Относительным противопоказанием для проведения лечения являются тяжелые заболевания сердца (декомпенсированная ишемическая болезнь, патология клапанного аппарата), требующие более обширных хирургических вмешательств.
Уникальность операции
Хирургически изолированное ушко левого предсердия имеет преимущество перед консервативными методами лечения у больных с персистирующей или пароксизмальной фибрилляцией предсердий. После операции у 70% пациентов сохраняется синусовый ритм сердца в течение длительного периода наблюдения. Значительно редуцируются клинические признаки заболевания, улучшается общее самочувствие.
 Данная операция является уникальной и выполняется всего в нескольких учреждениях в России. В нашем центре данную операцию выполняет заведующий отделением рентгенохирургических методов диагностики и лечения — Королев Сергей Владимирович.
Данная операция является уникальной и выполняется всего в нескольких учреждениях в России. В нашем центре данную операцию выполняет заведующий отделением рентгенохирургических методов диагностики и лечения — Королев Сергей Владимирович.
Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения нарушений ритма сердца. В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных форм аритмии, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
В нашем центре предоставляются услуги по маммарокоронарному шунтированию, торакоскопическая изоляция устьев легочных вен, задней стенки левого предсердия и ушивание ушка. В результате данных процедур ежегодно сотням пациентов удается предотвратить ряд серьезных осложнений: таких как инсульт, инфаркт, сердечная недостаточность.
Более подробную информацию о других методах лечения кардиоваскулярных заболеваний Вы можете получить в Кардиологическом центре ФНКЦ ФМБА России.
Стоимость окклюзии ушка левого предсердия
| А16.12.041.007 | Эндоваскулярная окклюзия ушка левого предсердия | 85 000 руб. |
Источник
Несмотря на коронавирус — Хадасса ждет вас в Сколково
Вследствие распространения короновируса лечение туристов в Израиле временно приостановлено. Однако и в это сложное время «Хадасса» продолжает заботиться о своих пациентах и лечить людей в нашем филиале в Москве(Сколково), с которым мы поддерживаем постоянную связь.
По всем вопросам обращайтесь в наш единый центр записи по телефону 8(800)550-96-30.
Здесь вы сможете пройти предварительную диагностику и получить удаленную консультацию ведущего израильского специалиста.
Окклюдер Watchman — новейшее средство лечения мерцательной аритмии. Его установка в устье левого ушка также служит эффективной профилактикой инсульта, так как предотвращает выброс образовавшихся тромбов в кровоток. В Израиле и в других странах были проведены исследования показавшие, что риск инсульта после установки устройства значительно снижается. Кроме того, отпала необходимость в лекарственной терапии с использованием антикоагулянтов.
Комментарий др. Анны Бенштейн, старшего врача-консультанта международной службы клиники Хадасса
С помощью установки окклюдера также проводится эндоваскулярное закрытие ДМПП – одного из самых распространенных пороков сердца.
Перейти на страницу международной службы.
Для получения более точной информации о стоимости лечения и специальных предложениях нажмите кнопку
УЗНАТЬ ТОЧНЫЕ ЦЕНЫ
Как проходит установка окклюдера Watchmen?
Окклюдер представляет собой миниатюрную сеточку или зонтик, который вводят через бедренную вену с помощью катетера и устанавливают на входе в ушко левого предсердия. Устройство должно удерживать сгусток крови и препятствовать его продвижению по кровеносной системе. Имплантация окклюдера проводится в специально оборудованной рентгенологической системой операционной. Установка осуществляется под контролем рентгена (ангиографии) и внутрипищеводного ЭХО. Операция проходит под местной либо общей анестезией и выполняется опытными кардиохирургами МЦ «Хадасса», прошедшими специальную подготовку.
Перед процедурой Watchmen проводятся специальные исследования, например, чреспищеводная эхокардиография, для определения присутствия тромбов и определения размеров имплантируемого устройства. Требуется также уточнить показатели свертываемости крови для тех пациентов, которые получали пероральные антикоагулянты. Такой показатель, МНО, должен иметь значение большее, чем 1,5 для выполнения процедуры и более 2 для эффективного лечения.
Установку окклюдера Watchman в клинике проводит ведущий специалист мира в данной области
Доктор Давид Лурия — заведующий подразделение лечения аритмии и имплантации кардиостимуляторов.
Специализация: диагностика и лечение всех видов аритмии. установка новейших кардиостимуляторов.
Cтаж — более 30 лет.
Читать резюме врача
Вы можете получить у доктора Лурия дополнительную информацию о лечении мерцательной аритмии и профилактике инсульта в Израиле, заполнив форму на сайте. Задайте вопрос и получите ответ через 12 часов!
После операции по установке Watchman
После выполнения процедуры по установке окклюдера Watchman, пациент может выписаться из больницы на следующий день. Однако еще сорок пять дней необходимо продолжать прием препаратов, разжижающих кровь, для проверки работы устройства: необходимо убедиться, что оно действительно не допускает проникновения тромбов. После этого отменяются все ограничения, характерные для консервативного лечения фибрилляции предсердий.
Исследования показали, что применения устройства Watchman эффективно и лишено негативных последствий, которые возникали при медикаментозном лечении мерцательной аритмии препаратами типа Варфарина.
Диагноз мерцательная аритмия
Более шести миллионов человек только в Европе страдают от нарушений сердечного ритма и нуждаются в лечении аритмии, самой распространенной разновидностью которой является фибрилляция предсердий (ФП) или мерцательная аритмия. Наиболее подвержены этому недугу люди старше шестидесяти лет. В будущем, с ростом продолжительности жизни количество людей, подверженных сердечной аритмии, может вырасти многократно.
Мерцательная аритмия (МА) проявляется в аномальном, хаотичном сокращении мышц предсердий, которое называют фибрилляцией. Такое аномальное сокращение предсердий может продолжаться от считанных секунд и минут до нескольких дней, и в отсутствие лечения может стать постоянным (так называемая постоянная форма фибрилляции предсердий). Когда предсердия сокращаются слишком быстро, в них замедляется кровоток, что приводит к застою крови и образованию тромбов. Чаще всего нарушения кровотока при МА вызывают формирование тромбов в придатке левого предсердия, называемого «ушком».
Опасность заключается в том, что тромб может отделиться от стенки и с кровотоком попасть в мозг и, таким образом, явиться причиной инсульта. Поэтому пациент вынужден принимать антикоагулянты – препараты, препятствующие свертыванию крови, чтобы предотвратить образование тромбов. При мерцательной аритмии может назначаться Варфарин (известный также как Кумадин). Однако использование подобных препаратов может привести к нежелательным последствиям, таким как внутренние кровотечения. По этой причине пациент, принимающий кумадин, должен постоянно находиться под наблюдением врача, ограничивать двигательную активность и соблюдать определенную диету. Необходимо регулярно проходить лабораторные анализы крови для наблюдения за показателями свертываемости крови.
Так как консервативное лечение далеко небеспроблемно, ведущие израильские клиники, и МЦ Хадасса в их числе, в последние годы применяют и альтернативные методы лечения мерцательной аритмии. Именно такой альтернативой и является устройство Watchman (сторож).
Чтобы записаться на обследование и задать вопросы относительно процедуры Watchmen в Израиле, а также лечения предсердной фибрилляции в общем, достаточно отправить заявку на сайте МЦ Хадасса. Наши консультанты из международной службы свяжутся с вами и ответят на все вопросы.
Источник
Фибрилляция предсердий (мерцательная аритмия) — форма тахикардии, вероятность которой значительно возрастает с возрастом. Эта патология опасна в том числе потому, что из-за нелинейного потока крови в левом предсердии могут формироваться тромбы, которые с током крови могут достичь сосудов головного мозга и вызвать ишемический инсульт.
Факты:
- Пациенты с мерцательной аритмией находятся в группе риска по поводу возникновения ишемического инсульта
- Каждый 5-й инсульт связан с мерцательной аритмией. Кроме того, инсульт может возникнуть как у пациентов с пароксизмальной формой мерцательной аритмии, так и с постоянной формой.
- Чем старше пациент, тем выше риск инсульта. Так, в 70-79 лет риск инсульта 25%, старше 80 лет — 32,8%.
- 90% инсультов у пациентов с мерцательной аритмией связаны с тромбообразованием в ушке левого предсердия и лишь у 10% — другая причина.
- Приём антикоагулянтов (препаратов, разрежающих кровь) позволяет снизить риск возникновения инсульта на 70%.
К сожалению, у около 10% пациентов возникают побочные эффекты на приём антикоагулянтов. Наиболее грозным побочным эффектом является кровотечение (носовые кровотечения, кровотечения из желудочно-кишечного тракта, мочевых путей и др.). Чем старше пациент и чем больше у него сопутствующих заболеваний (гипертоническая болезнь, сахарный диабет, заболевания почек и печени, язвенная болезнь желудка) — тем больший риск возникновения у него кровотечения на фоне приёма антикоагулянтов.
Другой проблемой с приёмом одного из антикоагулянтов — ВАРФАРИНА — является необходимость постоянного контроля эффективности «разжижения» крови, так называемое МНО (международное нормализованное отношение), что необходимо контролировать 1-2 раза в месяц. У некоторых пациентов не получается удерживать МНО на стабильном целевом уровне 2,5-3.
А ещё есть категория пациентов, у которых несмотря на приём антикоагулянтов, нормальные значения МНО и отсутствие видимого тромба в ушке левого предсердия происходит несколько повторных инсультов. Микротромбы, являющиеся причиной таких инсультов, «прячутся» в складках ушка левого предсердия.
Всем этим пациентам с мерцательной аритмией, которым противопоказан приём антикоагулянтов, у которых есть кровотечения на приём препаратом или у которых нестабильные значения МНО или возникают инсульты несмотря на приём препаратов , показано ЗАКРЫТИЕ УШКА ЛЕВОГО ПРЕДСЕРДИЯ (как источника тромбообразования). Ещё одним показанием к закрытию ушка левого предердия может быть отказ пациента принимать антикоагулянты по любым причинам.
В нашем отделении процедура закрытия ушка левого предсердия проводится под контролем УЗИ и рентгена через сосуды бедра с помощью специального устройства — окклюдера.
Видео 1: процесс имплантации окклюдера в ушко левого предсердия
Устройство представляет собой зонтик и диск (рис. 1), оба из нитинола (сплав элементов титана и никеля), который является немагнитным металлом. Так пациентам с имплантированным окклюдером разрешается проводить МРТ по медицинским показаниям (до 3 Тл). Также нитинол владеет «эффектом памяти формы», что позволяет сложить его в тоненькую трубочку и завести через сосуды бедра в камеры сердца. После введения окклюдера из доставляющей трубочки, благодаря описанному выше эффекту, он приобретает заданную производителем форму. Во время проведения операции в ушко левого предсердия вводится катетер, через который вводится контрастное вещество. Контрастирование ушка позволяет выучить его анатомию и выбрать размер и форму окклюдера. Дальше зонтик окклюдера располагают в полости ушка, а диск прикрывает вход в ушко. Процедура длится около часа. На следующий день, как правило, пациента выписывают домой.

Рис. 1: окклюдер для закрытия ушка левого предсердия
Реабилитация: Через шесть месяцев окклюдер покрывается собственными клеточками сердца — происходит так называемый процесс эндотелизации. С момента окончания эндотелизации (в среднем 6 месяцев) пациент может полностью отказаться от приёма антикоагулянтов.
Подбор антикоагулянтов в послеоперационном периоде для каждого пациента проводится индивидуально. Большинство пациентов принимают варфарин, ксарелто или прадаксу ещё 45 дней после имплантации окклюдера с целью профилактики тромбообразования на нём. Пациентам с кровотечениями на приём вышеуказанных препаратов предлагают комбинацию аспирина и клопидогреля или подбирают лекарства индивидуально. Через 45 дней после процедуры ОБЯЗАТЕЛЬНО проводится транспищеводное УЗИ для контроля положения окклюдера. Дальше до 6 месяцев после имплантации пациенты принимают комбинацию аспирина с клопидогрелем. Через 6 месяцев по окончанию периода эндотелизации проводится повторный контроль положения импланта на транспищеводном УЗИ.
Итак, мы ждём Вас, если у Вас мерцательная аритмия и:
- У Вас противопоказания к приёму антикоагулянтов
- У Вас возникло кровотечение на приём антикоагулянтов
- Вы принимаете ВАРФАРИН, и Вашему кардиологу не удаётся подобрать адекватную дозу препарата из-за нестабильного МНО.
- У Вас случился инсульт, несмотря на приём ВАРФАРИНА, ПРАДАКСЫ или КСАРЕЛТО и нет тромбов в ушке левого предсердия.
- Или по любым причинам Вы отказываетесь принимать антикоагулянты.

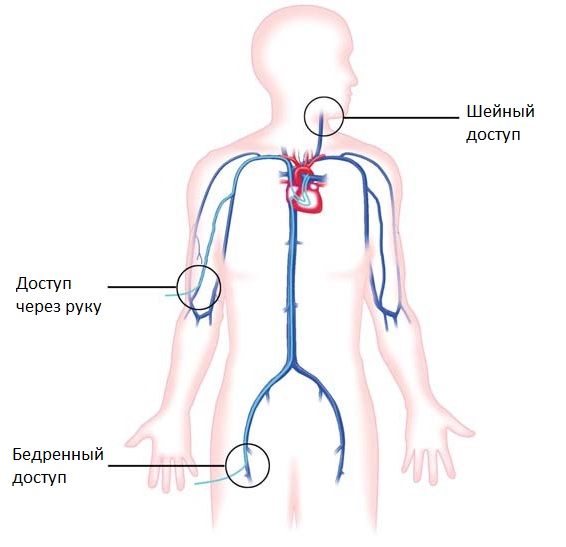
Операции на сердце проводятся доступом через сосуды под контролем рентгеновских лучей специальными миниатюрными инструментами. Благодаря этому методу пороки сердца исправляются без разреза грудной клетки, без применения искусственного кровообращения и остановки сердца, без глубокого наркоза. Для доступа используются сосуды бедра, шеи или руки. После пункции сосуда в отверстие вводятся миниатюрные инструменты (катетеры, баллоны, стенты, спирали, окклюдеры и другие), с помощью которых и проводятся вмешательства.
Читать подробнее
В настоящее время рентгенэндоваскулярная хирургия привлекает к себе все больше и больше внимания практически всех СМИ, включая печатные издания, интернет и телевидение. Мы ежедневно сталкиваемся с массивным потоком информации, посвященной различным аспектам этой современной области медицины. Ежедневно о ней пишут и говорят но, к сожалению, не все и не всегда объективно. Есть множество ошибочных утверждений, слухов или даже мифов, которые необходимо исправить с помощью фактической информации.
Миф 1. Это очень новая, практически экспериментальная область сердечнососудистой хирургии.
Это не так! Эндоваскулярная хирургия имеет богатую историю и уже давно широко используется в медицинской практике. Впервые катетеризация сердца выполнена в 1929 году Р. Форсманом (Германия), за что в 1956 году получил Нобелевскую премию. В 1964 году проведена первая баллонная ангиопластика и с тех пор эндоваскулярная хирургия перестала быть сугубо диагностической областью медицины. Далее открытия и изобретения устройств следовали одно за одним: 1975 год – спирали, 1976 год – окклюдеры, 1979 год – эмболы, 1986 год – коронарные стенты, 1994 год – стенты для крупных сосудов, 2005 год – эндоваскулярные клапаны сердца! На сегодняшний день все вышеперечисленные устройства эволюционировали до более совершенных аналогов. Самым распространенным окклюдером в мире стал окклюдер Амплацера – более полумиллиона имплантаций с 1995 года. В Институте Амосова окклюдеры Амплацера их аналоги ставят с 2003 года. Тенденция в мире такова, что диагностика переместилась из рентгеноперационной в кабинеты эхокардиографии и компьютерной томографии, а лечение пороков сердца переместилось из операционной в рентгеноперационную. В развитых странах мира (США, Канада, Австралия, Европа) боталловы протоки, дефекты перегородок, и коарктации аорты практически не оперируют хирургически. В нашем институте учитываются все современные мировые тенденции при лечении пациентов.
Миф 2. Устройства, с помощью которых происходит лечение пороков (окклюдеры, спирали, стенты) являются инородными телами и могут отторгаться.
Все эти устройства выполнены из современных высокотехнологичных биосовместимых материалов, которые не вызывают реакций отторжения. Через полгода после операции эти устройства полностью покрываются эндотелием (прорастают своими клетками) и не отличаются от внутренней поверхности сердца. Все устройства немагнитные, после их имплантации пациенту может быть выполнено МРТ. Они не издают звуковых сигналов на металлодетекторах в аэропорту, торговом центре и т.д.
Миф 3. Окклюдеры смещаются (улетают).
Действительно, в нашей и мировой практике такие случаи случаются, однако частота их около 1%. Осложнение неприятное, но не критическое. Не было ни одного случая в мире, когда сместившийся окклюдер привел бы к летальному исходу. Как правило, такой окклюдер извлекают эндоваскулярно и устанавливают повторно или заменяют на больший. Наибольшее количество смещений приходится на первые часы или дни после операции, когда пациент еще находиться в клинике. Далее вероятность этого резко снижается, отдаленные смещения являются казуистическими.
Миф 4. Дефекты межпредсердной перегородки с отсутствием края или истонченными краями не подлежат эндоваскулярному закрытию.
Отсутствие аортального края перегородки не является противопоказанием к постановке окклюдера. То же касается и истонченной или аневризматической перегородки. Помните, что обычная (трансторакальная) эхокардиография не дает полной картины о дефекте. Даже если ставиться диагноз отсутствие края, это не означает, что его там нет. О четкой анатомии дефекта можно судить лишь после проведения транспищеводной эхокардиографии, которая является золотым стандартом при отборе пациентов для эндоваскулярного лечения.
Миф 5. Окклюдеры со временем требуют замены.
Ни с ростом пациента, ни со временем замена устройства не нужна. Окклюдер уже через 6 месяцев врастает в перегородку и создает основу для ее дальнейшего роста. В случае стентирования сосудов, возможно эндоваскулярное увеличение просвета стента с ростом сосуда без замены импланта.
Миф 6. Это дорого…
Эндоваскулярная хирургия это высокие технологии, которые действительно стоят дороже обычных операций. В ряде случаев устройство для имплантации покупает пациент, однако существует очередь на бесплатные импланты, которые закупает институт. К тому же мы сотрудничаем с многочисленными фондами помощи, которые за относительно небольшое время собирают средства для приобретения устройств для детей. В большинстве случаев срочности в операции нет, и пациенты имеют достаточно времени, чтобы собрать средства на имплант, подождать своей очереди или найти спонсора. Поэтому, если больной желает оперироваться эндоваскулярно, преград для этого на сегодняшний день не существует.
– Как долго я буду лежать в больнице?
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
+ Какие документы нужны для госпитализации?
Для госпитализации в наш стационар вам понадобится паспорт или свидетельство о рождении ребенка.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
+ Сколько длится операция?
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
+ Какой вид анестезии применяется при эндоваскулярной хирургии?
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
+ Будет ли мне больно?
Самый неприятный момент — это укол местного анестетика в паховую область. Затем болевая чувствительность полностью исчезает.
+ Как приживаются имплантированные устройства?
Через 3-6 месяцев имплантированные устройства полностью прорастают своими клетками — покрываются эндотелием и их уже не отличить от внутренней поверхности сердца. Все устройства выполнены из высокотехнологичного медицинского сплава, который не вызывает реакций отторжения или аллергических реакций.
+ Можно ли делать КТ и МРТ после установки импланта?
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
+ Как себя вести после эндоваскулярной операции?
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
Источник
