Флегмонозный аппендицит по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Флегмонозный аппендицит.
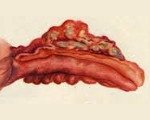
Флегмонозный аппендицит
Описание
Флегмонозный аппендицит. Это острое воспаление червеобразного отростка, сопровождающееся его выраженным отеком, скоплением гноя и отложением на поверхности фибрина. Проявляется сильной болью, преимущественно в правой нижней области живота, может сопровождаться тошнотой, рвотой, подъемом температуры. Диагноз ставят на основе анамнеза, осмотра, дополнительно назначают общий анализ крови, иногда УЗИ органов брюшной полости или компьютерную томографию. Лечение оперативное, необходимо экстренное хирургическое вмешательство с удалением аппендикса (классическое или лапароскопическое). Прогноз при своевременном оказании помощи благоприятный.
Дополнительные факты
Флегмонозный аппендицит представляет собой одну из стадий острого воспаления аппендикса. Возникает приблизительно через 12-24 часа после начала заболевание в результате прогрессирования патологии, характеризуется гнойным воспалением тканей и появлением на поверхности отростка фибриновых пленок. Острый аппендицит – одно из самых распространенных заболеваний в абдоминальной хирургии. Эта патология встречается у 4-5 человек на 1000 населения и составляет около 80% всех случаев острого живота. Количество флегмонозных форм при этом достигает 50%. Флегмонозный аппендицит наиболее часто диагностируется в возрастной группе 20-40 лет, у женщин в два раза чаще, чем у мужчин. Более высокий процент заболеваемости наблюдается у беременных.
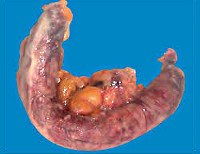
Флегмонозный аппендицит
Причины
Этиология флегмонозного аппендицита на сегодняшний день до конца не изучена. Выделяют несколько причин заболевания. Наиболее часто его связывают с тромбозом сосудов аппендикса, который ведет к ишемии тканей отростка. Со временем возникает воспаление, стенки становятся восприимчивыми к патогенным бактериям. Также активизируется условно патогенная флора внутри кишечника, поскольку защитная функция лимфоидной ткани аппендикса ослабевает.
Вторичный флегмонозный аппендицит может возникать как осложнение катаральной или гнойной формы. Также риск инфицирования повышается при механической обтурации отростка каловыми массами, гельминтами. Увеличение лимфатических узлов вследствие воспаления тоже может привести к перекрытию просвета аппендикса и созданию благоприятной среды для роста бактерий. К механическим причинам относят спайки, которые образуются после операций на кишечнике, органах малого таза, при хронических заболеваниях (колите, аднексите, хроническом холецистите ).
Инфекция попадает в аппендикс в основном эндогенным путем, через кровь и лимфу, иногда из просвета кишечника. Воспаление проходит несколько стадий: от катаральной до флегмонозной и гангренозной. При флегмонозном аппендиците стенки отростка утолщены, гиперемированы, покрыты слоем фибрина. Процесс распространяется на окружающие ткани, фибринозные пленки можно увидеть на слизистой слепой кишки, прилегающих участках брюшины. Вокруг отростка образуется выпот, внутри аппендикса можно обнаружить зеленого цвета гной.
В сложных случаях на слизистой оболочке воспаленного аппендикса выявляют эрозии и язвы — это так называемая флегмонозно-язвенная форма аппендицита. Иногда можно наблюдать эмпиему червеобразного отростка. При такой форме заболевания он значительно увеличивается в размерах, стенки утончаются, внутри просвета накапливается большое количество гноя и выпота, фибринозных пленок нет. Процесс всегда распространяется на окружающие ткани. Эмпиема возникает при закупорке аппендикса каловыми массами.
Симптомы
Первым симптомом при флегмонозном аппендиците является боль. Она локализуется в правой подвздошной области. Боль довольно интенсивная, постоянная, иногда пульсирующая. У маленьких детей она можете распространяться на всю брюшную полость. Пациенты жалуются на тошноту, рвота для этой формы не характерна. Температура может оставаться нормальной, но часто поднимается до 38-38,5°С.
Высокая температура тела. Рвота. Тошнота.
Диагностика
В типичных случаях диагноз флегмонозного аппендицита поставить достаточно легко. Это может сделать не только хирург, но и врач гастроэнтеролог, к которому пациент обратится с болями в животе. Для уточнения диагноза исследуют общий анализ крови. В нем можно выявить увеличение скорости оседания эритроцитов, повышение количества лейкоцитов, преимущественно сегментоядерных и палочкоядерных.
При осмотре отмечается бледность кожи, иногда холодный пот, язык обложен белым налетом, пульс учащен до 80-90 ударов в минуту. Живот плоский, правая его половина отстает в акте дыхания. При пальпации отмечается напряжение мышц стенки живота, что свидетельствует о раздражении брюшины, так как при флегмонозном аппендиците процесс всегда затрагивает окружающие ткани.
На воспалении брюшины также указывает позитивный симптом Щеткина-Блюмберга. Если врач резко отдергивает руку во время пальпации в правом нижнем квадранте живота, больной чувствует усиление боли. Также позитивным будет симптом Вишневского, или скольжения: специалист проводит рукой по рубашке от ребра до подвздошной области сначала слева, потом справа, при этом отмечается резкое усиление боли с правой стороны.
Дифференциальная диагностика
Дифференцировать флегмонозный аппендицит у женщин нужно с правосторонним аднекситом, разрывом кисты яичника либо его апоплексией яичника, внематочной беременностью. Также под маской аппендицита может протекать воспаление дивертикула толстой кишки (дивертикулит), пиелонефрит, почечная колика. Из заболеваний, которые встречаются в гастроэнтерологии, чаще всего аппендицит дифференцируют с острым холециститом, гастритом и дуоденитом, прободной язвой желудка и двенадцатиперстной кишки, острым панкреатитом.
Уточнить диагноз можно с помощью УЗИ органов брюшной полости и малого таза. Для выявления воспаления червеобразного отростка исследование малоинформативно, однако оно позволяет исключить такие заболевания, как холецистит или панкреатит, кисты яичника, спайки и воспаление маточной трубы, внематочную беременность, камни мочеточника, пиелонефрит. При необходимости врач проводит вагинальное или ректальное исследование. Если верификация диагноза затруднительна, пациента могут направить на компьютерную томографию.
Лечение
Единственным эффективным методом лечения флегмонозного аппендицита является оперативное вмешательство — аппендэктомия. Проводят его под общей анестезией, очень редко, при наличии серьезных противопоказаний к общему наркозу, обезболивание может быть местным. В последнее время широко используют субдуральную анестезию. Операцию проводят по классической методике либо путем лапароскопии. При классическом хирургическом вмешательстве в правой подвздошной области делают косой разрез длиной 10-12 сантиметров. Затем хирург находит воспаленный отросток, отделяет его от окружающих структур и аккуратно удаляет, предварительно перевязав у основания слепой кишки лигатурой. Если в брюшной полости обнаружен выпот, его высушивают и вводят дополнительно антибиотик. При большом количестве выпота рану не зашивают наглухо, а оставляют на несколько дней дренаж.
Для лапароскопической операции в стенке брюшной полости делают три прокола или маленьких надреза – один в области пупка, другой над лобком, третий над правой подвздошной областью. В них вводятся лапароскоп (трубка с видеокамерой) и необходимые инструменты. Врач проводит все манипуляции, наблюдая за операционным полем на экране монитора. Такая операция более щадящая, она позволяет выписать пациента домой уже через 1-2 дня. Кроме того, при лапароскопии можно более качественно провести ревизию брюшной полости, выявить гнойный выпот и очаги воспаления.
После операции по удалению флегмонозного аппендицита пациенту на несколько дней назначают антибиотики (внутривенно, а затем перорально). Если процесс не осложнен перитонитом, выздоровление проходит достаточно быстро. Уже через несколько дней больного выписывают домой, а через месяц он может вести привычный образ жизни. В первые недели после вмешательства советуют придерживаться диеты, избегать продуктов, которые вызывают вздутие живота, следить за регулярностью стула.
Поскольку причины возникновения флегмонозного аппендицита очень разные, предотвратить заболевание трудно. Когда оно уже возникло, нужно вовремя обратиться к врачу и получить адекватную медицинскую помощь. Специфических мер профилактики нет.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Флегмонозный аппендицит – острая форма воспаление аппендикса, характеризующаяся отложением на его поверхности фибрина, большой концентрацией гноя и четко обозначенным отеком.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Эпидемиология
- Женщины чаще страдают недугом в возрасте 15-40 лет, мужчины – 12-20;
- Мужчины страдают заболеванием гораздо реже, но у женщин намного благоприятнее прогноз и меньше риск развития осложнений.
- Реже всего флегмонозный аппендицит диагностируется у младенцев до года и людей преклонного возраста.
- После пятидесяти лет, риск развития воспаления аппендикса уменьшается до 2 процентов;
- Удаление аппендикса становит 80% из всех проведенных несложных операций.
 [7], [8], [9], [10], [11], [12], [13]
[7], [8], [9], [10], [11], [12], [13]
Причины флегмонозного аппендицита
Этиология болезни окончательно не установлена.
Существует немного поводов для возникновения флегмонозного аппендицита:
- Тромбоз сосудов отростка, и как следствие ишемия его тканей. Из-за этого снижается такая функция лимфоидной ткани как защитная, возникает воспаление и увеличивается активность условно патогенной флоры внутри кишечника.
- Также причиной флегмонозного аппендицита может быть возникновение осложнение катаральной формы болезни.
- Механическая обтурация аппендикса.
 [14], [15], [16], [17], [18], [19], [20], [21]
[14], [15], [16], [17], [18], [19], [20], [21]
Факторы риска
Наибольшую опасность для развития флегмонозного аппендицита является возраст от двадцати до тридцати лет. Хотя заболевание также может возникнуть абсолютно в любом возрасте.
Чаще всего факторами риска становятся:
- эндокринный – наличие в аппендиксе слепой кишки (его слизистой оболочке) множества клеток, которые вырабатывают гормон серотонин.
- казуистический – наличие инородных тел (например, виноградных косточек, кожуры семечек, рыбной чешуи) в кишечнике человека.
- пищевой – когда человек, питается в основном мясными продуктами или пищей, богатой на животные белки.
 [22], [23], [24], [25], [26]
[22], [23], [24], [25], [26]
Патогенез
Энтерогенный путь попадание инфекции чаще всего становиться причиной возникновения болезни. При этом в решающей роли в патогенезе заболевания гематогенный и лифогенный путь практически не играют.
Различные микроорганизмы, которые находятся в отростке (простейшие, вирусы и бактерии) являются причиной воспаления. В основном это анаэробная форма флоры (анаэробные кокки), реже — аэробная (энтерококки, кишечная палочка).
 [27], [28], [29], [30]
[27], [28], [29], [30]
Симптомы флегмонозного аппендицита
Проявление флегмонозного аппендицита достаточно ярко выражено:
- первым признаком будет острая боль с, скорее всего, нечеткой локализацией, усиливающаяся при движении. Далее болезненность будет нарастать и принимать более четкое месторасположение.
Другими симптомами будут:
- общая интоксикация организма и вялость,
- сероватый или белый налет на языке,
- отсутствие аппетита,
- тошнота, возможна рвота,
- вздутие живота, понос или наоборот запор,
- головная боль и небольшое повышение температуры.
При осмотре пациента медицинским работником будут выявлены следующие признаки:
- в месте болевых ощущений будет отмечено напряженность мышечных тканей живота;
- утвердительные симптомы «скольжения» и раздражения брюшины.
Формы
Есть немного разновидностей аппендицита флегмонозной формы:
- острый флегмонозный аппендицит – возникает за очень короткий промежуток времени (несколько часов). Характеризуется острым началом развития воспаления, с изменениями не деструктивного, а гнойного характера.
- Флегмонозно — язвенный аппендицит – на фоне развития поражения слизистой оболочки аппендикса язвенными процессами, происходит возникновение гнойного воспаления.
- Гнойная стадия флегмонозного аппендицита – «рост» температуры тела, дальнейшее развитие процессов интоксикации, усиливание интенсивности болей – все это говорит о возникновении локализованных гнойных очагов на стенках отростка. Причиной будет продолжение развития микроорганизмов.
- Флегмонозный аппендицит у ребенка – проявляется воспалением гнойного характера всего аппендикса. При макроскопическом исследовании видно, что он утолщен, весь покрыт фибрином, интенсивно красного цвета. Микроскопически заметна инфильтрация всех слое аппендикса, есть признаки нагноения и небольшого отторжения в слизистой оболочке.
 [31], [32], [33], [34], [35]
[31], [32], [33], [34], [35]
Осложнения и последствия
Флегмонозный аппендицит может иметь очень неблагоприятные последствия при несвоевременном обращении за медицинской помощью. Это:
- кишечная непроходимость;
- появление аппендикулярного уплотнения или абсцесса;
- воспаление венозной стенки подвздошных или тазовых вен;
- тромбоз;
- перитонит, в результате разрыва аппендикса;
- воспаление вен печени гнойного характера;
- сепсис;
- полиорганная недостаточность;
- летальный исход.
 [36], [37], [38], [39], [40]
[36], [37], [38], [39], [40]
Диагностика флегмонозного аппендицита
Изучение органов брюшной полости и рентгенография не смогут выявить воспаление в отростке слепой кишки.
Рентгенография лишь поможет уточнить дифференциацию аппендицита от прободной язвы желудка или двенадцатиперстной кишки.
Ультразвуковая диагностика органов желудочно-кишечного тракта в этом случает может использоваться для отличия флегмонозного аппендицита от воспаления в желчном или уринозном пузыре.
 [41], [42], [43], [44], [45], [46]
[41], [42], [43], [44], [45], [46]
Дифференциальная диагностика
Этот вид исследования проводится для правильной диагностики с целой группой болезней.
Холецистит. Напряженное подреберье с правой стороны, «отдавание» болей в лопатку или плечо, существование в анамнезе пациента признаков желчнокаменной болезни ранее, а также результаты ультразвукового исследования, укажут на острое воспаление желчного пузыря и помогут правильно дифференцировать его с аппендицитом. Зачастую желчный пузырь, увеличиваясь в размерах, опускается очень низко (иногда даже ниже области пупка), а болевые ощущения определяются по всей правой половине живота. Или же аппендикс, воспаляясь и находясь под печенью, может стимулировать развитие острого холецистита. Поэтому поставить диагноз без дополнительных исследований бывает очень трудно.
Плевропневмония или воспаление легких правой нижней доли. Чтобы отличить эту патологию от аппендицита, нужно провести прослушивание легких. При этом будет слышно слабое дыхание и хрипы. А при плевропневмонии еще и как трется плевра при дыхании. Если же в правой полости есть скопление жидкости из кровеносных сосудов – будет слышно притупление перкуторного тона, снижение дыхательного шума. Также при этой болезни может быть кашель, лихорадка и боли с иррадиацией в правую половину брюха.
Мезаденит. Из- за локализации болей с правой подвздошной стороны, возможно дезориентировать медицинского специалиста. Но наличие в анамнезе недавно перенесенного заболевания верхних дыхательных путей, и сочетание с увеличением лимфатических узлов, а в шести процентах еще и с иерсиниозом, не оставит сомнений в диагнозе.
Воспаление дивертикула Меккеля (дивертикулит). Также, как и флегмонозный аппендицит, требует срочной госпитализации и проведения хирургического вмешательства. Заболевание достаточно редко устанавливается до операции и лапароскопии, которую делают с целью постановки диагноза. Для постановки диагноза нужно сделать интраоперационную ревизию 100 см подвздошной области кишечника.
Острый панкреатит. Схож с аппендицитом симптомом Щеткина – Блюмберга. Очень часто в наличии многократная рвота. Живот немного вздутый в верхних отделах. Самочувствие пациента плохое, но при этом температура почти не повышена. В анализах отмечается повышенный уровень пищеварительного фермента в моче.
Острая кишечная непроходимость. Поставить диагноз бывает достаточно тяжело, особенно с новообразованием на толстой кишке. Поможет это сделать наличие схваткообразных болей, усиление шумов перистальтики, запор и метеоризм. На рентгене отчетливо видны «чаши» Клойбера.
Болезнь Крона. Характеризуется выраженной болью в нижнем отделе живота. Редко возможно появление диареи, лейкоцитоза. С правой стороны отчетливо прощупывается образование, которое болит. В основном диагноз ставиться при проведении аппендэктомии, из-за ошибочного принятия болезни за острый аппендицит. Чтобы диагноз был поставлен правильно, медицинским работникам поможет лапароскопия. Также перед ревизией в брюшной полости нужно обращать на изменения аппендикса. Если он не такой как был до оперативного вмешательства, следует обратить внимание на подвздошный отдел кишечника.
Острый гастроэнтероколит. Отличается болью спастического, разлитого характера. Пациент жалуется на тошноту, рвоту, понос и ложные позывы к дефекации. Часто отмечается вздутие и урчание живота. Аппендикулярные симптомы здесь не будут характерны.
Почечная колика с правой стороны. Характерно частое мочеиспускание. При взятии анализов урины, выявляется макро- или микрогематурия. Может быть также вздутие живота. Главным признаком будет симптом Пастернацкого, так как он не обязателен для аппендицита (если не учитывать случаев расположения аппендикса ретроцекально). Ели есть сомнения в постановке диагноза, следует провести рентгенографическое исследование мочевыводящих путей. Скорее всего будет обнаружено наличие «камней» в правом мочеточнике и признаки пиелоэкзации. А «покалачивания» в области поясницы, помогут абсолютно точно поставить диагноз. Еще можно провести новокаиновую блокаду в правый семенной канатик или матку. При почечной колике боль быстро утихнет, а при аппендиците она останется.
 [47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
[47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
Лечение флегмонозного аппендицита
При постановке диагноза — флегмонозный аппендицит, следует немедленно провести хирургическое лечение.
Вмешательство проходит под общей анестезией. Если нет противопоказаний, оно проходит с помощью эндотрахеального наркоза. Такой вид обезболивания не ограничивает движении хирурга, и дает возможность при необходимости провести широкую резекцию брюшной полости. Если же у больного есть индивидуальная непереносимость, возможно использование местной анестезии.
Чаще всего используется традиционная аппендэктомия либо лапароскопия.
Лапароскопия
Используется если:
- нет воспалительного процесса на слепой кишке;
- на кишечнике отсутствую спайки;
- не осложнений в виде перитонита, воспалительного инфильтрата или забрюшинной флегмоны.
Противопоказаниями для ее выполнения станут: беременность в третьем триместре, ожирение, повышенная кровоточивость, а также, если аппендикс расположен атипично.
Аппендэктомия проходит под общим наркозом.
Этапы операции:
- Нужно сделать три прокола на брюшной стенке (длиной от 5 до 10 см), так чтобы один из них был на пупке.
- Ввести видеокамеру и специальные инструменты, для удаления отростка.
- Провести вмешательство.
Такой вид операции позволяет сократить время пребывания пациента в стационаре, уменьшает силу боли в послеоперационном периоде, происходит более быстрое восстановление кишечника, шрам имеет косметический вид.
Аппендэктомия обычная
Этапы вмешательства:
- Обрабатывается операционное поле и обкладывается стерильными марлевыми салфетками.
- Хирург делает кожный косой разрез (длиной 10-12 см) в правой подвздошной области.
- После рассечения подкожной жировой клетчатки, доктор, с помощью скальпеля и специальных хирургических ножниц, разрезает сухожилье косой мышцы живота. После этого в верхнем углу раневой поверхности надсекают мышцу и при помощи тупых крючков раскрывают брюшину.
- Рана обсушивается с помощью салфетки. Для выявления бактериальной флоры, обязательно берется анализ.
- Следом врач находит слепую кишку и извлекает ее в раневое углубление. Спайки, при их наличии, разрезаются. Чтобы внимательно рассмотреть боковой канал и подвздошную ямку, следует, если они мешают, отвести петли тонкого отдела кишечника. Это легко сделать, так как отросток вероятнее всего будет находиться на куполе слепого отдела кишника. Хирург, принимая во внимание, что ему нужно зафиксировать дистальный отдел аппендикса, проводит под ним лигатуру и опускает вершину в брюшную полость.
- На брыжейку отростка накладывается лигатура, так чтобы артерия червеобразного отростка была перевязана. Для избегания соскальзывание нити, если брыжейка рыхлая, лигатуру прошивают.
- Потом складку брюшины обязательно отсекают. Пережимают аппендикс у основания и привязывают его.
- С помощью атравматической иглы, доктор, предварительно отступив 1,5 см, выполняет круговой шов.
- Через 0,5 см от шва, снова накладывается зажим, и отсекается аппендикс.
- Ассистент оперирующего доктора, обрабатывает культю раствором йода, и захватив ее специальным пинцетом, вводит в круговой шов. Хирург делает затягивание.
- Прежде чем вправить купол, нужно снова сделать Z-образный шов, и вернуть вершину слепой кишки в полость брюшины.
- Хирургу нужно остановить кровотечение, путем просушивания салфеткой полости от образовавшегося экссудата.
- Рана промывается физиологическим раствором, чтобы исключить возможность возникновения осложнений из-за остатков тканей, крови или инфицированного выпота.
- Делая 2-3 шва, врач ушивает мышцы. Следом, с помощью интетический нитей, зашивает наружный апоневроз косой мышцы.
Такая операция характеризуется длительным послеоперационный период реабилитации.
Ретроградная аппендэктомия
Проводиться в случае, если нет возможности выделения отростка в полость раны. Отличие ее от обычной аппендектомии в том, что в этом случает брыжеечка отсекается не сразу и, сохраняя ее кровоснабжение, обработки культи, а после удаления аппендикса .
Особенности проведения хирургической операции при флегмонозном аппендиците:
- Из-за воспаления слизистой оболочки аппендикса, есть вероятность появления выпота в правой повоздушней области. Поэтому врач должен просушить ямку, боковой канал справа и полость малого таза, обязательно взяв экссудата на анализ. Если он мутный, требуется параллельно ввести антибиотики.
- Когда у хирурга есть сомнения в абсолютном удалении воспаленного – флегмонозного отростка, потребуется обязательная установка дренажа на три-четыре дня.
- В случае осложнения в виде перфорации – апендектомию проводят при абсолютном доступе, облегчив тем самым санацию и удаление патологических тканей.
Послеоперационный период
Для снижения риска возникновения послеоперационных осложнений, больному следует соблюдать щадящий режим. Так, вставать с кровати после операции можно не ранее чем через шесть-восемь часов, но только если полностью восстановлено сознание и дыхание.
Возможно, для больных с риском возникновение послеоперационной грыжи, понадобиться ношение специально послеоперационного бандажа.
Пациенту нужно делать перевязки каждый день, обязательно оценивая стадию заживления раны и применяя антисептики. В зависимости от интенсивно болей применяются обезболивающие средства.
В случае, когда была необходимость в использовании дренажа для профилактики осложнений гнойного характера, в послеоперационном периоде требуется введение таких антибактериальных препаратов из класса цефалоспоринов или макролидов.
Швы снимаются спустя семь-восемь дней после операции, если заживлении раны не осложненно.
После операции на флегмонозном аппендиците не рекомендуются тяжелые физические нагрузки около трех месяцев. Доктор может назначить лишь ЛФК или дыхательную гимнастику.
Диета после операции при флегмонозном аппендиците
На протяжении двух-четырех недель после операции и выписки из больницы, для профилактики возникновения запоров, нужно соблюдать диету. Употреблять в пищу можно только продукты, разращенные врачом.
Первые два дня нужно есть исключительно каши в жидком виде и овощное пюре. Также стоит добавить в рацион кисель или обезжиренный кефир. Далее постепенно вводиться черный хлеб с небольшим количеством сливочного масла. Переход на обычную, привычную для пациента пищу может быть только при отменном самочувствии и нормальном стуле. Но не стоит забывать, что еда не должна быть острой, маринованной, копченой, жирной, жареной или твердой. Также в рационе следует исключить кофе и крепкий чай, газировку, выпечку из сдобного теста. Вся пища готовиться путем запекания или варки.
Кушать нужно маленькими порциями, около пяти-шести раз в день.
 [57], [58], [59], [60], [61], [62], [63]
[57], [58], [59], [60], [61], [62], [63]
Профилактика
Специальных мер профилактики для предотвращения заболевания флегмонозным аппендицитом нет. Самое главное это своевременное обращение к медицинским работникам для оказания квалифицированной помощи.
 [64], [65], [66], [67], [68], [69], [70], [71], [72]
[64], [65], [66], [67], [68], [69], [70], [71], [72]
Прогноз
Если лечение начато своевременно, прогноз благоприятен. Смертность составляет не более 0,03%, а риск возникновения осложнений, чаще всего перитонита у ослабленных людей, не более 9%. Довольно часто возникает воспаление брюшины, но оно быстро ограничивается сальником или стенками соседних внутренних органов.
Редко может образовать инфильтрат, после чего спустя некоторое время сформируются спайки.
 [73], [74], [75], [76], [77]
[73], [74], [75], [76], [77]
Источник
