Флегмона забрюшинного пространства при остром аппендиците

Забрюшинная флегмона – это разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Общие сведения
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.
Забрюшинная флегмона
Причины
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и др.). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и др. В абдоминальной хирургии выделяют две группы причин образования забрюшинной флегмоны:
- Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
- Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и др. Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и др.), авитаминозе, пожилом и старческом возрасте пациентов.
Патогенез
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний и т. д. Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Классификация
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата абдоминальные хирурги различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
- Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
- Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
- Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Симптомы забрюшинной флегмоны
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Боли постепенно нарастают, становятся постоянными, интенсивными и не имеют четкой локализации. Болевой синдром усиливается при попытке встать, сесть, повернуться на бок, значительно ухудшая уровень жизни пациента и мешая ему нормально передвигаться. При пальпации спины и живота отмечается резкая болезненность в поясничной области. При поясничном расположении инфильтрата можно заметить сглаженность контуров на пораженной половине поясницы, при глубокой пальпации живота определяется утолщение клетчатки в зоне воспаления.
Осложнения
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
- Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
- УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
- Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
- Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
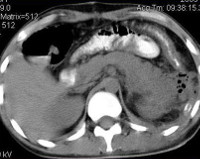
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов. Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Лечение забрюшинной флегмоны
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
- Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
- Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз и профилактика
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и др.) вплоть до смертельного исхода. Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и др.).
Источник
Также:
абсцесс червеобразного отростка
Версия: Справочник заболеваний MedElement
Категории МКБ:
Острый аппендицит с локализованным перитонитом (K35.3)
Разделы медицины:
Гастроэнтерология
Общая информация
Краткое описание
Острый аппендицит с локализованным перитонитом (с перитонеальным
абсцессом
) — локализованный процесс гнойного воспаления брюшины, возникающий, как правило, на фоне аппедикулярного
инфильтрата
(см. «Острый аппендицит другой и неуточнённый» — K35.8) и являющийся осложнением острого аппендицита.
Примечание
В данную подрубрику включено:
— Острый аппендицит с локализованным перитонитом с или без разрыва или перфорации
— Острый аппендицит с перитонеальным
абсцессом
— Абсцесс червеобразного отростка
Из данной подрубрики исключено:
— Острый аппендицит с перитонитом — K35.2
— Острый аппендицит с:
— прободением
— перитонитом (разлитым)
— разрывом
Период протекания
Описание:
Формирование аппендикулярного абсцесса возможно в ранние сроки (до 1-3 суток) с момента развития воспаления аппендикса. Аппендикулярный абсцесс также может осложнять течение существовавшего несколько дней или недель аппендикулярного инфильтрата.
Абсцесс прямокишечно-маточного углубления формируется в срок от 6 до 30 суток после выполнения
аппендэктомии
.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Периаппендикулярный абсцесс — представляет собой гнойник вокруг сохранившегося деструктивного аппендикса.
Аппендикулярный абсцесс — представляет собой гнойник на месте расплавленного червеобразного отростка.
Этиология и патогенез
Возможные причины развития осложнений острого аппендицита:
1. Несвоевременное обращение пациентов за медицинской помощью.
2. Поздняя диагностика острого аппендицита (атипичное течение, неправильная интерпретация клинических данных).
3. Тактические ошибки врачей (отсутствие динамического наблюдения при сомнительном диагнозе острого аппендицита, неправильная оценка распространенности воспалительного процесса в брюшной полости, неверное определение показаний к дренированию брюшной полости).
4. Ошибки в технике операции (травмирование тканей, ненадежное
лигирование
сосудов, неудовлетворительное дренирование брюшной полости, неполное удаление аппендикса).
5. Появление острых или прогрессирование хронических заболеваний смежных органов.
Аппендикулярный инфильтрат
При аппендикулярном инфильтрате вокруг деструктивно измененного аппендикса и петель тонкого и толстого кишечника находятся спаянные между собой большой сальник, париетальная брюшина, матка с придатками и мочевой пузырь. Это надежно отграничивает проникновение инфекции в свободную брюшную полость.
Аппендикулярный инфильтрат встречается у 0,2-3 % больных острым аппендицитом.
Данное осложнение возникает 3-4-е сутки после начала острого аппендицита.
Стадии развития аппендикулярного инфильтрата:
1. Ранняя — прогрессирование и возникновение рыхлого инфильтрата. Формируется воспалительная опухоль, что сопровождается сходной с острым деструктивным аппендицитом симптоматикой, включая признаки раздражения брюшины, лейкоцитоз, сдвиг лейкоцитарной формулы влево.
2. Поздняя — ограниченная стадия, формирование плотного инфильтрата. Стихают явления острого воспаления и улучшается общее состояние пациентов. У больных отмечаются длительная (более недели) боль в правом нижнем квадранте живота и пальпируемое образование в правой подвздошной ямке.
Аппендикулярный абсцесс
Формирование аппендикулярного абсцесса связано с невозможностью
резорбции
аппендикулярного инфильтрата. Червеобразный отросток отграничивается сальником, однако при возникновении перфорации развивается абсцесс в пределах периаппендикулярной области (правом боковом канале, в правой подвздошной области или малом тазу). Возможно формирование инфильтрата, при этом, в отличие от признаков простого аппендикулярного инфильтрата, у пациента наблюдаются системные признаки заболевания и выраженная болезненность.
Тазовые абсцессы (абсцессы прямокишечно-маточного углубления) встречаются у 0,03-1,5% больных, перенесших
аппендэктомию
. Тазовые абсцессы локализуются в самом низком отделе брюшной полости (в
excavatio rectovesicalis
— у мужчин, в
excavatio rectouterina
— у женщин). Гнойники могут возникать вследствие плохой санации брюшной полости во время операции, неадекватного дренирования полости малого таза, а также при наличии в малом тазу инфильтрата, склонного к абсцедированию, в случае тазового расположения червеобразного отростка.
Флегмона забрюшинной клетчатки развивается, как правило, при ретроцекальном и ретроперитонеальном расположении аппендикса. При внутрибрюшинном расположении аппендикса инфекция может проникать в забрюшинное пространство через брыжейку отростка. Гнойник может локализоваться в параколярной, околопочечной или собственно ретроперитонеальной клетчатке.
Примечание. Аппендикулярный инфильтрат отнесен в данную подрубрику условно, поскольку, строго говоря, не сопровождается выраженным гнойным воспалением с абсцедированием, но, одновременно является предшественником перитонеального абсцесса (возможной стадией его формирования) и является перфоративной, осложненной формой острого аппендицита.
Тазовый абсцесс и флегмона забрюшинной клетчатки относятся к разновидностям аппендикулярного абсцесса.
Эпидемиология
Признак распространенности: Редко
Аппендикулярный абсцесс встречается в 0,1-2 % случаев острого аппендицита.
Клиническая картина
Клинические критерии диагностики
лихорадка, диспепсия, нечастая рвота, тошнота, сухость языка, дизурия, локальная болезненность в правой подвздошной области, интоксикация, напряжение мышц живота, симптомы раздражения брюшины, приведение ног к туловищу в лежачем положении, болезненность справа при ректальном обследовании, болезненность справа при вагинальном обследовании
Cимптомы, течение
Признаки аппендикулярного абсцесса:
— сохраняющиеся или нарастающие симптомы раздражения брюшины;
— нарастание симптомов интоксикации;
— локальная болезненность;
— гипертермия.
Некоторые варианты клинической картины
1. Флегмона забрюшинной клетчатки. Наблюдается постепенное развитие клинической картины: усиливается боль в правой половине живота или поясничной области, повышается температура тела, увеличивается интоксикация. В некоторых случаях отмечается сгибательная
контрактура
правого бедра в результате распространения процесса на поясничные мышцы.
2. Абсцесс прямокишечно-маточного углубления
Общие симптомы:
— гектическая температура;
— слабость;
— потливость.
Местные симптомы:
— боль в нижних отделах живота, за лоном;
— нарушение функций тазовых органов (дизурические расстройства,
тенезмы
, выделение слизи из прямой кишки).
Ректальное исследование выявляет снижение тонуса сфинктера, связанное с токсическим повреждением n. pelvicum; болезненность передней стенки прямой кишки, ее нависание. В случае длительно существующих абсцессов по передней стенке кишки пальпируется болезненный инфильтрат с очагами размягчения.
Вагинальное исследование обнаруживает болезненность заднего свода и интенсивные боли при смещении шейки матки кверху (симптом Промптова).
Диагностика
1. УЗИ. Абсцесс определяется как анэхогенное образование неправильной формы, в просвете которого может быть виден
детрит
.
Если абсцесс имеет небольшие размеры, он может быть трудно отличим от кишечных петель, поэтому для выявления конфигурации кишечника требуется проведение УЗИ в динамике.
Воспалительный инфильтрат забрюшинного пространства определяется:
— у пациентов с
параколитом
— по ходу восходящей ободочной кишки;
— у пациентов с
паранефритом
— в проекции почек;
— у пациентов с пораженной собственно забрюшинной клетчаткой — над
пупартовой связкой
или вдоль гребня подвздошной кости.
2. Компьютерная томография является наиболее надежным способом выявления абсцессов.
3. Диагностическая пункция тазового абсцесса. Пункция предполагаемого гнойника у женщин выполняется у мужчин и детей через переднюю стенку прямой кишки, у женщин — через задний свод влагалища.
Дифференциальный диагноз
Осложнения
Дооперационные осложнения:
— аппендикулярный инфильтрат;
— аппендикулярный абсцесс;
— флегмона забрюшинной клетчатки;
— перитонит;
— сепсис.
Послеоперационные осложнения:
1. По клинико-анатомическому принципу:
1.1 Осложнения со стороны операционной раны:
— кровотечение из раны;
— гематома;
—
серома
;
— инфильтрат;
— нагноение;
— послеоперационные грыжи;
— расхождение краев раны без/с
эвентрацией
;
— келоидные рубцы;
—
невриномы
;
— эндометриоз рубцов.
1.2 Острые воспалительные процессы брюшной полости:
— инфильтраты и абсцессы илеоцекальной области;
— абсцессы прямокишечно-маточного углубления;
— межкишечные абцессы;
— забрюшинные флегмоны;
— поддиафрагмальный абсцесс;
— подпеченочный абсцесс;
— местный перитонит;
— распространенный перитонит;
— культит.
1.3 Осложнения со стороны желудочно-кишечного тракта:
— динамическая кишечная непроходимость;
— острая механическая кишечная непроходимость;
— кишечные свищи;
— желудочно-кишечное кровотечение;
— спаечная болезнь.
1.4 Осложнения со стороны сердечно-сосудистой системы:
— сердечно-сосудистая недостаточность;
— тромбофлебит;
—
пилефлебит
;
— эмболия легочной артерии;
— кровотечение в брюшную полость.
1.5 Осложнения со стороны дыхательной системы:
— бронхит;
— пневмония;
—
плеврит
(сухой, экссудативный);
— абсцесс и гангрена легких;
—
ателектаз
легких.
1.6 Осложнения со стороны выделительной системы:
— острая задержка мочи;
— острый цистит;
— острый
пиелит
;
— острый нефрит;
— острый пиелоцистит.
1.7 Прочие осложнения (острый паротит, послеоперационный психоз и т. д.).
2. По срокам развития:
2.1 Ранние осложнения — возникают в течение первых 2-х недель с момента операции. В эту группу входит большинство осложнений со стороны послеоперационной раны и практически все осложнения со стороны смежных органов и систем.
2.2 Поздние осложнения — заболевания, развившиеся по истечении 2-х-недельного послеоперационного периода:
2.2.1 Со стороны послеоперационной раны:
— инфильтраты;
— абсцессы;
— лигатурные свищи;
— послеоперационные грыжи;
— келоидные рубцы;
—
невриномы
рубцов.
2.2.2 Острые воспалительные процессы в брюшной полости:
— инфильтраты;
— абсцессы;
— культит.
2.2.3 Со стороны желудочно-кишечного тракта:
— острая механическая кишечная непроходимость;
— спаечная болезнь.
Лечение
Аппендикулярный инфильтрат. Рекомендуется консервативное лечение, поскольку риск перфорации прошел, а удаление аппендикса на этой поздней стадии может быть затруднительным и вызывать осложнения. В настоящее время рутинная
аппендэктомия
после стихания процесса считается нецелесообразной.
В большинстве случаев аппендикс оказывается разрушен. Возможно возникновение фибропластического инфильтрата — замещение инфильтрата соединительной тканью с формированием в брюшной полости плотной и болезненной воспалительной опухоли, которая зачастую осложняется частичной кишечной непроходимостью. Таким пациентам иногда производится правосторонняя
гемиколэктомия
, диагноз уточняется только после гистологического исследования опухоли.
Аппендикулярный абсцесс. Показано дренирование под рентгенологическим контролем или хирургически.
Хирургическое дренирование позволяет через стандартный разрез в правой подвздошной области выявить и удалить остатки некротизированного аппендикса вместе с каловыми камнями. Среди недостатков данного способа — вероятность развития серьезных осложнений вследствие травмирования тканей и органов, прилежащих к абсцессу.
Неоперативное лечение с применением дренирования под рентгенологическим контролем сопровождается меньшим количеством осложнений и, согласно имеющимся данным, дает эквивалентную хирургическому дренированию частоту операций или повторных операций.
Если пациенты находятся в удовлетворительном общем состоянии и не имеют явных признаков перитонита, целесообразно применять неоперативный подход.
Тазовый абсцесс. После получения во время пункции гноя у женщин производят заднюю
кольпотомию
, а у мужчин и детей абсцесс вскрывают по игле. В полость гнойника на 2-3 дня вводится дренажная трубка.
Флегмона забрюшинной клетчатки. Показаны
аппендэктомия
и вскрытие абсцессов забрюшинного пространства с учетом локализации воспалительного процесса. Гнойник параколярной и собственно забрюшинной клетчатки опорожняется внебрюшинным доступом по Пирогову, поясничные гнойники — при помощи
люмботомии
.
Примечание. В список медикаментов внесены помимо антибактериальных основные препараты для общей анестезии, применяющиеся при оперативном вмешательстве и в послеоперационном периоде.
Прогноз
Послеоперационная летальность при остром аппендиците достигает 0,1-0,3 % и связана с атипичным расположением отростка и развитием осложнений.
При развитии острого аппендицита во время беременности, тяжесть и частота осложнений возрастают по мере увеличения срока беременности, что связано с трудностями диагностики, ошибками в ведении пациентки и поздним оперативным лечением. В результате образования спаек с маткой усиливается ее сократительная активность, а в ряде случаев отмечаются преждевременные роды (10-12%) и прерывание беременности (5-6%). При деструктивном аппендиците может произойти и гибель плода.
Госпитализация
В экстренном порядке в отделение хирургии.
Профилактика
Своевременное выявление и лечение острого неосложненного аппендицита.
Информация
Источники и литература
- The Merk manual. Руководство по медицине. Диагностика и лечение /под ред. Бирс Марк Х./пер. с англ. под ред. Чучалина А.Г., М.:Литтерра, 2011
- Рэфтери Э. Хирургия. Справочник/под общ.редакцией Луцевича О.И., Пушкаря Д.Ю., Медпресс-информ, 2006
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
