Диагностика острого аппендицита тактика фельдшера

Острый аппендицит – острое воспаление червеобразного отростка. Тактика врача при остром аппендиците должна быть направлена, в первую очередь, на правильно поставленный диагноз, а далее на правильное лечение. Первым делом ставим диагноз.
Клиника острого аппендицита
Зависит от фазы течения и патологоанатомической формы заболевания.
Фазы течения ОА: диспептическая (эпигастральная), воспалительная (подвздошная), перитонеальная.
Диспептическая фаза (2-6 ч. – имеет место у 75-80% больных ОА) характеризуется следующими симптомами: слабость, потеря аппетита, чувство тяжести под ложечкой или в животе, тошнота, отрыжка, рвота (однократная или повторная), иногда – жидкий стул. Боли разлитые, у 50-60% больных локализуются в эпигастрии, спастического характера. К концу этой фазы появляются общие признаки воспаления (Г, лейкоцитоз, ускоренная СОЭ, тахикардия).
Воспалительная фаза (6-48 ч. – имеет место у всех больных ОА) характеризуется постепенным затиханием диспептических явлений. Боли из эпигастрия смещаются в правую подвздошную область (с-м Кохера).В зависимости от расположения отростка боли могут локализоваться в большей степени над лоном, в параумбиликальной зоне, в зоне правого бокового канала, в подреберье; боли, как правило, стого локальные (соматические), весьма часто носят жгучий или пульсирующий характер, постепенно нарастоют.
Общие признаки воспаления отчетливо выражены, имеют тенденцию к прогрессированию. Наиболее характерные симтомы ОА появляются при переходе диспептической фазы его в воспалительную, поэтому в сомнительных случаях необходимо динамическое наблюдение за больными.
- С-м болезненности в точке Мак-Бурнея (точка на границе наружной и средней трети линии, мысленно проведенной от пупка к передней верхней ости подвздошной кости).
- С-м Образцова – усиление болезненности при глубокой пальпации в правой подвздошной области в момент поднятия прямой (не согнутой в суставах) правой ноги.
- С-м Ровзинга – появление или усиление болей в правой подвздошной области при толчкообразной пальпации нисходящей ободочной кишки.
- С-м Ситковского – появление или усиление болей в правой подвздошной области в положении на левом боку.
- С-м Бартомье-Михельсона – усиление болей при пальпации правой подвздошной области в положении на левом боку.
- С-м Крымова – болезненность при пальпации кончиком пальца правого пахового кольца.
- С-м Думбадзе – болезненность справа книзу при пальпации кончиком пальца через пупочное кольцо.
- С-м Яурэ-Розанова – болезненность в области треугольника Пти (при ретроцекальном расположении отростка).
- Локальное напряжение мышц брюшной стенки и др. симптомы раздражения брюшины (см. раздел “Острый перитонит”).
- С-м Габая – декомпрессионный с-м в области треугольника Пти (ретроцекальное, а возможно, ретроперитонеальное расположение отростка).
В последующие 24-48 часов развиваются и прогрессируют симптомы местного или распространенного перитонита. Существенное влияние на клиническое течение ОА оказывает характер патоморфологических изменений 8 червеобразном отростке.
Клинико-морфологическая классификация аппендицита.
Острый аппендицит.
- Простой.
- Деструктивный: флегмонозный, гангренозный.
- С прободением.
- Без прободения.
Хронический аппендицит.
- первичный.
- Резидуапьный.
- Рецидивирующий.
Осложнения острого аппендицита.
- Аппендикулярный инфильтрат.
- Перитонит.
- Местный: ограниченный (аппендикулярный абсцесс), неограниченный.
- Распространенный: разлитой, общий.
- Прочие осложнения: пилефлебит, мезаденит (простой, гнойный) и др.
Особенности клиники ОА в зависимости от патоморфологических изменений в червеобразном отростке:
- Интенсивность болей и патоморфологические изменения в отростке не имеют строгой прямой зависимости. Примерно у 20% больных гангренозным аппендицитом имеют место нерезкие, терпимые боли разлитого характера.
- При гангренозном аппендиците две первые фазы диспептическая и воспалительная резко сокращаются, поэтому около 60% подобных больных поступают в стационар до 24 часов с наличием перфораций отростка (фаза перитонита).
- При деструктивном ОА, осложнившемся перфорацией отростка иногда наступает фаза мнимого благополучия: интенсивность боли резко снижается, самочувствие больного значительно улучшается.
- Симптомы эндотоксикоза и общие признаки воспаления при ОА имеют прямую зависимость от глубины патоморфологических изменений в отростке.
Диагностика
- Анамнез – характерное фазное течение.
- Наличие типовых симптомов. Симптомы при ОА не подсчитываются, а анализируются, “взвешиваются”.
- Вагинальное исследование – дифференциальная диагностика с острым гинекологическим заболеванием.
- Ректальное исследование – определение возможной болезненности тазовой брюшины справа.
- Повторное лабораторное исследование крови: нарастание лейкоцитоза, СОЭ, сдвиг формулы белой крови влево.
- Лапароскопия.
Тактика врача при остром аппендиците
- При установленном диагнозе ОА больные подлежат экстренному оперативному лечению.
- В сомнительных случаях тактика врача при остром аппендиците сводится к динамическому наблюдению за больным, повторному исследованию крови. Если невозможно исключить острый аппендицит – выполняется диагностическая лапароскопия.
- При невозможности исключить ОА больным выполняется оперативное вмешательство. Поиск всех известных симптомов ОА (описано более 50) является грубой тактической ошибкой.
- При наличии плотного аппендикулярного инфильтрата больные подлежат наблюдению и консервативной терапии.
Источник
10.4. Аппендицит
Аппендицит – воспаление червеобразного отростка слепой кишки. Аппендицит может случиться у каждого человека независимо от возраста. Если аппендицит не лечить, гангрена и перфорация разовьются в течение 36 часов.
Патофизиология
• Аппендицит развивается вследствие обструкции просвета аппендикса и последующего инфицирования его стенки. Растяжение аппендикса ведет к сильному раздражению висцеральних болевых нервов, поэтому вначале боль нечетко локализованная, тупая, в области пупка.
• Обтурированный аппендикс является прекрасной средой для роста бактерий, присутствующих в нем в нормальных условиях. По мере возрастания внутрипросветного давления уменьшается лимфатический дренаж, который приводит к еще большему отеку. Увеличение давления ведет к венозной обструкции, что, в свою очередь, приводит к тканевой ишемии, инфаркту и гангрене. Наступает бактериальная инвазия стенки аппендикса. Из ишемизированной ткани аппендикса, разрушенных лейкоцитов и бактерий высвобождаются медиаторы воспаления, которые приводят к таким важным трем клиническим признакам деструкции аппендикса, как лихорадка, тахикардия и лейкоцитоз.
• В связи с контактом воспаленной висцеральной брюшины аппендикса с париетальной брюшиной раздражаются ее соматические болевые рецепторы, и боль теперь локализуется не в области пупка, а над местом расположения аппендикса, обычно в правом нижнем квадранте живота. Дальнейшее разрушение стенки аппендикса приводит к перфорации с выходом инфицированного содержимого с дальнейшим формированием местного или общего перитонита. Этот процесс зависит от скорости развития перфорации и способности организма ограничить аппендикулярное содержимое в брюшной полости.
• Традиционно считается, что аппендицит эволюционирует из простого воспаления к перфорации и последующему абсцедированию за период в 2–3 дня, причем перфорация наступает через 24–36 часов после наступления симптомов аппендицита. Признаки перфоративного аппендицита включают температуру выше 38,6 °С, лейкоцитоз выше 14,000 и генерализованные перитонеальные симптомы. Указываются такие факторы риска, как мужской пол, дети раннего возраста, старики и такая анатомическая особенность, как ретроцекальное расположение аппендикса. Однако перфоративный и неперфоративный аппендициты могут возникать независимо друг от друга. Описано и спонтанное выздоровление. Может иметь место бессимптомное протекание вплоть до перфорации; иногда симптомы могут наблюдаться больше 48 часов, но перфорации не наступает. Хотя, как правило, чем дольше наблюдаются симптомы аппендицита, тем выше риск перфорации. Перфорация может наступать и из-за других причин, как, например, у новорожденных с болезнью Гиршпрунга.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, увеличение температуры.
• Отметьте наличие/отсутствие боли в эпигастрии, сопровождаемой анорексией, тошнотой, рвотой.
• Отметьте наличие/отсутствие симптома Мак-Бернея – болезненность при надавливании на переднюю брюшную стенку в точке Мак-Бернея ( признак аппендицита).
Первая помощь
• Ограничьте употребление твердой пищи и жидкости.
• Назначьте внутривенное вливание жидкости, чтобы предотвратить обезвоживание.
При аппендиците нельзя прикладывать горячую грелку к низу живота или делать клизму, это может привести к разрыву аппендикса.
• Отправьте на анализ кровь пациента (особо важно отметить уровень лейкоцитов).
• Подготовьте пациента к хирургической операции.
• Если аппендицит осложнен перитонитом, необходимо вставить назогастральную трубку, чтобы уменьшить тошноту и рвоту.
Установка назогастаЛьного зонда
Установка назогастрального зонда требует от врача соответствующего опыта, а от больного – желания сотрудничать. С больным проводят беседу, объясняя ему цель и характер процедуры. Обильно смазанный зонд осторожно вводят через ноздрю в носоглотку. Больного просят делать глотательные движения, во время которых зонд продвигают в глотку, пищевод и дальше в желудок. Длина, на которую нужно ввести зонд, равна сумме расстояний от мечевидного отростка грудины до кончика носа и от кончика носа до мочки уха. О попадании зонда в желудок судят по появлению в приемнике желудочного содержимого. Определить положение зонда можно с помощью аускультации: при введении воздуха через зонд над эпигастральной областью выслушиваются характерные звуки.
• Чтобы уменьшить боль, положите пациента в положение Фаулера.
• По показаниям врача введите внутривенно антибиотики.
Последующие действия
• Постоянно проверяйте жизненно важные параметры пациента.
• По указаниям врача применяйте обезболивающие средства.
• Часто поворачивайте пациента, чтобы предотвратить легочные осложнения.
• Помогите пациенту начать ходить после операции (в течение 24 часов).
• Следите за появлением признаков осложнений. При перитоните необходимы разрез и дренаж.
Превентивные меры
При жалобах на боль в брюшной области необходима немедленная медицинская квалифицированная помощь, так как при аппендиците очень важно предотвратить разрыв воспаленного аппендикса.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
10.4. Аппендицит
Аппендицит – воспаление червеобразного отростка слепой кишки. Аппендицит может случиться у каждого человека независимо от возраста. Если аппендицит не лечить, гангрена и перфорация разовьются в течение 36 часов.Патофизиология• Аппендицит развивается
Острый аппендицит
Выделяют неосложненные и осложненные формы острого аппендицита.Картина заболевания разнообразна и зависит от формы аппендицита, локализации червеобразного отростка, пола и возраста больного.Наиболее характерное начало заболевания проявляется
Острый аппендицит
Острый аппендицит – это воспаление червеобразного отростка кишечника (аппендикса).Аппендицит может быть простым и деструктивным (флегмонозным, гангренозным и перфоративным).
Причины
Возникает в результате развития инфекции в аппендиксе.
Острый аппендицит
Особое внимание следует уделить заболеваниям, которые объединены под названием «острые хирургические болезни живота» (острый живот). При этих заболеваниях решающее значение имеет быстрота принятия соответствующих решений, нет времени для постановки
Острый аппендицит
При остром аппендиците рвота обычно возникает при наличии разлитой боли в животе. Аппендицит — это воспаление червеобразного отростка слепой кишки. В большинстве случаев распознавание острого аппендицита не представляет особых трудностей.Симптомы.
Острый аппендицит
Лечение острого аппендицита хирургическое. Только аппендикулярный инфильтрат (без нагноения) вначале лечится консервативно с последующей операцией после стихания воспалительных
Аппендицит
Общие сведенияАппендицит – воспаление червеобразного отростка слепой кишки (аппендикса). Заболевание обычно начинается и завершается приступом острого аппендицита. Переход в хроническую форму наблюдается крайне редко, обычно в том случае, если больной по
7.19. Огнестрельный аппендицит
В Анголе я работал старшим группы советских врачей-консультантов в тамошнем правительственном госпитале. Устроен он был немного иначе, чем наши подобные заведения. Ангольское правительство посчитало невозможным иметь отдельный госпиталь,
Аппендицит
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Заболевание обычно начинается и завершается приступом острого аппендицита.
Переход в хроническую форму наблюдается крайне редко, обычно в том случае, если больной по какой-либо
Аппендицит
Аппендицит – воспаление червеобразного отростка слепой кишки (аппендикса).СИМПТОМЫ• Боль в животе. Заболевание начинается остро, с внезапной боли внизу живота справа, иногда вверху живота или в области пупка. Затем боль сосредотачивается в правой нижней
АППЕНДИЦИТ
Физическая блокировкаАппендицит — это воспаление аппендикса. Заболевание обычно сопровождается болью во всей брюшной полости, расстройствами пищеварения, тошнотой и рвотой, непроходимостью кишечника, запорами; иногда становятся непереносимыми некоторые
Аппендицит
Аппендикс – червеобразный отросток слепой кишки. Ученые до сих пор спорят, зачем он нам нужен. Некоторые из них считают, что это бесполезное наследие предков, оставшееся после смены характера питания, другие – что это важный элемент защиты пищеварительной
Острый аппендицит
Распространенная причина «острого живота». Самая частая патология органов брюшной полости, требующая оперативного лечения. Острый аппендицит – воспаление червеобразного отростка, который расположен на границе тонкого и толстого кишечника.
Аппендицит
Это воспаление червеобразного отростка слепой кишки.Признаки:• Тупая непрекращающаяся боль в правой части живота – в подложечной области (ниже пупка справа) или в верхней половине живота.• Тошнота и рвота, неприятный запах изо рта.• Белый налет
Источник
Воспаление червеобразного отростка слепой кишки аппендикса – состояние, представляющее опасность для жизни. Его лечение требует хирургического вмешательства. Неотложная помощь при остром аппендиците заключается в немедленной госпитализации больного для диагностических мероприятий и выбора нужной методики лечения.
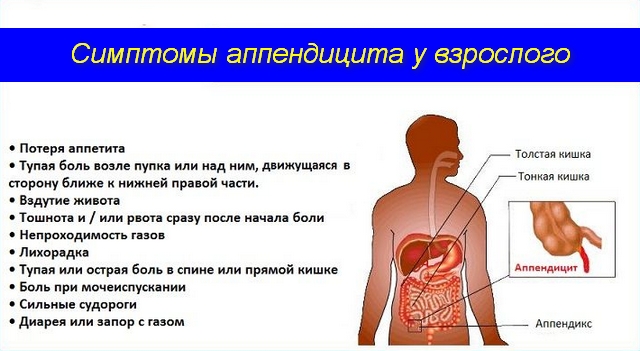
Симптоматические особенности
Клинический симптомокомплекс зависит от места, где располагается червеобразный отросток. Он подвижен, поэтому может располагаться в разных позициях по отношению к слепой кишке. К тому же процессы воспаления в отростке развиваются с различной интенсивностью, зависящей от степени иммунной защиты организма и жизнеспособности микроорганизмов. Иногда переход аппендицита в гангрену происходит за несколько часов.
Исходя из вышеназванных факторов, аппендицит имеет 3 разновидности:
- Простой;
- Деструктивный;
- Осложненный.
В воспалительных формах гнойных проявлений аппендицита выделяют еще 3 разновидности. К деструктивным относятся такие виды воспаления:
- Флегмонозные;
- Гангренозные;
- Перфоративные.
В зависимости от локализации и степени симптоматических проявлений признаки воспаления отростка слепой кишки аппендикса могут немного отличаться.
Патологические проявления начинаются внезапно с болевых ощущений в районе живота справа. Хотя иногда боль не имеет вначале четкой локализации, постепенно концентрируясь в области пупка. Однако по мере развития приступа у всех больных отмечается болезненность в правой подвздошной области.
Характер болевого синдрома также может отличаться. Выделяют такие проявления боли:
- Постоянная;
- Умеренная;
- Ярко выраженная;
- Схваткообразная.
Это интересно!
У молодых людей проявления боли ярко выраженные. Чем старше пациент, тем умереннее он чувствует болевой синдром. Поэтому в преклонном возрасте диагностировать острый аппендицит сложнее.
Боль сопровождает ряд дополнительных признаков:
- Повышенная температура тела;
- Умеренная тахикардия;
- Ощущение «сухого» языка;
- Слабость во всем теле;
- Жар или, наоборот, озноб;
- Напряжение в правой подвздошной области, которая дополняется ограничением подвижности передней стенки брюшины;
- Рвота, проявляющаяся после сильной тошноты;
- Задержка отхода газов.
Соседство аппендикса с мочевым пузырем добавит в качестве дополнительного симптома дизурические расстройства. Близкое расположение с прямой кишкой – понос. В любом случае напряжение в правой стороне живота усиливаются во время передвижения и кашля.
Это интересно!
Иногда при прогрессировании патологии, боли становятся менее интенсивными. Их полное прекращение свидетельствует о развитии перитонита. Однако через непродолжительное время болевой синдром возвращается, сопровождаясь рвотой и тошнотой.
При любых подозрениях на воспаление отростка слепой кишки, пострадавшего нужно доставить в хирургическое отделение больницы для оказания неотложной помощи при остром аппендиците.

Диагностические мероприятия
Диагностика начинается с пальпации подвздошной области. Здесь определяется степень напряжения брюшной стенки и ее болезненности. Еще один характерный признак воспаление аппендикса – симптом Щеткина-Блюмберга. Для его определения врач осторожно надавливает на живот больного и резким движением отнимает руку. Возникновение сильного болевого синдрома характеризует наличие воспалительного процесса в аппендиксе.
Иногда для диагностических целей используют показатели температуры в подмышечной впадине и прямой кишке. Наличие аппендицита проявится разницей в показателях в 1 градус.
Пальцевое прощупывание прямой кишки и влагалищных стенок у женщин помогает «найти» расположение отростка. Данная мера особенно актуальна для пациенток. Она нужна, чтобы исключить воспалительные процессы женской половой системы.
Специфика неотложных действий
При постановке диагноза острого аппендицита или подозрении на него неотложная помощь оказывается только в условиях медицинского учреждения.
Если диагноз очевиден и не требует дополнительных исследований, проводят немедленное оперативное вмешательство. Иногда, когда симптоматика слишком размыта или зафиксировано осложнение аппендицита, за больным некоторое время наблюдают, откладывая операцию. За это время проводят терапию с помощью антибактериальных и противовоспалительных средств. После того, как диагностическое исследование покажет отсутствие инфильтрата, проводят плановое хирургическое вмешательство.
На этапе оказания неотложной помощи категорически запрещены следующие действия:
- Предлагать больному еду;
- Поить его;
- Использовать анальгетические средства;
- Очищать кишечник с помощью клизмы.
Единственное средство, которое можно использовать на этапе до госпитализации, чтобы облегчить боль, – это прикладывание холода на живот. Затем больной должен быть немедленно доставлен в медицинское учреждение. Транспортировка осуществляется в положении больного на левом боку.
Период госпитализации
Если диагноз установлен, проводится немедленная аппендэктомия. Исключением является наличие плотного инфильтрата, на котором нет признаков абсцесса. Выявленные осложнения аппендицита служат причиной для проведения срединной лапаротомии.
Тампонаду брюшной полости проводят только в таких случаях:
- Источник инфекции устранить полностью нет возможности;
- Периаппендикулярный абсцесс полностью вскрыт;
- Гемостаз ненадежен.
Дренирование брюшной полости полихлорвиниловыми трубками проводят при аппендиците деструктивного типа, а также при выявлении перитонита. В этих случаях послеоперационная рана «закрывается» первично отсроченными швами.
После того, как первая медицинская и доврачебная помощь оказана, больному показана комплексная терапия, которая включает в себя следующие процедуры:
- Строгий постельный режим;
- Диетическое питание;
- Прием антибиотиков парентерально;
- Лечение с помощью физиотерапии;
- Регулярные перевязки.
Важно знать, что аппендицит – патология, устранить которую может только хирургия. Поэтому неотложная помощь в виде госпитализации должна быть оказана немедленно. Иначе грозных осложнений не избежать.
Источник
