Что такое аритмия 2 группы
Что это такое
Аритмия – нарушение регулярности и последовательности сокращений сердца. Все, что не является синусовым ритмом, называется этим термином и включает в себя разнообразные патологии образования импульса и его проведения. Но из обывателей мало кто это знает, и считается, что если пациент сказал врачу: «У меня аритмия!», – то он все понял и сразу решит проблему, выписав одно определенное лекарство.
Увы, все не так просто.
Существует не одна классификация аритмий, но поскольку моя задача – познакомить читателей с разнообразием и помочь самостоятельно в нем разобраться, а не провести лекцию для кардиологов, то я разделю их на 2 группы:
- нарушение образования импульса – сюда мы отнесем экстрасистолии и тахикардии;
- патология проведения это же сигнала – блокады и брадиаритмии.
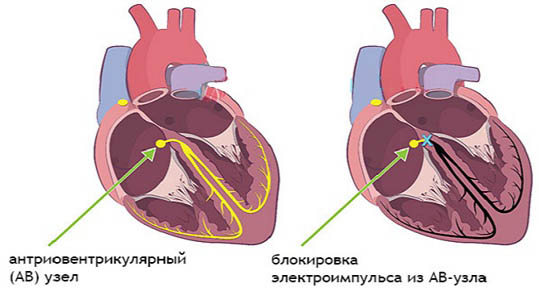
Как происходит нормальное сокращение сердца? В норме верховодит синусовый узел – электростанция, генерирующая импульсы и передающая их дальше через межузловые пути к атриовентрикулярному узлу, от которого сигнал идет по пучку Гиса, на его правую и левую ветвь, к волокнам Пуркинье и к миокарду желудочков.
Причины аритмий
Выделяют три группы причин:
- кардиальные – когда имеется сердечно-сосудистая патология: ишемическая болезнь, гипертония, порок сердца, миокардит, перикардит, кардиомиопатия и так далее;
- экстракардиальные – к ним относятся заболевания других органов и систем (хронический бронхит, патологии щитовидной железы, желудочно-кишечного тракта), прием лекарственных препаратов (антиаритмики, симпатомиметики, антидепрессанты, диуретики и др.) или токсическое воздействие (курение, алкоголь, наркотики), а также электролитные нарушения (гипо- или гиперкалиемия, гипомагниемия и т. д.);
- идиопатические – когда причину аритмии выявить не удалось.
Механизм возникновения нарушений сердечного ритма
Сердце обладает следующими способностями:
- автоматизм – кардиомиоциты могут спонтанно генерировать импульс (благодаря этому их называют «пейсмейкерами»);
- возбудимость – клетки воспринимают сигнал и реагируют на него;
- проводимость – импульс может распространяться по проводящей системе сердца;
- сократимость – способность сокращаться в ответ на раздражитель.
Таким образом, миокард самостоятельно генерирует электрические токи, которые проводятся по внутрисердечным путям, возбуждают мышцу и вызывают его сокращение.
Как было отмечено ранее, аритмии возникают вследствие нарушения образования импульса либо проведения. Основные механизмы представлены на рисунке ниже.
Изменение автоматизма в синусовом узле является причиной тахикардий, брадикардий (при слабости синусового узла) и других аритмий. Если повышается возбудимость нижележащих звеньев проводящей системы, например атриовентрикулярного соединения, то он берет на себя роль водителя ритма, и возникает эктопический ускоренный ритм.
Триггерная активность – это образование импульсов кардиомиоцитами, в норме не обладающими пейсмекерной (сигналообразующей) функцией. Этот механизм лежит в основе экстрасистолий и тахикардий так же, как и другой, re-entry (в его случае сигнал вызывает одно сокращение, но при определенных условиях он может возбуждать миокард неоднократно из-за циркуляции тока по кругу).
Блокада возникает, когда импульс сталкивается с тканью, неспособной прореагировать на сигнал, например с постинфарктным рубцом, занявшим место поврежденной проводящей системы сердца.
Признаки и симптомы: какие жалобы у пациентов
Палитра клинических проявлений разнообразна и красочна: от нормального самочувствия до потери сознания и аритмогенного шока.
В зависимости от вида аритмии, психоэмоционального статуса и сопутствующих заболеваний пациенты предъявляют следующие жалобы:
- замирание сердца;
- удары сердца о грудную клетку;
- учащенное сердцебиение;
- головокружение, потемнение в глазах;
- одышка, чувство нехватки воздуха;
- слабость, утомляемость;
- потеря сознания и так далее.
Эти симптомы сопровождаются чувством страха и не всегда являются специфичными. Подобную картину заболевания описывают также соматически (телесно) здоровые люди, страдающие паническими атаками, неврозами или фобиями. В этих ситуациях речь идет о психосоматике, и требуется работа с психотерапевтом, а не лечение у кардиолога.
Случай из практики: аритмия у женщины
В моей практике был интересный случай: обратилась женщина средних лет с жалобами на эпизоды потери сознания. Они происходили во время физической нагрузки (подъем по лестнице, езда на велосипеде), которая сопровождалась выраженной одышкой, и перед тем, как упасть, она ощущала сердцебиение. До обращения к кардиологу больная прошла обследование у невролога, но никаких отклонений не было выявлено.
При проведении эхокардиографии сердца визуализировано: вторичная гипертрофическая кардиомиопатия, развившаяся в результате субклапанного стеноза аорты. Утолщенный миокард левого желудочка – фактор риска развития жизнеопасных тахикардий и внезапной сердечной смерти. Во время суточного мониторирования ЭКГ были зафиксированы пробежки желудочковой аритмии различной продолжительности.
Пациентка направлена на оперативное лечение – коррекцию порока сердца и абляцию (прижигание) зоны аритмии.
Особенности у мужчин
Особенностью у нарушений ритма у мужчин является «синдром праздничного сердца». Это состояние, при котором после кратковременного употребления больших доз алкоголя (обычно во время застолий) возникает аритмия. Чаще случается фибрилляция предсердий (мерцалка) или желудочковые нарушения ритма.
Клинически данный синдром проявляется ощущением сердцебиения, чувством слабости, одышкой, дискомфортом в грудной клетке, которые могут привести к аритмогенной смерти. Механизмы влияния спиртного на сердце заключается как в прямом токсическом действии, так и в повышении активности симпатической нервной системы и электролитном дисбалансе. При хроническом алкоголизме развивается кардиомиопатия, основными проявлениями которой являются сердечная недостаточность и нарушения ритма сердца.
Если вовремя отказаться от употребления спиртного, есть шанс восстановить насосную функцию сердца, но где тот предел, когда еще не поздно, ученым выяснить не удалось. Отношение к выпивке в нашей стране очень легкомысленное, в народе считается, что алкоголь «чистит сосуды» и его употребление связано с пользой для здоровья. Да, у систематически выпивающих людей редко случаются инфаркты — они умирают от внезапных аритмий, не доживая до тромбоза.
Классификация аритмий
Поскольку статья общеобразовательная, не буду перегружать вас научными терминами, патофизиологией и прочими характеристиками, а в общих чертах объясню, на какие основные группы делятся аритмии.
По источнику (топографически) они бывают наджелудочковыми (все, что возникает выше атриовентрикулярного узла) и желудочковыми. По частоте ритма выделяют тахикардии (с ЧСС более 90-100 в минуту) и брадикардии (замедление ритма до 50-60 ударов и меньше). Тахикардии в свою очередь подразделяются на наджелудочковые и желудочковые, пароксизмальные и непароксизмальные.
В основе брадикардий лежит нарушение проводимости импульса – блокада, которая может быть синоатриальной, атриовентрикулярной, межпредсердной и внутрижелудочковой. Это наиболее часто встречаемые аритмии, и подобная классификация дает представление о том, как нужно их лечить.
Таблица 1. Классификация аритмий.
По локализации:
|
По частоте сердцебиений:
|
Тахикардии:
|
Блокады:
|
Отдельно выделю экстрасистолию – «королеву» среди аритмий. Подавляющее число пациентов обращаются ко мне именно с этой проблемой. Экстрасистолы – внеочередные сокращения сердца. Они встречаются у всех – как у здоровых, так и у лиц с различными заболеваниями – и нередко отнимают покой и сон у пациентов из-за тягостных ощущений, которые они испытывают во время перебоев ритма.
С этим типом нарушения ритма связан интересный парадокс: у здоровых лиц они не представляют опасности для жизни, несмотря на яркие проявления симптомов. У людей же с серьезными органическими заболеваниями экстрасистолы могут протекать бессимптомно и быть случайной находкой на электрокардиограмме или суточном мониторировании ЭКГ.
Проявления на кардиограмме
Рассмотрим признаки аритмии на электрокардиограмме на примере экстрасистолии, тахикардии и блокады проведения импульса.
Если у пациента есть экстрасистолия, например предсердная, его ЭКГ будет выглядеть следующим образом: на фоне синусового правильного ритма, где между желудочковыми комплексами одинаковые интервалы, появляется внеочередное сокращение, после которого следует пауза различной продолжительности в зависимости от вида экстрасистолы.
Тахикардию разберем на двух примерах: пароксизмальная АВ-узловая и желудочковая. При первом типе аритмии на ЭКГ зафиксирован эпизод ритма с высокой частотой, при этом она сохраняется постоянной на протяжении всего пароксизма. Комплексы на кардиограмме узкие и не будут видны зубцы Р, характерные для синусового ритма.
При желудочковой тахикардии регистрируются расширенные деформированные комплексы, напоминающие блокады ножек пучка Гиса, ЧСС – более 120 ударов в минуту.
В случае развития блокады, например АВ-блокады 1 степени, на ЭКГ мы видим удлинение интервала PQ более, чем на 0,2 сек, что отражает нарушение проведения импульса от предсердий к желудочкам. При АВ-блокаде 2 степени Мобитц 2 возникает внезапное выпадение комплекса, при этом интервал PQ либо удлиненный, либо нормальный.
Лечение нарушений сердечного ритма
«Есть аритмия – должен быть назначен антиаритмик» – логически рассуждает каждый, но это не так.
Аритмия может быть СИМПТОМОМ болезни и не обязательной сердечной! Тиреотоксикоз – состояние, обусловленное избыточным синтезом тиреоидных гормонов. Он осложняется фибрилляцией предсердий, и именно мерцательная аритмия является первым признаком нарушения функции щитовидной железы.
У женщин при климаксе возникают экстрасистолы, и они не требуют лечения антиаритмиками, так как причина устранима другим путем – назначением гормональных препаратов.
У больных с ишемической болезнью сердца одним из симптомов патологии считаются различные нарушения ритма – от экстрасистолии до желудочковой тахикардии – и первый пункт в их лечении – это устранение ишемии миокарда путем операции: стентирование коронарных артерий либо аорто-коронарное шунтирование.
У пациентов с перенесенным инфарктом миокарда субстратом аритмии является участок на границе рубца и здоровой ткани сердца. Этим людям рекомендуется абляция очага нарушения ритма либо гомогенизация этой области.
Большую группу пациентов составляют люди с мерцательной аритмией – нарушением возбудимости, при котором в предсердном миокарде возникают множественные импульсы, вызывающие сокращения мышцы несинхронно с работой желудочков. Помимо антиаритмических препаратов таким людям показаны антикоагулянты и терапия основного заболевания (например, ингибиторы АПФ при артериальной гипертензии), а также хирургическую деструкцию аритмогенных зон.
Пароксизм тахикардии (желудочковой, мерцательной аритмии, ортодромной с участием ДПП и т. д.) может осложниться аритмогенным шоком с падением артериального давления и отсутствием периферического пульса (на руке). Методом выбора в данной ситуации является экстренная электроимпульсная терапия с помощью дефибриллятора. Электрический разряд прерывает волну ре-ентри и восстанавливается синусовый ритм.
Антиаритмические препараты систематизированы в 4 группы и назначаются только врачом. Несмотря на то, что они созданы для лечения нарушений ритма, эти лекарства могут приводить к возникновению аритмий, поэтому применение требует осторожности и контроля кардиолога. Антиаритмики 1 класса противопоказаны пациентам с перенесенным инфарктом миокарда, хронической сердечной недостаточностью и гипертрофией левого желудочка более 14 мм.
Что касается блокад, то тактика их ведения зависит от уровня поражения и степени. АВ-блокада 3 степени, остановки синусового узла с асистолией желудочков являются абсолютными показаниями к имплантации постоянного кардиостимулятора. АВ-блокада высокой степени может сопутствовать инфаркту миокарда нижней стенки левого желудочка. Ранняя реваскуляризация приводит к восстановлению работы атриовентрикулярного узла.
Советы врача: как избавиться от аритмии
Золотое правило «легче предупредить, чем лечить» остается актуальным и в случае с аритмией. Занятия физическими упражнениями, здоровое сбалансированное питание, контроль артериального давления и отказ от вредных привычек всегда стоят во главе угла. Профилактика – наше все!
Неправильный ритм жизни, короткий сон, злоупотребление алкоголем, кофеинсодержащими напитками, психостимуляторами, стресс тоже вредят здоровью и могут провоцировать нарушения ритма и проводимости, поэтому нормализация режима труда и отдыха – далеко не последний компонент терапии аритмий. Пациентам с неврозами необходимо дать рекомендацию обратиться за помощью к психотерапевту.
Прежде чем лечить аритмию, нужно выяснить ее этиологию. Бессмысленно устранять симптом, если мы не знаем первопричину. У меня на приеме была молодая беременная женщина с жалобами на учащенное сердцебиение. У нее отсутствовали заболевания сердечно-сосудистой системы, и для уточнения диагноза я назначила ей общий анализ крови и сывороточное железо.
В итоге диагностирована железодефицитная анемия с гемоглобином 80 мг/л, которая и послужила причиной тахикардии у женщины. Назначение этиотропной терапии – препарата железа – купировало через некоторое время все симптомы. Бета-блокаторы для урежения пульса не решили бы проблему, а только усугубили ее.
В чем опасность и каковы прогнозы
Для определения прогноза пациента используется классификация, созданная Дж. Биггером. В зависимости от типа аритмии, наличия кардиоваскулярного заболевания оценивается риск внезапной сердечной смерти, и исходя из этого нарушение ритма считается доброкачественным или злокачественным. Чем серьезнее и опаснее проблема, тем интенсивнее ее необходимо устранять, а у пациентов с предсердной экстрасистолией и без патологии сердца аритмию искусственно убирать не стоит.
В процессе лечения оценивается возможный риск и польза от приема антиаритмических препаратов. Если есть риск развития нежелательных последствий (проаритмогенный эффект в первую очередь), то назначение нерационально и опасно.
Помимо терапии аритмии, обязательный пункт – лечение заболевания, последствием которого она стала. Частой причиной фибрилляции предсердий служит артериальная гипертония, и без контроля систолического и диастолического давления изменения в сердце продолжают развиваться, а пароксизмы мерцательной аритмии возникают чаще. Также при усугублении хронической обструктивной болезни легких, бронхиальной астмы наблюдается формирование легочного сердца и ухудшение течения аритмии.
Проведение катетерной абляции (модификации АВ-узла при пароксизмальной АВ-узловой тахикардии) в малом проценте случаев осложняется развитием полной поперечной блокады с дальнейшей необходимостью имплантации электрокардиостимулятора. Также операция может усугубиться гемоперикардом, перфорацией камер сердца, но это весьма редкие ситуации. Абляция остается главным способом устранить пароксизмальную тахикардию раз и навсегда.
У пациентов с синдромом WPW и редкими, малосимптомными приступами возможно динамическое наблюдение у врача. При этом существуют не медицинские, а социальные показания к разрушению ДПП (той же абляции). Данный пункт касается летчиков, космонавтов, профессиональных спортсменов и др. Если же пароксизмы протекают с выраженной симптоматикой, нарушающей повседневную жизнедеятельность, то катетерная деструкция является вариантом выбора в любом случае.
Источник
 Кто из людей хотя бы раз не сталкивался с перебоями в работе сердца? Сердце бьется с самого рождения человека до самой его смерти, без покоя и отдыха. И если другие органы в той или иной степени могут отдохнуть, то сердцу это непозволительно. Конечно же, после такой напряженной работы случаются с ним и перебои в работе – это аритмии.
Кто из людей хотя бы раз не сталкивался с перебоями в работе сердца? Сердце бьется с самого рождения человека до самой его смерти, без покоя и отдыха. И если другие органы в той или иной степени могут отдохнуть, то сердцу это непозволительно. Конечно же, после такой напряженной работы случаются с ним и перебои в работе – это аритмии.
Что такое сердечная аритмия? Аритмия – это сборное понятие, которое включает в себя нарушение ритма сердца в виде сбоев образования ритма, сбоев проводимости или их комбинации.
Классификация
Можно выделить несколько основных классификаций аритмий. По скорости образования импульса аритмии можно разделить на тахиаритмии (учащения сокращения сердца) и брадиаритмии (урежение сердечных сокращений).
По месту образования выделяют следующие виды аритмии: наджелудочковые (предсердные), желудочковые и атриовентрикулярные.
В соответствии с типом нарушения классификация аритмий предусматривает деление на три основные группы:
I. Нарушение ритма.
- Нарушение автоматизма пейсмейкера (синусового узла):
- тахиаритмия;
- брадиаритмия;
- простая синусовая аритмия;
- синдром слабости синоатриального узла.
- Аритмии, обусловленные возникновением эктопических водителей ритма (не синусовый узел):
- медленные предсердные, желудочковые или атриовентрикулярные замещающие ритмы или комплексы;
- ускоренные предсердные, желудочковые или атриовентрикулярные замещающие ритмы или комплексы.
- Аритмии, возникающие из-за повторно возникающей волны возбуждения в проводящих путях:
- экстрасистолы (предсердная, желудочковая, атриовентрикулярная);
- пароксизмы тахикардии (может возникать в предсердиях, желудочках, в атриовентрикулярном узле);
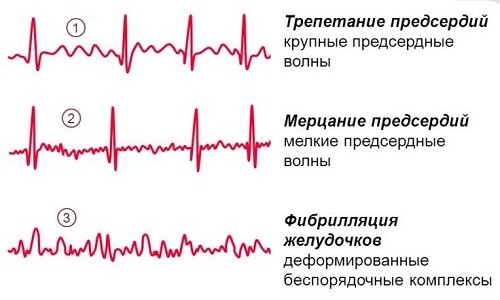
- трепетание желудочков/предсердий;
- фибрилляция желудочков/предсердий.
II. Нарушение проводимости импульса.
- блокада синоатриального узла;
- блокада атриовентрикулярного соединения (трех степеней);
- внутрижелудочковая блокада пучка Гиса и его ножек;
- асистолия желудочков;
- синдром преждевременного сокращения желудочков.
III. Смешанные нарушения.
Причины возникновения
Теперь, когда с тем, что такое аритмия, стало все более-менее понятно, можно перейти к тому, почему они возникают.
Причины аритмий делятся на несколько основных групп:
- Экстракардиальные причины (не связанные с поражением сердца):
- длительное повышение температуры тела свыше 38 градусов;
- изменения в работе щитовидной железы – тиреотоксикоз (чрезмерное повышение тиреоидных гормонов в крови), гипотериоз (снижение продукции гормонов);
- острая сосудистая, дыхательная, почечная или печеночная недостаточность;
- нейроциркуляторная дистония;
- отравление различными веществами;
- повышение внутричерепного давления;
- передозировка медикаментами (сердечными гликозидами, блокаторами бета-адренорецепторов);
- курение (как активное, так и пассивное), чрезмерное употребление алкоголя, кофе;
- патологические рефлексы, возникающие в сердце, но обусловленные заболеваниями других органов и систем.
- Интракардиальные причины (непосредственно «кардиология аритмий» или поражение сердца):
- острая или хроническая сердечная недостаточность;
- острый инфаркт миокарда;
- тяжело протекающая стенокардия (остро возникший приступ);
- воспалительные заболевания сердечной мышцы – миокардиты;
- кардиосклероз (возникший в результате атеросклеротических изменений или после перенесенного инфаркта);
- системные заболевания соединительной ткани;
- прямое повреждение проводящих путей во время оперативного вмешательства;
- ревматические заболевания;
- гипоксическое поражение сердечной мышцы;
- электролитический дисбаланс.
- Врожденная патология проводящих путей, сердечной мышцы, водителя ритма.
- Физиологические причины:
- физиологическая брадикардия у спортсменов;
- сильная или длительная физическая нагрузка;
- эмоциональное перенапряжение.
Причины аритмии у женщин чаще всего включают в себя гормональные нарушения (изменение количества эстрогенов, прогестерона, лютеинизирующего и фолликулостимулирующего гормонов) и наступление климактерического периода.
В связи с этими особенностями, у мужчин аритмии возникают несколько реже. Таким образом, чтобы выяснить причины возникновения сердечных аритмий, необходимо провести тщательное обследование пациента.
Патогенез развития аритмий
 Патогенез аритмий включает в себя смену пейсмейкера. В норме водителем ритма в сердце является синоатриальный узел, который генерирует импульсы с частотой 50-60 импульсов в минуту. Под воздействием различных факторов главным в сердце может стать атриовентрикулярный узел, пучек Гиса, или непосредственно предсердия или желудочки.
Патогенез аритмий включает в себя смену пейсмейкера. В норме водителем ритма в сердце является синоатриальный узел, который генерирует импульсы с частотой 50-60 импульсов в минуту. Под воздействием различных факторов главным в сердце может стать атриовентрикулярный узел, пучек Гиса, или непосредственно предсердия или желудочки.
Второй механизм возникновения аритмии включает в себя два условия: нормального водителя ритма (синоатриальный узел), но поврежденные или дополнительные проводящие пути. В результате этого, узел генерирует нормальное количество импульсов, но они не могут пройти из-за возникшего на их пути блока, или проходят по дополнительным путям, которые сформировались внутриутробно, но проиннервировать сердце не в состоянии.
Третий механизм аритмий заключается в том, что синоатриальный узел генерирует либо импульсы с большей частотой, чем нужно, либо с меньшей. И в первом, и во втором случае будет наблюдаться блокада, так как при большем количестве импульсов, атриовентрикулярное соединение, через которое они проходят, задержит их.
Проще говоря, патогенез нарушений сердечного ритма и проводимости включает неправильное формирование импульса, патологию его проведения или комбинацию этих факторов. Брадиаритмии развиваются вследствие снижения функционирования внутреннего водителя ритма или блокады в проведении импульсов (в частности – в атриовентрикулярном узле или пучке Гиса). Большинство тахиаритмий вызваны механизмом re-entry (круговая циркуляция импульса по миокарду), некоторые из них являются следствием увеличения нормального автоматизма или патологических механизмов автоматизма.
Эксперт портала, врач первой категории Невеличук Тарас.
Клиника
В зависимости от того, почему возникает аритмия, будет наблюдаться различная клиническая картина. Можно выделить общие признаки аритмии, не зависящие от вида:
- ритм и частота сердечных сокращений резко изменены;
- в области сердца (слева в груди) ощущаются непонятные перебои, что субъективно воспринимается как
- неприятная болезненность;
- очень часто происходит изменение общего состояния и самочувствия.
В зависимости от того, какой вид нарушения сердечного ритма у данного человека, зависит и то, как проявляется аритмия.
Синусовая тахикардия
При синусовой тахикардии наблюдается учащение пульса свыше 90-95 ударов в минуту, при брадикардии – урежение частоты сердечных сокращений меньше 60 ударов в минуту. При этом больные жалуются на то, что «сердце сейчас как будто из груди выскочит», или же, наоборот, боятся, что оно вот-вот остановится.
Аритмии могут сопровождаться головокружением, слабостью, головными болями. Симптомы аритмии сердца у женщин включают также кратковременную потерю сознания, потемнение в глазах, повышенную утомляемость.
Мерцательная аритмия

Отдельно хочется поговорить о клинике пароксизмов мерцательной аритмии (фибрилляции предсердий). Во время приступа кожные покровы человека резко бледнеют, пульс неритмичный, в большинстве случаев – учащенный. Возможно выявление дефицита пульса (частота сердечных сокращений больше, чем частота пульса). Артериальное давление измерить достаточно трудно, так как оно очень вариабельно. Во время таких приступов, людям чаще всего кажется, что они вот-вот умрут, или смерть настигнет их в ближайшее время. Поэтому вопрос, сколько живут с мерцательной аритмией, остается достаточно актуальным.
В среднем, при правильно и вовремя подобранном лечении, люди доживают до 70-80 лет, в зависимости от наличия или отсутствия сопутствующих заболеваний. Признаки мерцательной аритмии у женщин отличаются большей выраженностью приступов и более частым их возникновением. Фибрилляция предсердий в большинстве случаев из пароксизмальной формы переходит в постоянную.
АВ-блокада

Симптоматика атриовентрикулярной блокады варьируется от полного отсутствия проявлений до развития сердечной недостаточности, синкопальных состояний и внезапной смерти.
Симптомы АВ-блокады I степени почти никак не проявляются или совсем отсутствуют. При этом можно отметить такие клинические проявления, как быстрая утомляемость, слабость, чувство нехватки воздуха при занятиях спортом, головокружение, предобморочные состояния с мельканием звездочек перед глазами, звоном в ушах и другими предвестниками того, что сейчас человек может упасть в обморок.
Симптомы заболевания II-III степени зависят от значения пауз ритма, исходной частоты сердечного ритма или активности гетеротопного ритма. Таким больным присущи приступы потери сознания (синдром МЭС, Морганьи-Адамса-Стокса) при сердцебиении менее 50 ударов в минуту. Причина потери сознания состоит в длительных периодах отсутствия эффективных сокращений желудочков сердца, что может привести к его остановке.
Приступ МЭС проявляется:
- отсутствием пульса;
- отсутствием как пульса, так и сердцебиений;
- судорогами мышц;
- нарастающей бледностью и синюшностью кожи по мере протекания приступа;
- малой продолжительностью приступа (обычно не более 1-2 минут), однако каждый приступ может стать причиной внезапной смерти пациента.
Диагностика
 Диагностика аритмии включает проведение комплексного обследования больного. Одним из самых простых и достоверных методов диагностики является электрокардиографическое исследование.
Диагностика аритмии включает проведение комплексного обследования больного. Одним из самых простых и достоверных методов диагностики является электрокардиографическое исследование.
Поскольку аритмии могут быть преходящими, и в течении суток они могут возникать и исчезать несколько раз, то для наиболее точного определения аритмий необходимо провести холтеровское мониторирование. Это то же электрокардиографическое исследование, только регистрация происходит в течение суток. При этом пациент должен в специальном блокноте отмечать по часам свои действия (поднялся по лестнице, поругался с другом и т. д.). Холтеровское мониторирование является наиболее точным видом исследования.
При расшифровке электрокардиограммы врачи могут оценить сердечный ритм (синусовый, предсердный, атриовентрикулярный, желудочковый), его регулярность или нерегулярность. Затем происходит оценка проводимости. Для этого измеряется длительность зубцов и интервалов, при их расширении отмечается замедленная проводимость. Далее определяется электрическая ось сердца, подсчитывается частота сердечных сокращений. После этого переходят к оценке каждого зубца и интервала в отдельности.
Для диагностики также проводят эхокардиографическое исследование, с целью выявления структурных изменений в сердце. Если причина аритмии неизвестна, то проводят комплексное исследование всех органов и систем, на основании жалоб и анамнеза для исключения сопутствующих заболеваний.
Лечение

Для лечения аритмии сердца чаще всего назначаются противоаритмические средства. Они могут способствовать снижению автоматизма синоатриального и предсердно-желудочковых узлов, урежают или учащают ритм сердца (в зависимости от группы препаратов) и ухудшают проводимость в предсердно-желудочковом узле, что удлиняет период невозбудимости сердечной мышцы.
В настоящее врачи для лечения симптомов аритмии сердца и самого заболевания в целом пользуются классификацией, включающей 5 основных групп противоаритмических средств. Классификация препаратов основана на том, какие вообще бывают аритмии, в соответствии с этим осуществляется выбор лекарств:
- Блокаторы натриевых каналов: также содержат три подгруппы и те же средства. Основной эффект их действия заключается в снижении автоматизма, замедлении проводимости, удлинении реполяризации и повышении эффективного рефрактерного периода. Подгруппа лидокаина ускоряет реполяризацию.
- Бета-адреноблокаторы – снижают автоматизм и замедляют проводимость.
- Блокаторы калиевых каналов – из дополнительных эффектов обладают свойством равномерно удлинять реполяризацию и потенциал действия.
- Блокаторы кальциевых каналов L-типа – значительно снижают проводимость в атриовентрикулярном соединении, тормозят деполяризацию клеток.
- Сердечные гликозиды – для лечения аритмии используются редко.
Все лекарственные препараты выпускаются в виде таблеток для наиболее удобного их использования.
Для оказания первой помощи возможно парентеральное введение (внутримышечное или внутривенное) этих лекарственных средств.
Для лечения аритмии также используют немедикаментозные методы лечения. К ним относятся:
- Электрическая кардиоверсия – восстановление нормального ритма при фибрилляции или трепетании желудочков и предсердий. Процедура является очень болезненной, поэтому пациенту перед этим проводят седацию, обезболивание или дают наркоз. Пациента подключают к монитору ЭКГ, накладывают на грудную клетку электроды и готовят набор для проведения реанимационных мероприятий. На дефибрилляторе выбирают необходимый заряд, кожу пациента для уменьшения электрического воздействия обрабатывают спиртовым раствором и накладывают марлевые салфетки. Уже после первого разряда в большинстве случаев ритм приходит в норму.
- Катетерная абляция – это нехирургический метод лечения, с хирургическими функциями, целью которого является источник аритмии, который необходимо разрушить. Используется при наличии тахикардий с высокими цифровыми значениями и при наличии у пациента дополнительных врожденных проводящих путей. При абляции пациенту к сердцу проводится электрод, по которому пускают радиочастотный импульс. Он и служит источником разрушения аритмических очагов.
- Имплантация кардиовертера-дефибриллятора является единственным способом профилактики при наличии у пациента аритмий, угрожающих жизни. В сердце имплантируется дефибриллятор, который связан с сердечной мышцей при помощи электродов. Имплантируемый прибор представляет собой небольшую коробочку, которая 24 часа в сутки регистрирует сердечный ритм и при наличии нарушений восстанавливает его. Используется преимущественно у пациентов с часто возникающими фибрилляциями. Прибор самостоятельно производит перезарядку сердца, и оно продолжает работать в нормальном ритме.
- Имплантация электростимулятора используется в лечении блокад сердца и выраженных брадикардий. Устройство состоит из блока, который генерирует импульсы и электрода, на который они посылаются. Электростимулятор помещают в сердечную мышцу под эндокард. В зависимости от степени блокады, возможно проведение одного или двух электродов соответственно в один или два желудочка.
Помните, что состояние вашего здоровья, в первую очередь, зависит от вас. При своевременном прохождении диагностики и при ведении здорового образа жизни многих заболеваний можно избежать.
Источник
