За сколько времени человек умирает от аппендицита
О том, можно ли умереть от аппендицита, сегодня знают многие. Заболевание лечится хирургическим путем, и многих это пугает. Можно ли отказаться от операции, если началось воспаление? Врачи считают, что это крайне неразумно. Если не согласиться на срочное оперирование, аппендицит станет причиной перитонита, который с высокой долей вероятности сопровождается смертельными рисками для больного.
О цифрах
Как показывают статистические исследования, в последние несколько десятилетий заметно сократилось количество осложнений, сопровождающих воспаление аппендикса. Частота летальных случаев также существенно уменьшилась. На сегодняшний день смертность от аппендицита оценивается в две сотые доли процента среди всего числа людей, заболевших воспалением аппендикса. Впрочем, такие показатели характеризуют не самые экономически благополучные области, которым свойственно достаточно невысокое развитие инфраструктуры. Складывается удивительный парадокс: чем лучше уровень проживания человека, чем благополучнее местность, тем более халатно персона относится к своему здоровью, считая, что никогда не поздно посетить доктора.
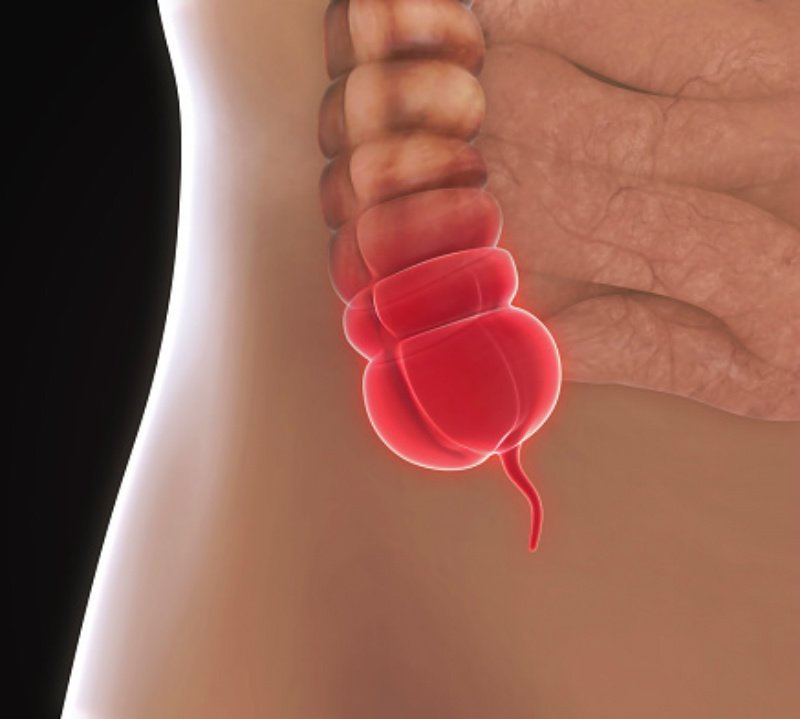
Цифры и страны
Некоторое время назад в нашей стране организовали исследования, чтобы оценить количество случаев смертности от аппендицита. Выяснили, что с 1998-го года в течение следующих четырех лет уровень встречаемости острого аппендицита изменился (в расчете на 10 тысяч человек) до 22,8 случая, в то время как в период с 1962-го года по 1969-й среди десяти тысяч населения был приблизительно 51 страдающий. Такие значения оказались характерными для большинства регионов страны.
На территории Америки из года в год официально встречается около 250 тысяч больных. Суммарно это около миллиона койко-дней в стационарных больничных условиях. Уровень заболеваемости снижается с 1940-х, сегодня на сто тысяч населения наблюдается около десятка лиц с острой формой.
В разных державах среднестатистический уровень встречаемости оценен в 7 %. Исследования, посвященные определению того, сколько людей умирают от аппендицита, показали риск летального исхода среднестатистический на планете порядка 0,2-0,8 %.
Европа и Азия
В греческих землях в последние десятилетия наблюдается уменьшение частоты встречаемости воспаления аппендикса на 75 % в сравнении с известным ранее стандартом. Если раньше на сто тысяч человек острый аппендицит диагностировали у 652, это количество изменилось до 164 больных в среднем. Если в период с 1970-го года до конца прошлого века женщин было больше, чем мужчин, соотношение оценивалось в 1,27, то постепенно это изменилось до противоположного состояния преобладания мужчин. Уровень смертности в Греции стабилен, не менее 0,09 летальных исходов среди сотни больных.
Испанские врачи выявили, что в миллениум на сто тысяч мужчин приходилось 132 больных, а три года спустя – приблизительно 117,5 случаев. Женщинам свойственно более существенное понижение уровня заболеваемости. Риск перфорации оценен в 12,1 %. Летальность после операции – 0,38 %.
В Южной Корее вероятность острого аппендицита достигает 13,56 случая на 10 тысяч человек с опасностью перфорации порядка 2,91. Для этой страны больше свойственна стабильность среднестатистических медицинских показателей.

О чем идет речь?
Чтобы отражающая частоту смертей от аппендицита статистика изменилась, необходимо, чтобы обыватели больше, лучше представляли себе риски этого заболевания. Некоторые часами страдают от локализованных в районе аппендикса болей, другие терпят такие мучительные ощущения сутками, надеясь, что они сами собой исчезнут. Если запустить процесс, начнется перитонит — воспалительный брюшной процесс, обусловленный истончением воспаленных тканей и их разрушением, при котором содержимое кишечного тракта разливается по полости. В момент разрыва боль резко становится очень сильной, охватывает живот полностью, а состояние пациента становится хуже. Живот вздувается, больного рвет, выделения имеют запах кала, пациенты срыгивает.
Заподозрить утяжеление случая можно, если пациент неподвижен, губы особенно сухие, а кожные покровы бледны. Градусник показывает жар, наблюдение за дыханием – увеличенную частоту. Живот больного напряжен. Если состояние особенно тяжелое, возможен бред. Если наблюдаются подобные явления, решение врачей одно – срочная операция. Такой подход – золотой стандарт современной медицины. Своевременное оперирование – практически гарантированный залог скорого полного восстановления. Правда, убирать аппендикс зазря, без воспаления, нельзя, поскольку орган является элементом нервной системы и участвует в работе ЖКТ. Если из-за воспалительного процесса червеобразный отросток более не может исполнять предусмотренные природой функции, изъятие органа – наиболее эффективный в современных условиях вариант лечения.
Старт болезни
Как понятно из сказанного выше, воспаление аппендикса без должного лечения провоцирует летальный исход. Дабы такое предотвратить, нужно вовремя обратиться к доктору. Статистика показывает, что именно острый тип – наиболее характерная и часто наблюдающаяся причина направления человека к хирургу максимально срочно. Самостоятельно болезнь диагностировать вряд ли удастся, поэтому при малейшем подозрении нужно сразу посетить врача. Обычно боли появляются в нижней половине живота с правой стороны, но возможны индивидуальные особенности. Кроме болей пациентам свойственна тошнота. У некоторых сперва болит под ложечкой, затем ощущение смещается направо вниз. У большинства фиксируются жар, озноб. Наблюдая такие явления, нужно сразу вызвать скорую.
Сложнее всего определить болезнь у детей – немногие в силах адекватно объяснить ощущения. Бывает так, что болит одна зона, а пациент называет другую, бывает и так, что из-за болезненности ребенок никого к себе не подпускает. Кроме того, нужно помнить про аппендикс: с какой стороны находится у человека. Аппендицит проявляется чаще справа, но при нестандартном расположении может стартовать в левой половине туловища. Это зависит от индивидуальных анатомических особенностей.
Лечение: любопытно знать
Иногда по состоянию здоровья обыватели вынуждены вникнуть в то, что называют аппендицитом.
С какой стороны у человека находится аппендикс, многие знают – обычно справа; не менее широко известна информация о возможности атипичного строения внутренних органов. Известно, что единственный способ вылечить болезнь – лечь на операцию. Это многих пугает, очень хочется избавиться от заболевания, выпив чудодейственную таблетку или несколько.
Из истории человечества известно, что впервые аппендицит пытались лечить во времена Авиценны. Именно он диагностировал заболевание бухарского правителя и удалил отросток. Доподлинно это не известно, но некоторые считают, что пациент выжил, хотя в те времена еще не знали надежных антибиотиков. Долгие сотни лет ученые пытались изучать аппендицит. Иногда его путали с мышечными воспалениями, маточными болезнями. Предпринимались попытки консервативного лечения промыванием желудка, клизмами и опиумными настойками. Как следствие, больной умирал, хотя и не в столь болезненных мучениях.
Операция: делать или нет?
В XIX столетии врачи уже знали, можно ли умереть от аппендицита, научились ассоциировать симптомы болезни и конкретный орган. Правда, в 1839-м, когда уже составили официальное описание болезни, все еще считали, что операция дает сомнительный результат. Это объяснялось отсутствием анальгетиков, антибиотиков. Впервые общее обезболивание стало доступно в 1846-м. С этого момента оперирование превращается в менее опасную процедуру. Правда, тогда врачи еще не знали, что нужно удалять небольшой отросток, поэтому вскрывали полость, вычищали гной из ямки. В 1880-х появилась информации об успешном изъятии воспаленных участков.
В 1886-м Фитц опубликовал доклад, которым стал общепринят и распространен термин «аппендицит». Он же дал описание клинических проявлений, а также порекомендовал лечение оперированием. С этого момента и по сей день при диагностировании болезни оптимальный вариант лечения – операция. Без хирургии ранее уровень смертности оценивался в 67 %. В нашей стране впервые оперирование провел Троянов в 1890-м в Санкт-Петербурге.
История и медицина
Длительное время считалось, что необходимо как можно дольше ждать, а оперировать больного лишь в случае осложнений. В 1993-м окончательно определили необходимость срочной госпитализации и изъятия воспаленного органа раньше, чем начнутся осложнения. В 40-х начали пользоваться антибиотиками, что сделало операции безопаснее и эффективнее. Правда, это стало причиной довольно длительного этапа неоправданных операций у всех подряд. До 60 % изъятых органов были без следов воспаления. Чаще прочих оперировали молодых женщин. Это увеличивало вероятность появления спаек в брюшине.
В 60-е годы ХХ века стала доступна лапароскопия, прежде использовавшаяся только гастроэнтерологами. Постепенно научились использовать этот метод и для диагностики состояния, и для удаления воспаленных зон.
Диагностика и операция
Ранее врачи, не имея надежных средств уточнения состояния, но хорошо зная, можно ли умереть от аппендицита, назначали операцию всем и каждому, у которого появлялись признаки болезни. Со временем стало возможным использовать для уточнения причин боли в животе ультразвук. Проблематика такого метода в том, что кишечный тракт содержит воздух, отчего расположенные особенно глубоко образования могут «спрятаться» от врачебного ока. Создали датчики, позволяющие решить эту сложность. Для более точной оценки состояния показаны КТ, МРТ, рентгеновский снимок. Диагностическая ценность КТ характеризуется показателем 96 %.
Сегодня ведут работу в направлении определения тактики лечения, позволяющей сделать операцию спустя месяц или несколько после острого этапа. Рассматривают возможности консервативного лечения с применением антибиотиков. Такое возможно, если болезнь протекает без осложнений, нет рисков для жизни пациента. Сегодня, как и столетие тому назад, врачи стремятся по возможности исключить оперирование, правда, такое ожидание сопряжено с меньшими рисками, нежели в начале прошлого века.

Лечение: оперирование или нет?
В последние годы врачи не только стараются донести до широкой общественности, можно ли умереть от аппендицита, а также связанную с этими рисками необходимость срочного и адекватного лечения воспаления, но также работают в направлении изыскания новых методов и подходов для борьбы с болезнью. В европейских державах и США учеными ежегодно выпускаются научные материалы, содержащие информацию о людях, экстренно перенесших операцию, а также тех, кто получал лечение антибиотиками. В 2012-м году стала известна информация о 900 взрослых, страдавших неосложненным воспалением аппендикса. Из их числа 430 получили хирургическое лечение, 470 – консервативное. Среди второй категории 63 % полностью излечились, остальным все же потребовалась операция. Вероятность осложнений для второй группы оценивалась на треть меньше, нежели у тех, кого сразу направили на оперирование.
В том же 2012-м стали известны итоги наблюдения шведских врачей. Вероятность рецидива при лечении антибиотиками в годовой перспективе оценивается в 10-15 %. Около 80 % лиц, чье состояние допускало консервативное лечение, полностью исцелялись. Финские исследователи работали в 2015-м году с группой из 530 человек. Случайным образом их распределили на лечение. 274 человека получили операцию, один скончался, 99,6 % успешно исцелились. Еще 256 персон лечились антибиотиками, наблюдались врачами порядка года. 72,7 % исцелились, 27,3 % нуждались в операции. Осложнений на фоне позднего оперирования не зафиксировано.
Дети: оперировать или нет?
О том, чем опасен аппендицит, врачи знают давно: он может стать причиной перитонита. Воспаление особенно сильно угрожает детям. Проблема связана и с ограничениями в возможности организации экспериментов: над детьми их ставить строго запрещено, особенно в условиях вероятности смертельного исхода. Дополнительная проблема в том, что у детей течение любой болезни зачастую непредсказуемо. Учитывая, чем опасен аппендицит (перфорацией воспаленной зоны), проанализировали возможность консервативного лечения. В 2017-м свет увидела работа, в которой отражалась информация о применении антибиотиков у 413 несовершеннолетних пациентов. Материалы содержали наблюдения за десятилетие. Риск рецидива оценили в 14 %. В последнее время врачи, занимающиеся проблематикой того, обязательно ли удалять аппендицит, рассматривают возможности проведения дополнительных исследований по употреблению антибиотиков больными детьми.
В общем случае можно сказать, что излечение без операции возможно. Одновременно нельзя считать этот способ массовым. Учитывая возможные осложнения после операции по удалению аппендицита, а также риски, связанные с отсутствием своевременного оперирования, сформулировали ряд условий, допускающих лечение антибиотиками. Консервативную терапию практикуют только в стенах клиники. Если нет улучшения, направляют пациента на операцию. Всякое осложнение угрожает жизни пациента, поэтому отказаться от операций невозможно.
О типах
Чтобы адекватно ориентироваться в вопросе, нужно знать, какие виды аппендицита бывают. Современные врачи выделяют острое и хроническое течение болезни. Принято говорить о катаральном типе, флегмонозном, гангренозном, перформативном. Первый наблюдается первые шесть часов болезни. При нем поражены слизистые, орган отекает. Флегмонозная стадия – это распространение воспалительного очага по отростку в целом. Эта стадия развивается после шести часов и длится первые сутки. Орган отекает, в просветах генерируется гной.
Далее начинается гангренозный этап. На этом этапе начинаются некротические процессы, воспаление охватывает ближайшие зоны брюшины. Длительность стадии – около трех суток. Заключительный шаг – перформативный. Именно дотерпевшие до него лица узнают, какие последствия, если лопнул аппендицит. А они, нужно признать, самые тяжелые, вплоть до смерти: развивается перитонит, поскольку содержимое воспаленного органа проникает в брюшную полость, инициирует воспалительный процесс. Вероятность успешного излечения даже при обращении в клинику на этом этапе сравнительно невелика.
О боли
Врачи знают, какие боли бывают при аппендиците. Мужская половина страдает синдромом Хорна, то есть болезненность резкая, сильная, если слегка надавить на мошонку. Явление Бриттена сопровождает физическое воздействие на подвздошный участок. При этом яичко справа подтягивается и появляется болезненность. Возможна боль в лобковом участке, половом органе, ежели анатомически размещение больного органа нестандартное.

У женщины боли напоминают свойственные внематочному зачатию. Типичная болезненность названа симптомом Щеткина-Блюмберга. Нуждающегося укладывают горизонтально и надавливают спереди на брюшину, резко убирая усилие через несколько секунд. Ощущается боль.
Источник
Микола Булименко · 28 июля 2016
862
Зубной техник,пианист,художник.
Смертность была большая.Люди умирали сразу так и не знав как лечиться и именовали аппендицит не как брюшной тиф ,а как болезнь кишок.Из-за религиозных соображений людей нельзя было резать и доставать аппендециты,поэтому у людей никакого шанса не было выжить.Бедолаги попросту молились богам ,чтобы их эта хворь отпустила.Но по понятным причинам этого не происходило и они умирали.Посмотрите фильм Лекарь ученик Авиценны.Там всё подробно увидите как это происходило.
Мне диагностировали болезнь Вильсона-Коновалова. Расскажите, кто живет с данным диагнозом.
Как держать себя в руках, зная что скоро умру ?
В двадцать умирать?
Зачем же так сразу — умирать. При этом заболевании лучшее, что пока придумано — это трансплантация печени.
Эта болезнь заставляет организм накапливать медь до очень высокого, смертельного уровня. Все медикаменты направлены на то, чтобы медь могла попадать в кровь, а потом через почки выводиться из организма.
Надеюсь, что вы не вегетарианец, поскольку такой стиль питания только повышает уровень меди, и в то же время снижает количество цинка, единственное вещество, которое может снизить уровень меди в организме. Самое высокое содержание цинка — в красном мясе.
Хотя, возможно, у вас не только меди много, но и других тяжелых металлов. Надо бы это проверить. Также проверьте уровень эстрагенов. Они тоже увеличивают содержание меди. Медь можно получить из воды, из бассейна, из зубных материалов. Проверьте содержание витаминов В6 и В12, а также фолиевой кислоты. Также витамин С отлично болется с медью. Но его лучше получать из еды, как и любой другой витамин, нежели из химических добавок.
В общем работы у вас много. Сначала узнайте, почему вам поставили этот диагноз? Что врачи нашли в вашей крови, какие вещества, которые они связали с этим заболеванием? Является ли оно у вас наследственным? Проверьте кровь на содержание всех возможных витаминов, микро и макроэлементов.
Хочу еще дополнить. Болезнь очень редкая. В США диагностируется в год 20 тысяч человек. Наверняка есть какие-то группы поддержки. Наверняка больницы типа Mayo Clinic проводят исследования и испытания. Найдите информацию, свяжитесь с клиниками, с врачами, которые специализируются на этом заболевании и которые пишут разные статьи и пр. А вдруг у вас какой-то интересный случай. Дай Бог, может быть вам удастся попасть в хорошие руки.
Прочитать ещё 2 ответа
Сколько диагнозов смертельно опасных болезней в России не было поставлено вовремя из-за того, что врачи плохо учились в вузах?
По образованию врач, по профессии — системный аналитик
Достоверно не посчитать даже при всем желании, потому что причины плохой диагностики гораздо сложнее и комплекснее, чем оценки в ВУЗе. Чтобы врач правильно поставил диагноз (особенно если речь идет о редких и сложных диагнозах), он должен:
обладать достаточными теоретическими знаниями;
обладать достаточным практическим опытом или иметь возможность обратиться к опыту старших коллег;
располагать технической возможностью для этого (иметь доступ к необходимым средствам диагностики);
быть небезразличным к своей работе и/или к судьбе пациента.
Недостаток любого из этих пунктов может вылиться большую беду для пациента, при этом от обучения в ВУЗе зависит только теоретическая часть, и то не в полной мере. К тому же, было бы странно и жестоко класть на учебное заведение полную ответственность за жизни людей. Именно поэтому после окончания медицинского учебного заведения выпускник становится интерном, а не самостоятельным специалистом, как это происходит в большинстве других профессий. За время обучения в интернатуре/ординатуре выпускник получает все возможности для того, чтобы восполнить пробелы в знаниях (они есть и у троечников, и у краснодипломников) и приобрести начальный опыт для полноценной работы по выбранной специализации. Если он этого не делает — это проблема не обучения в ВУЗе, а отношения человека к своей работе.
Я склоняюсь к мысли, что судьбу пациента зачастую решает именно отношение. Человек, которому не все равно, сам возьмет в руки учебник, если что-то упустил на учебе, сам посоветуется с коллегами, если почувствует недостаток опыта, сам сделает все, чтобы провести для пациента все необходимые обследования, даже если это проблематично.
Если человеку все равно, его красный диплом никого не спасет.
Прочитать ещё 2 ответа
В США живет в два раза больше людей, чем в России. Смертность от коронавируса в США — в 10 раз выше. Наша медицина значительно лучше?
Понимаете, смертность нельзя просто так сравнивать. Если обратите внимание, то обычно все серьёзные исследования сравнивают количество заболевших, темпы заболеваемости, но не смертность.
Почему? Потому что на неё влияет слишком много факторов. Например, есть 1000 человек, вирусу без разницы — кто они, он будет заражать все примерно одинаково — цифры по болезням сравнить можно.
А вот со смертностью дела иначе. В одну страну пенсионеры едут доживать последние годы, в другой до пенсионного возраста не доживают многие — смертность будет разительно отличаться. В одной стране власть запрещает писать о смертях, в другой — разрешает; в одной стране данные о смерти собираются онлайн, в другой — передаются в конце месяца или даже года; в одном месте в причинах смерти пишут: «коронавирус», в другом — «бронхиальная астма» (обострившаяся из-за коронавируса); в одной стране всем умершим делают тест, в другой — выборочно.
И так далее, и так далее. На цифры смертности вообще можно не смотреть в плане анализа — они могут пригодиться только для того, чтобы внутри одной конкретной страны (где действуют одинаковые правила сбора информации по смертям) оценивать рост/падение/уязвимости.
Прочитать ещё 8 ответов
После того как в Польше и Чили запретили аборты, разве там стало хуже из-за этого?
Врач-гематолог, недосомелье, переводчик. Исследую мир потихоньку.
Знаете, в развивающихся и не очень странах, где до сих времен самым популярным способом предохранения является вовремя вытащить (Россия в это братство тоже входит), запрет абортов на законодательном уровне крайне неразумен.
Опыт прошлых лет показывает что да, хуже становится всегда. Если женщина хочет сделать аборт — она идет и делает его, и лучше, если это происходит не на квартире у бабки Зины, которая в «-цатом-поколении-порчу-вывожу-атвичаю», или самостоятельно способами, от которых бывалые гинекологи немного седеют, а в государственных/имеющих лицензию частных мед.учреждениях, где знают о понятии асептики/антисептики и работают по стандартам.
Улучшится ли от запрета демографическая ситуация? Отнюдь. Выхлопом будет лишь всплеск числа криминальных абортов, а значит инвалидизации и смертности женщин репродуктивного возраста со всеми вытекающими. Число абортов уменьшается либо профилактикой наступления самой беременности — сексуальное просвещение в школах необходимо (РПЦ привет:); либо, если ситуасьон случился — грамотной социальной политикой, дабы полная сомнений будущая мать была защищена юридически и финансово, и сомнений у нее стало поменьше.
Но ведь куда проще и дешевле тыкать запретами и грозить гееной огненной 🙂
Прочитать ещё 2 ответа
Источник
