Удаление миндалин и аденоидов название

Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются, и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
— Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенока, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.
— Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя. Ведь причина болезни (искривление перегородки носа либо воспалительный процесс или др.) никуда не делась.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
— Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.
А бывают ситуации, когда без операции все-таки не обойтись?
— В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
— Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
Источник
Человек рождается с определенным набором органов. С течением жизни их становится меньше, некоторые органы по мере взросления ребенка уменьшаются, а затем и вовсе атрофируются. Так необратимой атрофии подвергается тимус (вилочковая железа), выпадают молочные зубы, сменяясь постоянными. В отличие от тимуса, органы лимфатической системы могут обратимо увеличиваться в размерах, например лимфатические узлы при инфекционных заболеваниях, миндалины при воспалительных процессах в носоглотке. Глоточные и небные миндалины могут необратимо увеличиваться. В тяжелых случаях, когда консервативные методы бессильны, проводится хирургическая операция по их удалению – аденотонзиллотомия.
Нужно ли удалять миндалины?
 В возрасте 3-4 лет у детей начинают увеличиваться глоточные миндалины. Это совершенно нормальное, физиологическое состояние, вызванное потребностями растущего организма. Увеличение глоточной миндалины называется аденоидами. Диагноз «аденоиды» часто пугает родителей, заставляет их в панике искать методы их лечения.
В возрасте 3-4 лет у детей начинают увеличиваться глоточные миндалины. Это совершенно нормальное, физиологическое состояние, вызванное потребностями растущего организма. Увеличение глоточной миндалины называется аденоидами. Диагноз «аденоиды» часто пугает родителей, заставляет их в панике искать методы их лечения.
Даже при выраженной гипертрофии, но при отсутствии клинических проявлений – удалять аденоиды не надо.
Постепенно, к моменту полового созревания они самостоятельно уменьшатся в размерах и атрофируются. С другой стороны, даже аденоиды 1-2 степени могут нарушать носовое дыхание, препятствовать вентиляции слуховой трубы. В этом случае заболевание нужно лечить. Аденоиды 1-2 степени лечат консервативно, 3-4 степени – чаще всего хирургическим путем.
У многих детей увеличение глоточной миндалины сочетается с гипертрофией небных миндалин. Небные миндалины находятся в небных дужках позади языка. Выделяют 3 степени гипертрофии небных миндалин, при третьей степени они практически смыкаются по средней линии и значительно нарушают глотание и речь. Как и в случае с аденоидами, ГНМ (гипертрофию небных миндалин) 1-2 степени лечат консервативно, ГНМ 3 степени – показание для хирургического лечения.
Для чего нужны миндалины?
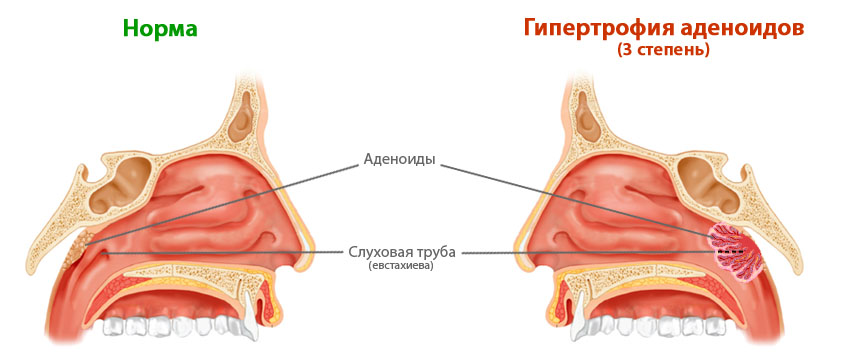
Нормальные и гипертрофированные аденоиды
Миндалины являются органами клеточного иммунитета. Именно в них происходит дифференцировка лимфоцитов: они приобретают свойства В- или Т- лимфоцитов, получают определенные антигенные рецепторы. Кроме глоточной и небной миндалин в верхних дыхательных путях есть комплекс, называемым лимфоидным кольцом Пирогова-Вальдейера. При повреждении, удалении или травме небных миндалин (или глоточной миндалины) их функцию берут на себя остальные составляющие кольца. Но, в детском возрасте желательно наличие всех миндалин, это обеспечивает более эффективную местную защиту и усиливает клеточный иммунитет. Поэтому гипертрофию небных и глоточной миндалины стараются лечить консервативно и только при неэффективности консервативного методов переходят к оперативному вмешательству.
Хирургическое лечение миндалин
У большинства взрослых людей нет аденоидов. К моменту полового созревания они атрофируются за ненадобностью. Но зато взрослые часто болеют хроническим тонзиллитом, а важность миндалин с возрастом уменьшается, поэтому во взрослой практике распространена операция «тонзилэктомия», то есть полное удаление небных миндалин. Детям небные миндалины не удаляют полностью, а подрезают, то есть выполняют «тонзиллотомию». Аденоиды, из-за их расположения на своде носоглотки и широкого крепления к стенке невозможно удалить полностью, поэтому их тоже срезают, процедура называется аденотомия. Совместное удаление глоточной и небных миндалин называется аденотонзиллотомия.
Как проходит аденотонзиллотомия?
После того как установлен диагноз «гипертрофия небных миндалин и аденоидов», врач выдает направление на предоперационное обследование и госпитализацию. Предоперационное обследование включает:
- Общий анализ крови, общий анализ мочи.
- Биохимический анализ крови (общий белок, мочевина, креатинин, электролиты, АсАТ, АлАТ и другие показатели).
- Анализ крови на свертываемость, гемостазиограмма.
- Осмотр педиатра, прививки по возрасту.
Это приблизительный перечень обследований, он может быть расширен по индивидуальным показаниям. Предоперационное обследование обязательно, так как вмешательство проводится чаще всего под общей анестезией.
 В отличие от аденотомии, аденотонзиллотомия выполняется под наркозом. Считается, что маленькому ребенку сложно сидеть неподвижно с открытым ртом в течение операции. В последнее время родители все чаще настаивают на наркозе и при аденотомии, забывая, что наркоз – достаточно тяжелое испытание для детского организма. Стресс, который маленькие дети переживают при аденотомии, очень преувеличен, вся операция длится буквально несколько минут, а из наркоза дети выходят порой по нескольку часов.
В отличие от аденотомии, аденотонзиллотомия выполняется под наркозом. Считается, что маленькому ребенку сложно сидеть неподвижно с открытым ртом в течение операции. В последнее время родители все чаще настаивают на наркозе и при аденотомии, забывая, что наркоз – достаточно тяжелое испытание для детского организма. Стресс, который маленькие дети переживают при аденотомии, очень преувеличен, вся операция длится буквально несколько минут, а из наркоза дети выходят порой по нескольку часов.
Итак, анализы сданы, заключение педиатра получено, ребенок госпитализирован. Детей до 5 лет госпитализируют совместно с родителями, детей старше 5 лет – чаще одних, но родственникам разрешают практически все время находиться в отделении. Операцию делают на следующий день после госпитализации, так как обязательным условием для общей анестезии является пустой желудок.
Несомненно, аденотонзиллотомия может выполняться и под местной анестезией, и в амбулаторных условиях, но в государственных лечебных учреждениях повсеместно принято оперировать детей под наркозом и наблюдать за ребенком в течение 3-5 дней после вмешательства. Наркоз при аденотонзиллотомии может быть разный, но чаще используют кратковременный внутривенный наркоз, при необходимости (крайне редко), ребенка могут интубировать и давать полноценный ингаляционный наркоз. Перед операцией проводят премедикацию – вводят успокоительные препараты, чтобы малыш не боялся, хорошо себя чувствовал и легче перенес операцию.
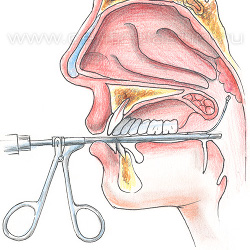 Сначала производят аденотомию – специальным ножом, называемым аденотомом Бекмана, срезают аденоиды. Аденотом вводится через рот и одним быстрым движением аденоидные вегетации удаляются. Некоторые аденотомы оборудованы специальной «коробочкой», в которой задерживаются срезанные ткани. Кровотечение после аденотомии, как правило, незначительное и быстро самостоятельно останавливается. После удаления гипертрофированной глоточной миндалины, «подрезают» увеличенные небные миндалины.
Сначала производят аденотомию – специальным ножом, называемым аденотомом Бекмана, срезают аденоиды. Аденотом вводится через рот и одним быстрым движением аденоидные вегетации удаляются. Некоторые аденотомы оборудованы специальной «коробочкой», в которой задерживаются срезанные ткани. Кровотечение после аденотомии, как правило, незначительное и быстро самостоятельно останавливается. После удаления гипертрофированной глоточной миндалины, «подрезают» увеличенные небные миндалины.
Для тонзиллотомии используют специальный инструмент – тонзиллотом. Через открытый рот тонзиллотом накладывают на выступающую часть небной миндалины, миндалиновые ткани фиксируются между браншами тонзиллотома и срезаются.
Такая техника соответствует классической аденотонзиллотомии, в последнее время внедряются новые методы вмешательства и вспомогательные техники: эндоскопическая аэенотонзиллотомия, лазерное облучение тканей после вмешательства.
Послеоперационный период
После подрезания небных и глоточной миндалин, маленького пациента переводят в отделение. Иногда детей на некоторое время переводят из операционной в реанимацию, для постоянного контроля их состояния. Перевод в реанимацию не должен пугать родителей. Это не значит, что с ребенком случилось что-то плохое или началось кровотечение. После кратковременного нахождения в отделении интенсивной терапии (от нескольких часов до суток), детей переводят в отделение.
Лечащий врач лор-отделения каждый день осматривает ребенка, контролирует процессы регенерации тканей. При отсутствии воспаления, нагноения, кровотечения – через 3-5 дней после вмешательства малыша выписывают домой. Дома очень важно соблюдать послеоперационный режим: избегать тяжелой физической нагрузки, не ходить в баню и сауну, не принимать горячие ванны. Диета также должна быть максимально щадящей: в первые дни после операции можно только мягкую, протертую пищу, каши, картофельное пюре. Нельзя давать ребенку горячую, холодную, острую еду, никаких газированных напитков и твердых продуктов, таких как чипсы или печенье. Примерно через 5-7 дней после операции можно есть котлеты, тефтели, макароны и другие «мягкие» продукты (уже не протертые).
Если лечащий врач стационара или поликлиники не сказал полоскать рот или промывать нос – не промывайте! Налеты, которые образуются на миндалинах, ни в коем случае нельзя удалять. Это не гной, не какие-то мифические болезнетворные бактерии, а фибриновые сгустки. Под фибриновой пленкой происходит регенерация тканей, послеоперационная рана покрывается новым эпителием. Такие же процессы происходят и в носоглотке, но они не видны невооруженным глазом.
Если вдруг у ребенка через несколько дней после выписки поднялась температура, появился неприятный запах изо рта или носа – обязательно обратитесь к врачу, возможно возникли послеоперационные осложнения.
 До консультации врача можно полоскать горло слабым отваром цветков ромашки или календулы (именно отваром, а не разбавленной спиртовой настойкой), раствором фурациллина, хлоргексидина. Если малыш не умеет полоскать горло – можно пить ромашковый чай или любой другой травяной напиток. Также можно использовать любой спрей от боли в горле, разрешенный к применению в детском возрасте, но не содержащий спирта. Хороший эффект дают таблетки от боли в горле «Эфизол», разрешенные к применению с 4 лет. Эфизол содержит местный антисептик и масло какао, обладает приятным шоколадным вкусом, дети с удовольствием им лечатся.
До консультации врача можно полоскать горло слабым отваром цветков ромашки или календулы (именно отваром, а не разбавленной спиртовой настойкой), раствором фурациллина, хлоргексидина. Если малыш не умеет полоскать горло – можно пить ромашковый чай или любой другой травяной напиток. Также можно использовать любой спрей от боли в горле, разрешенный к применению в детском возрасте, но не содержащий спирта. Хороший эффект дают таблетки от боли в горле «Эфизол», разрешенные к применению с 4 лет. Эфизол содержит местный антисептик и масло какао, обладает приятным шоколадным вкусом, дети с удовольствием им лечатся.
Полость носа при появлении неприятного запаха, до посещения врача, можно промывать слабым солевым раствором с помощью специального «чайничка» или использовать спреи для назального душа.
Видео: проведение операции по удалению аденоидов
Если гипертрофированные миндалины и аденоиды вызывают нарушение носового дыхания, речи, слуха и развития ребенка, то необходимо выполнить аденотонзиллотомию. Это несложная операция выполняется под общей анестезией, требует кратковременную госпитализацию. При соблюдении правильного послеоперационного режима, дети быстро выздоравливают без последствий для здоровья. Не стоит бояться операции и наркоза, ведь если не прооперировать малыша, то у него может необратимо нарушиться слух или деформироваться лицевой череп. Своевременное вмешательство навсегда избавит маленького пациента от заложенного носа, постоянных отитов и боли в горле.
Источник
Энциклопедия / Заболевания / Ухо, горло, нос / Аденоиды у детей
В организме человека имеются 8 миндалин, которые располагаются в области рта, носа и глотки. Миндалины «нашпигованы» иммунными клетками, поэтому основная их роль заключается в создании барьера для патогенных бактерий, пытающихся попасть в организм. Одна из миндалин (третья пара) – носоглоточная и представляет собой скопление лимфоидной ткани, которая расположена позади носа за свисающим с неба язычком, пропускает через себя струю воздуха при вдохе и очищает его от микробов, аллергенов, вирусов и прочих чужеродных агентов.
Аденоиды – это патологическая гипертрофия (разрастание) носоглоточной миндалины. Третья пара миндалин очень хорошо развита в детстве, а с возрастом, примерно с 12 лет, начинает уменьшаться. У некоторых взрослых носоглоточная миндалина полностью атрофирована. Именно с возрастными особенностями связан высокий процент аденоидов у детей 3-10 лет. Но возможны аденоиды как у подростков, в период полового созревания, так и у взрослых.
Выделяют 5 основных причин, которые приводят к возникновению аденоидов в детском возрасте:
Частые ОРВИ
Обычно ребенок, проживающий в крупном городе и посещающий детские учреждения, болеет простудными заболеваниями не чаще 6-8 раз в год.
При попадании патологической микрофлоры в носоглотку поражаются верхние дыхательные пути (ринит, трахеит, фарингит). В ответ на это носоглоточные миндалины увеличиваются, так как начинают активно продуцировать иммунные клетки-защитники.
После стихания ОРВИ миндалины возвращаются к прежним размерам. Но если ребенок болеет часто, то миндалины не успевают уменьшаться. Новая инфекция – разрастание лимфоидной ткани.
Ослабленный иммунитет
Внешне ребенок выглядит здоровым, и родители могут не догадываться о наличии в его организме персистирующей «гуляющей» инфекции. Это могут быть вирусы герпеса или Эпштейна-Бара, хламидии, микоплазмы, лямблии и прочие.
Все перечисленные инфекции протекают зачастую скрыто и подрывают защитные силы организма, что провоцирует гипертрофию носоглоточных миндалин.
Аллергия
В настоящее время отмечается тенденция к увеличению детей-аллергиков. Это связано с нарушенной экологией, с потенциально опасными соединениями, содержащимися в средствах бытовой химии, с консервантами и прочим.
Аллергены так же, как и болезнетворные микробы вызывают разрастание аденоидов.
Наследственность
Полилимфоаденопатия – разрастание лимфоидной ткани во многих участках организма является конституционной особенностью и передается по наследству.
Выделяют три степени тяжести аденоидов в зависимости от процента разрастания лимфоидной ткани и клинической картины:
- первая степень – разрастание третьей пары миндалин и перекрытие 33% отверстия, сообщающегося с носоглоткой;
- вторая степень – перекрытие аденоидами 66% отверстия;
- третья степень – закрыто практически все отверстие, около 99%.
Первым характерным признаком аденоидов является затрудненное дыхание носом, которое совершенно не связано с ОРВИ или травмой носа.
- При первой (легкой) степени особенно заметно затрудненное носового дыхания во сне, когда ребенок принимает горизонтальное положение. У него во сне появляется сопение.
- При второй степени ребенок начинает храпеть ночью, дышит ртом, слизь из носа стекает в глотку. Нарушается сон, малыш не высыпается, становится раздражительным и капризным. Возможна остановка дыхания во время сна (апноэ).
- При третьей степени нос полностью не пропускает воздушный поток, вследствие чего ребенок вынужден дышать ртом не только ночью, но и днем. У него формируется «аденоидное» лицо: сглаживаются носогубные складки, рот приоткрыт, взгляд становится малоосмысленным, нижняя челюсть отвисает.
В тяжелых случаях из-за постоянно стекающей слизи под носом ребенка кожа раздражается и воспаляется, что позднее формирует экзему. Появляются проблемы со слухом, инфекция с аденоидов переходит на среднее ухо, дети плохо слышат.
Появляется гнусавость голоса, речь утрачивает четкость. Возможны постоянные головные боли, першение в горле, кашель, который часто принимают за признак воспаления бронхолегочной системы.
Ребенок начинает хуже учиться, плохо воспринимает материал, не способен сосредоточиться. И, конечно, у ребенка с аденоидами часты простудные заболевания, из которых он не «вылезает».
лором»/>
Диагностику аденоидов проводят на основании характерных жалоб, осмотра задней стенки ротоглотки специальным зеркалом и дополнительных методов:
- Пальцевой метод. В настоящее время не применяется. Врач пальцем через рот ощупывает носоглоточные миндалины, на основании чего выносит заключении об их увеличении.
- Рентгенография носоглотки. Дает информацию лишь об увеличении миндалин, но не позволяет судить о наличии в них воспалительного процесса.
- Эндоскопия. Через нос вводится трубка небольшого диаметра с видеокамерой на конце, аденоиды отображаются на мониторе. Эндоскопический метод позволяет установить их размеры, локализацию, перекрытие отверстий слуховых труб. Это самое информативное, безопасное и безболезненное обследование.
Обследование перед операцией (аденотомией):
- общие анализы крови и мочи;
- биохимический анализ крови;
- ЭКГ;
- кровь на свертываемость;
- консультация педиатра.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением аденоидов занимается врач – оториноларинголог (ЛОР). Лечение может быть консервативным и оперативным. Решение о хирургическом вмешательстве принимается с учетом степени тяжести, выраженности симптомов, наличия сопутствующей патологии и противопоказаний.
Консервативная терапия
Консервативное лечение аденоидов заключается в регулярном промывании носоглотки отварами лечебных трав (настой календулы, ромашки, чистотела, мяты, зверобоя, листьев эвкалипта и других) или солевыми растворами (используется морская соль).
После промывания необходимо закапывать в нос лечебные препараты, обладающие противовоспалительным и подсушивающим действиями (растворы протаргола, колларгола, альбуцида).
Также назначаются глюкокортикоиды (дексаметазон), которые способствуют снятию отека и уменьшению аденоидов.
Необходим прием витаминов: аскорбиновая кислота, аскорутин, витамин Д.
Проводится физиолечение (УФО носоглотки, электрофорез с лекарствами, лазерная терапия).
Хороший эффект оказывает ароматерапия. При отсутствии результатов от консервативного лечения решается вопрос об операции.
Операция по удалению аденоидов
Показания:
- отсутствие эффекта от консервативной терапии;
- рецидив заболевания 4 и чаще раз в год;
- развитие осложнений;
- апноэ;
- частые отиты и ОРВИ.
Противопоказания к аденотомии:
- заболевания крови;
- инфекционные заболевания за 4 недели до операции;
- эпидемия гриппа;
- тяжелая сердечно-сосудистая патология.
Хирургическое удаление аденоидов в настоящее время проводится под общим наркозом эндоскопически.
Не так давно аденотомию проводили вслепую, что приводило к рецидиву заболевания в половине случаев. Под контролем видеокамеры, введенной в носоглотку, срезаются разрастания лимфоидной ткани, а кровоточащие сосуды прижигаются лазером, жидким азотом или электрическим током.
После операции
В стационаре ребенок находится 1-3 дня, а затем на домашнем режиме 10-14 дней.
В послеоперационном периоде рекомендуется ограничение физической нагрузки, перегревание и прием раздражающих слизистую носоглотки продуктов. Пища должна быть теплая, не должна содержать перца, чеснока и прочих острых приправ.
На первые-вторые сутки возможен подъем температуры и боли в животе. Эта реакция на хирургическое вмешательство.
Одно- или двукратная рвота сгустками крови не является опасным симптомом (возможно, ребенок проглотил кровяные сгустки во время операции).
Прогноз при адекватном и своевременном лечении аденоидов благоприятный.
Однако последствия аденоидов у детей грозные, и наблюдаются в запущенных случаях (на третьей стадии):
Хронические воспалительные заболевания верхних дыхательных путей
В результате того, что неочищенный воздух поступает в организм плюс постоянное сглатывание инфицированной слизи и гноя при аденоидах, у ребенка развиваются
- хронический фарингит,
- трахеит,
- бронхит,
- ларингит,
- пневмония.
Перечисленные заболевания могут стать пусковым моментом в развитии бронхиальной астмы.
Нарушение слуха
Носовая полость сообщается с полостью среднего уха через слуховую трубу. Разросшаяся лимфоидная ткань аденоидов перекрывает отверстие слуховой трубы в носу, что затрудняет проникновение воздуха в среднее ухо. Из-за этого барабанная перепонка теряет эластичность, становится неподвижной – слух снижается. Также нередки случаи отита (воспаление среднего уха).
Снижение успеваемости в школе
Затрудненное носовое дыхание ведет к недостатку кислорода, в результате чего страдает мозговое кровообращение. Ребенок становится невнимательным, рассеянным, плохо концентрируется и запоминает. Не последнюю роль в этом играет и нарушение сна (сонливость днем, постоянная усталость). Возможно отставание в умственном развитии, энурез (ночное недержание мочи).
Изменения лицевого скелета и грудной клетки
Из-за нарушенного дыхания формируется «куриная» грудь – сплющенная с боков грудная клетка и выступающая вперед грудина. Череп имеет долихоцефалическую форму, нижняя челюсть вытягивается и отвисает. Характерен скошенный подбородок. Формируется неправильный прикус, зубы начинают расти криво, что также способствует их кариозности.
Проблемы с пищеварительным трактом
Постоянное заглатывание инфицированной слизи приводит к воспалению слизистой желудка и кишечника (гастритам и энтеритам).
Нарушения речи
Изменения костей лицевого черепа приводят к снижению подвижности мягкого неба, и, как следствие, к формированию неправильных и непонятных звуков.
Другие хронические заболевания
На фоне аденоидов нередко поражаются небные миндалины (хронический тонзиллит), воспаляются гипертрофированные носоглоточные миндалины (аденоидит), также в процесс могут вовлекаться суставы, почки, сосуды (васкулиты), сердечно-сосудистая система, как правило, развивается анемия.
Источник: diagnos.ru
Источник
