Синусовая аритмия с одиночными предсердными экстрасистолами
29 января 20182522,6 тыс.
С возрастом многие люди начинают все чаще испытывать непривычные ощущения в области сердца. У одних они проявляется как провалы либо сбои в работе органа, у других – как ощущение, что сердце иногда «проворачивается». Также в такие моменты могут появляться сердечные боли, ощущение недостатка воздуха для дыхания, общее недомогание. Эти неприятности вызываются предсердечной экстрасистолией, о которой поговорим далее.
Что такое предсердная экстрасистолия?
Предсердная экстрасистолия (ПСЭС) – это аномалия в работе сердца, при которой регулярно повторяются лишние сжатия органа, вызванные не синусным узлом, а другими зонами. Фактически, это форма аритмии. Миокард получает импульс, который формируется в пучке Гиса либо волокнах Пуркинье. Синонимы этого медицинского термина – желудочковая экстрасистолия (ЖЭС) либо преждевременное желудочковое сжатие (ПЖС).
Экстрасистолии больше подвержены люди с высоким давлением крови. Кроме того, она чаще проявляется у мужчин, чем у женщин. Точная причина не выявлена, но есть предположение, что это связано с большей склонностью мужчин вести нездоровый образ жизни.
Вероятность появления симптомов данного заболевания увеличивается с возрастом. Например, в детском возрасте со всеми усугубляющими симптомами предсердная экстрасистолия диагностируется лишь в одном случае из ста. В то же время в возрасте после 60 лет ее можно обнаружить у двух из трех пациентов, страдающих сердечными заболеваниями.
Сама по себе предсердная экстрасистолия не является смертельно опасной болезнью. Многие люди доживают с ней до весьма почтенного возраста, испытывая лишь временный дискомфорт в области груди и не более. Однако зачастую патология является спутником какого-то более грозного сердечного заболевания, поэтому при появлении ее симптомов необходимо срочно обратиться к кардиологу для всесторонней диагностики причин.
Симптомы
Обычно при обращении к врачу пациенты жалуются на такие неприятности:
- Явная аритмия – регулярно возникающее или постоянное чувство, как будто сердце бьется неправильно, то есть с перебоями и нарушением ритма. Сердце «пропускает» очередной удар или, наоборот, делает «лишние» удары. Иногда сердце как будто вообще «затихает», прекращая сокращаться.
- Возникающее ощущение чрезмерно сильных сердечных сокращений без причины.
- Четкое ощущение положения сердца в грудной клетке, даже в состоянии покоя. Иногда это ощущение возникает временно, иногда постоянно. Здоровый человек обычно не чувствует, где находится сердце, если не выполняет тяжелую физическую работу.
- «Вакуум» в области сердца, как будто постоянная нехватка давления или даже периодические острые покалывающие боли.
- Постоянная слабость, невозможность полноценно выполнять привычную до заболевания тяжелую физическую работу либо тренироваться с полной отдачей.
- Одышка, обмороки, кружится голова без особой причины.
- Возбужденное эмоциональное состояние, раздраженность, приступы паники, боязнь неизвестного.
- Внезапное выделение обильного пота в состоянии покоя, например, во сне.
Не нужно бояться, если вы изредка чувствуете какие-то непривычные ощущения в области сердца, особенно после стресса или другой сильной нагрузки. Даже у абсолютно здоровых людей иногда бывают «срывы» сердечного ритма или ничем не обусловленные короткие тупые боли. Однако если перечисленные симптомы проявляются регулярно или сильно тревожат, постарайтесь как можно скорее оказаться на приеме у кардиолога и сделать электрокардиограмму.
Причины
К сожалению, причин для возникновения предсердной экстрасистолии достаточно много, поэтому их делят на группы:
- Болезни сердца:
- порок сердца (в том числе врожденный);
- сердечная недостаточность;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- кардиомиопатия;
- миокардит (патология мускулов сердца).
- Воздействие различных ядов:
- длительное негативное влияние этила (питьевого спирта);
- никотина и других токсичных продуктов курения табака;
- наркотиков.
- Заболевания эндокринной системы:
- сахарный диабет;
- тиреотоксикоз.
- Длительное неправильное питание, вызывающее электролитную разбалансировку и нехватку таких элементов:
- калия;
- магния;
- натрия.
- Лечение заболеваний неправильными медикаментами с превышением максимально допустимой дозы. Например, неправильный прием лекарств от аритмии, мочегонных средств или гликозидов.
- Патология отдела нервной системы, отвечающего за генерацию импульсов сердца.
- Нехватка кислорода по таким причинам:
- заболевания дыхательной системы (воспаление легких, бронхит);
- сниженное количество эритроцитов;
- апноэ (внезапная остановка дыхания во сне);
- условия высокогорья.
Существуют идиопатическая желудочковая экстрасистолия, которая не вызывается ни одним из вышеперечисленных факторов, но совершенно отчетливо ощущается человеком и фиксируется на ЭКГ.
Классификация
Существуют различные типы классификаций предсердной экстрасистолии, которые позволяют максимально описать недуг. Итак, различают экстрасистолию по таким критериям:
1. Месту дислокации: левожелудочковая или правожелудочковая. Регистрируется намного чаще экстрасистолия левого желудочка сердца.
2. Электрокардиограмме: мономорфные и полиморфные, которые отличаются неизменными и разнообразными формами кривых на графике соответственно.
3. Регулярности:
- нерегулярная – симптомы проявляются периодически, иногда пропадают на длительное время, потом вновь возвращаются;
- регулярная (аллоритмия) – симптомы постоянные, на ЭКГ за разные периоды времени четко видны одни и те же проявления экстрасистолии, причем по числу повторяющихся «ложных» сердечных сокращений можно дифференцировать такие формы – бигеминию (чередуется 1 нормальное сердечное сокращение с экстрасистолой – внеочередным сокращением сердца), тригеминию (чередуются 2 нормальные сокращения), квадригеминию (чередуются 3 нормальные сокращения).
4. Зоне проявления:
- верхняя – при сокращении предсердий (верхних отделов сердца);
- промежуточная – во время перехода импульса от предсердий к желудочкам;
- нижняя – в фазе сокращения желудочков либо при диастолической паузе.
5. Числу зон, вызывающих ложные сокращения:
- монотопные – когда источником импульсов выступает, кроме синуса, одна эктопическая зона;
- мультитопные – ложные сокращения генерирует одновременно несколько эктопических зон.
6. Периодичности:
- одиночные – когда в минуту регистрируется до 5 ложных сокращений сердца;
- мультиплексные – более 5 экстрасистол в минуту;
- двойные – происходит 2 экстрасистолы подряд между нормальными сокращениями;
- групповые – от 2-х экстрасистол подряд между нормальными сокращениями.
7. Лауну-Вольфу:
- тип «0» – предсердная экстрасистолия отсутствует и не фиксируется ни разу за сутки непрерывного снятия показаний ЭКГ;
- тип «1» – регистрируется до 30 монотопных экстрасистол в сутки, не ощущаемых самим человеком;
- тип «2» – больше чем 30 однообразных экстрасистол в течение 24 часов, которые могут не привлекать внимания человека и свидетельствовать о начале патологии, но сами по себе неопасны;
- тип «3» – возникающие экстрасистолы, независимо от их количества, носят мультитопный характер и часто четко ощущаются человеком;
- тип «4а» – как тип «3», но ложные сокращения парные;
- тип «4б» – как тип «3», но ложные сокращения носят серийный характер;
- тип «5» – самый неблагоприятный, на основе электрокардиограммы регистрируется как «R на T», проявляется на фазе ремиссии сердца в начале желудочковой экстрасистолии.
Используя данную классификацию как основу, можно предсказывать дальнейшее развитие болезней сердца. Типы «0» и «1» не являются клиническими. С дальнейшей градацией растет вероятность внезапной фибрилляции желудочков сердца и летального исхода.
Диагностика
Установленные отдельные признаки не являются достаточным основанием для формирования однозначного диагноза и назначения лечения. Для этого требуется комплекс исследований, включающий такие методы:
- подробное выяснение субъективных ощущений пациента на данный момент;
- уточнение времени появления первых признаков заболевания – одышки, «провалов» в сердцебиении, «сосущей» боли;
- выяснение образа жизни пациента – употребление спиртного, курение, переносимые физические нагрузки, наличие вредных для сердца условий труда;
- установление генетической предрасположенности – не болеют ли сердечными болезнями родители и другие предки, близкие (единокровные) родственники;
- УЗИ области сердца;
- наличие других хронических либо перенесенных заболеваний, совершенных хирургических вмешательств;
- анализ психоэмоционального состояния, ведь должны быть отмечены такие состояния – подавленность, вялость, безынициативность, равнодушие;
- получение данных электрокардиографии (ЭКГ), что даст четкое представление о наличии и формах экстрасистолии;
- Магнитно-резонансная томография;
- возможное проведение холтеровского наблюдения – запись деятельности сердца в течение суток с применением миниатюрного ЭКГ-регистратора;
- возможное проведение нагрузочных тестов – предложить пациенту совершить подъем по лестнице, сделать несколько приседаний, покрутить педали на велотренажере или пройтись по беговой дорожке (тредмил-тест);
- введение в сердце специального электрода, чтобы провести искусственные сокращения предсердий и желудочков, а далее небольшими импульсами вызвать стимуляцию сердца при параллельной записи данных на ЭКГ.
Экстракардиальные (не вызванные заболеваниями собственно сердца) причины также не должны исключаться. Для проверки делаются анализы крови и мочи, а также гормонального фона.
Лечение
Может назначаться лишь после всестороннего обследования и точной постановки диагноза. Если он подтверждается, прежде всего, надо пойти на такие меры:
- бросить курение табака и других видов употребления никотина;
- прекратить употребление крепкого алкоголя и отказаться от регулярного употребления слабоалкогольных напитков, в том числе вина, пива;
- полностью или частично отказаться от кофе, крепкого чая, какао;
- организовать прием пищи по специальной диете, обогащенной минералами, полезными для сердца;
- обеспечить полноценный сон и достаточный отдых по необходимости;
- исключить в максимальной мере стрессовые ситуации на работе и в быту;
- освоение дыхательной гимнастики, ведь часто из-за стрессов и волнений дыхание часто становится очень поверхностным, действует только верхняя часть легких.
Опыт врачей и пациентов говорит о том, что глубокое грудное дыхание обычно снижает вероятность проявлений экстрасистолии, хотя это не доказано напрямую клиническими испытаниями.
Изменить неправильный образ жизни – недостаточно. Кардиолог может назначить прием таких медикаментов:
- седативных препаратов;
- бета-адреноблокаторов (Обзидан, Анаприлин);
- Фенобарбитала, Эрготоксина или экстракта белладонны при недостаточной частоте сердечных сокращений.
- лекарств от аритмии (Флекаинид, Соталол, Амиодарон).
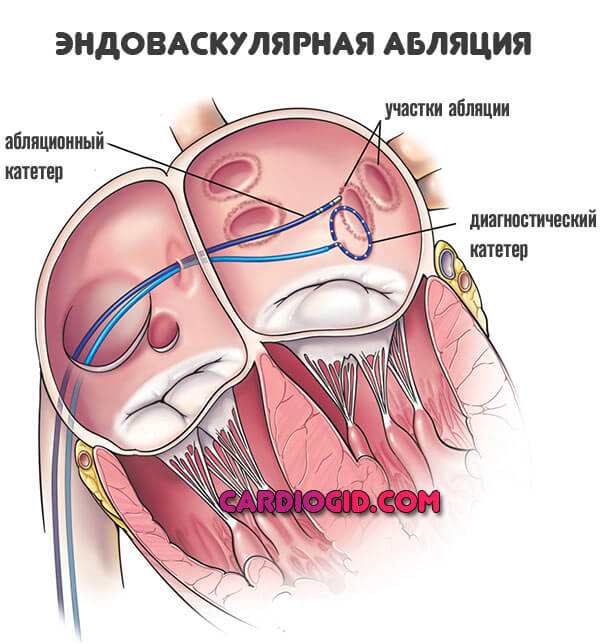
При локализации источника ложных импульсов проводится катетерная абляция (деструкция) – хирургическое лечение нарушений ритма сердца.
Видео о экстрасистолии
Далее предлагаем просмотреть отрывок передачи «Жить здорово!» на тему экстрасистолии, ее диагностики и лечения:
Если ваш родственник страдает от данного недуга, то вам не помешает знать о первой помощи, которую следует оказывать при экстрасистолии. Всю необходимую информацию по данной теме ищите тут.
Каждый должен уметь распознать признаки, указывающие на заболевание предсердной экстрасистолией, ведь чем раньше установить недуг, тем можно эффективнее провести его лечение. При этом обязательна консультация у кардиолога, который точно подтвердит диагноз, а также разработает индивидуальные меры поддержания стабильного состояния.
Источник
Частота сердечных сокращений — один из основных показателей человеческого здоровья и качества работы сердечнососудистой системы. Оценка данного уровня проводится наравне с артериальным давлением.
Изменение характера функциональной активности указывает на патологические отклонения в кардиальных структурах или иных отделах организма. Вариантов развития проблем с сердцем множество.
Предсердная экстрасистолия — это частный случай аритмии, который характеризуется как возникновение лишних, единичных, парных или множественных ударов сердца, которые нарушают адекватный ритм работы органа.
Патология имеет благоприятное, доброкачественное течение в большинстве вариантов. Исключительно редко возможны болезнетворные факторы развития проблемы.
Отграничить одно состояние от другого, что называется на глаз невозможно. Требуется как минимум объективная оценка, плюс электрокардиография.
Диагностика проводится под контролем врача-специалиста в рамках скрининговой программы или по жалобам пациента.
В отсутствии помощи возможна трансформация предсердной экстрасистолии в иные, более опасные формы, например желудочковую.
Механизм развития заболевания
Для того, чтобы однозначно понять, каким образом появляется указанный процесс, следует обратиться к анатомической справке.
Сердце и кардиальные структуры единственные способны к спонтанному возникновению возбуждения. То есть для адекватной работы им не требуется ни гормональных, ни электрических стимулов извне.
С задачей генерации сигнала справляется особая анатомическая структура, скопление клеток-кардиомиоцитов, названная синусовым узлом. Это основной, естественный водитель ритма.
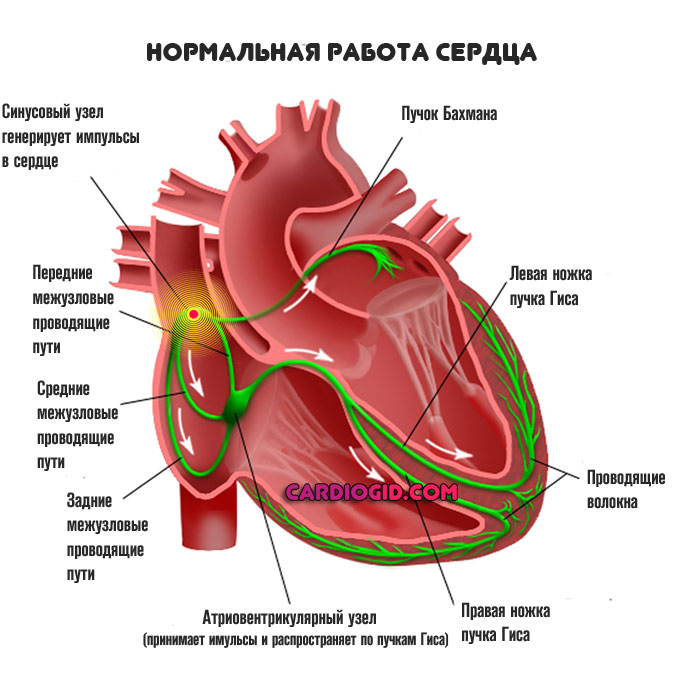
В рамках рассматриваемого патологического процесса он, как и должно, создает электроимпульсы, но появляется и второй участок атипичной активности. Это предсердие, одно или сразу оба (последний случай более тяжелый и несет большую опасность здоровью и жизни несмотря на общую доброкачественность течения). Возникает замкнутый круг.
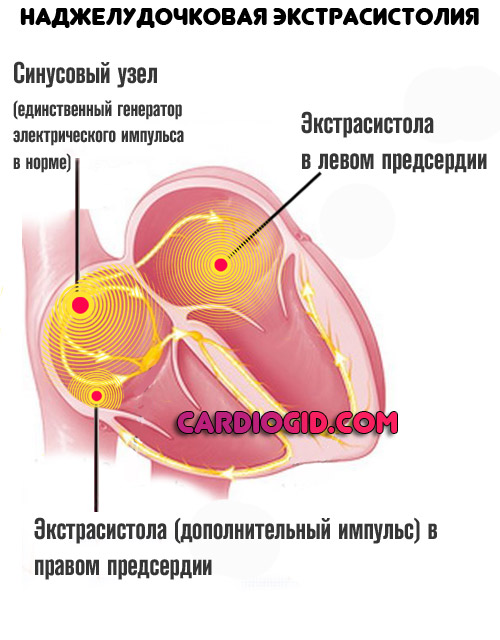
Чтобы устранить очаг возбуждения требуется снизить нагрузку на него хотя бы на время.
В нормальных, повседневных условиях сделать этого невозможно. Необходима помощь извне. Как правило, медикаменты тут бессильны, требуется хирургическое или малоинвазивное вмешательство.
Классификация
Распределение патологических процессов по видам возможно разными способами. Клинически наиболее значимы подобные основания.
В зависимости от происхождения атипичных сокращений выделяют:
- Сердечную разновидность. Формируется как итог проблем с кардиальными структурами. С точки зрения курации представляет большие сложности.
- Эндокринные, неврологические, иные типы. Более многочисленны, встречаются чаще в разы, но в плане излечения благоприятны.
Исходя из частоты сигналов, называют:
- Одиночную. В данном случае, как и следует из названия, на фоне нормальной работы сердечнососудистой системы, возникают немногочисленные сокращение вне основного ритма. Частота экстрасистол варьируется от 20 до 30 в час или около 700 в сутки. Это вполне нормально, подобное встречается, в том числе у здоровых пациентов без патологий кардиальных структур или иных. Большой опасности ни жизни, ни здоровью нет. Показано динамическое наблюдение. При признаках ухудшений назначают лечение.
- Множественные или частые предсердные экстрасистолы. Много опаснее, поскольку сокращения появляются группами, вероятна остановка сердца. Случится это или нет — вопрос спорный.
Существуют иные классификации, но большой клинической значимости они не имеют, используются для более глубокого понимания патологических изменений.
Например выделяют бигеминию, тригеминию, квадригеминию. Это каждый второй, третий или четвертый патологический импульс. По месту возникновения монотопные и политопные, из одного эктопического очага, либо из разных.
Причины возникновения предсердной экстрасистолии
Подавляющее большинство людей с предсердной экстрасистолией — не пациенты кардиолога, поскольку профильных проблем у них нет. Основную роль играют субъективные, корректируемые своими силами факторы.
Среди них:
- Использование антигипертензивных препаратов. Перечень таковых широк: от гликозидов, ингибиторов АПФ до блокаторов кальциевых каналов и иных. При неграмотном применении, избыточном количестве лекарственных средств вероятны разного рода аритмии. В том числе и потенциально летального плана. Речь может идти и о ятрогенной причине, когда виноват недостаточно компетентный специалист.
- Злоупотребление кофеином. Чай и иные напитки оказывают тонизирующее действие на весь организм, в частности на сердце и сосуды. Развивается тахикардия, обычно синусового типа. В более сложных случаях вероятны генерализованные нарушения ритма, вплоть до полной остановки работы органа. Потому пациентам, склонным к кардиальным патологиям кофе и подобного рода напитки не рекомендуются.
- Недосыпание, длительная усталость. В процессе ночного отдыха мозг и все тело «перезагружаются», происходит нормализация метаболических явлений, организм избавляется от токсичных веществ, опасных для здоровья и жизни. При условии недостатка сна возможны интоксикации. Сердце начинает работать на износ на фоне постоянной выработки кортизола и гормонов стресса в больших количествах. Чем это чревато — сказать трудно. Но ничего хорошего подобное человеку не сулит.
- Злоупотребление алкоголем. Спиртное провоцирует стеноз сосудов, повышение артериального давления и сопротивления, нарушение реологических свойств крови. Вот наиболее частые последствия приема этанола даже в минимальной дозировке. Некоторым спирт противопоказан вовсе, поскольку организм не приспособлен и не может оказать достойного сопротивления, нейтрализовать ядовитое вещество. Максимально допустимая доза алкоголя в сутки составляет 30-50 мл, не более. Желательно вовсе оказаться от пагубной привычки.
- Стрессовая ситуация. Психотравмирующие периоды сопряжены с повышенным синтезом гормонов коры надпочечников и гипофиза. Заканчивается это ростом артериального давления и иными последствиями со стороны кардиальных структур. Избежать стрессов невозможно, но стоит минимизировать неблагоприятные моменты. Показаны техники релаксации. Их освоение не требует больших трудозатрат.
- Табакокурение. Провоцирует те же явление, что и потребление алкоголя, но не сию минуту. Эффект отсроченный, зато куда более стойкий.
Временную предсердную экстрасистолию могут провоцировать и такие проблемы:
- Инфаркт миокарда. Явление наблюдается в течение 2-3 месяцев с момента инцидента. Нормализация проводится медикаментозными методами.
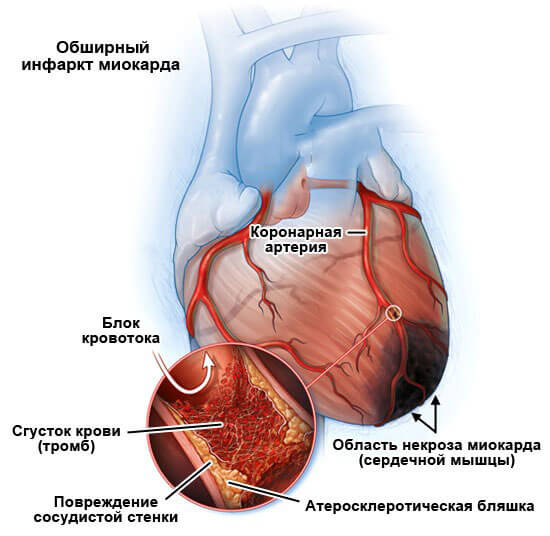
- Артериальная гипертензия любого происхождения, независимо от типа.
- Инфекционно-воспалительные заболевания. Особенно, затрагивающие сердце и его структуры.
- Пороки развития кардиальных образований, как врожденные, так и приобретенные.
- Нарушения обменного плана. Недостаток калия или магния.
Определение первопричины играет большую роль в диагностике. Только так можно назначить этиотропное лечение. В отсутствии данных за органическую патологию говорят об идиопатической разновидности проблемы. Показана терапия для устранения признаков.
Симптомы
Проявления даже на поздних стадиях, когда задействовано несколько структур, минимальны или полностью отсутствуют. Можно обнаружить проблему только по итогам объективных исследований: ЭКГ, эхокардиографии, подсчете частоты сердечных сокращений.
Однако можно говорить о следующих признаках:
- Ощущение биения в груди. В нормальном состоянии человек не ощущает работы кардиальных структур. Этого быть не должно.
- Тахикардия или обратный процесс. Ускорение сердечной деятельности до 100 ударов в минуту и более, либо 60 и ниже того.
- Одышка при незначительной физической нагрузке. На фоне интенсивной механической активности может становиться значительнее.
- Перебои в работе мышечного органа. Ощущаются особенно сильно, когда происходят экстрасистолы. Пациенты описывают их как пропускание ударов, неправильный ритм.
Признаки в любом случае неспецифичны, сказать что-либо конкретное сложно.
Диагностика
Обследование пациентов с проблемами сердечного профиля проводится под контролем кардиолога. По мере необходимости, если есть подозрения на внекардиальное происхождение проблемы, привлекаются сторонние врачи. Какие именно — зависит от характера болезни.
Примерный перечень мероприятий:
- Опрос пациента на предмет жалоб. Задача самого больного — предоставить максимум информации, чтобы доктору было с чем работать. Что важно — определит он сам, это не имеет большого значения для человека.
- Сбор анамнеза. Вредные привычки или их отсутствие, образ жизни, семейная история патологий. Все это важные моменты, которые подлежат письменной фиксации для дальнейшего анализа.
- Измерение цифр артериального давления. Проводится в первую же очередь для исключения гипертензии, которая может стать причиной процесса.
- Выслушивание сердечного звука. Обычно он нормален, отличается глухотой. Нарушения ритма фиксируются уже на этом этапе.
- Вычисление ЧСС. Посредством автоматического тонометра или старым «дедовским» способом: стетоскоп и часы. Второй метод менее точен и информативен.
- Суточное мониторирование с применением холтеровского аппарата. Предпочтительный способ быстрой оценки состояния сердечнососудистой системы в динамике, на фоне нормальных условий жизнедеятельности пациента.
- Электрокардиография. Главный инструмент в руках кардиолога. Позволяет поймать даже единичные экстрасистолы, которые никак себя не проявляют субъективным образом. Расшифровка результатов представляет определенные трудности, нужен приличный опыт работы в сфере кардиологии. Мало грамотные специалисты часто делают ошибки, ставят неверный диагноз. Отсюда неадекватная терапия и, как минимум, полное отсутствие эффекта.
- Эхокардиография. Ультразвуковая методика оценка состояния кардиальных структур. Направлена на визуализацию сердца. Дает довольно скудное количество информации. Незаменима в диагностике пороков развития органа.
- Нагрузочные тесты. Для определения реакции системы на физическую активность. Проводится с большой осторожностью, вероятны осложнения вплоть до летального исхода. Врачи должны быть готовы оказать первую помощь.
- Ангиография и допплерографическое сканирование сосудов.
- МРТ, КТ по мере необходимости.
Все указанные исследования проводятся в комплексе. На усмотрение кардиолога и прочих врачей перечень может быть расширен или сужен.
Признаки на кардиографии
Среди характерных черт:
- Раннее появление зубца P. Его незначительная деформация.
- Нормальная частота сердечных сокращений.
- Компенсаторная пауза неполная.
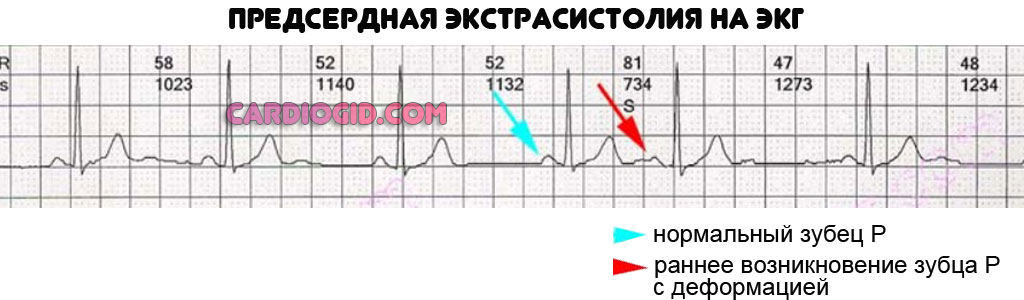
Предсердная экстрасистолия на ЭКГ обнаруживается с трудом, особенно на ранних этапах. Полная оценка возможна только специалистом.
Лечение
Терапевтическая тактика определяется кардиологом в тандеме с иными врачами. Примерная стратегия воздействия включает в себя применение медикаментов, хирургическое вмешательство и изменение образа жизни.
Лекарства. Требуются в малом количестве случаев, поскольку патологический процесс почти не имеет органического происхождения, а если таковой присутствует, от таблеток будет мало толка.
Список препаратов:
- Сердечные гликозиды. Настойка ландыша, Дигоксин и их аналоги, важно не сочетать эти медикаменты между собой.
- Блокаторы кальциевых каналов. Лучше применять Дилтиазем в средней дозировке.
- Минеральные комплексы. В том числе Аспаркам и некоторые другие. Используются на усмотрение лечащего специалиста, избыток веществ также не несет полезной нагрузки.
Оперативное вмешательство и малоинвазивная тактика требуется в малом числе клинических случаев.
Среди методик:
- Электрокардиоверсия. Восстановление функциональной активности органа с помощью тока. Прибегают в крайнем случае, если параллельно течет тахикардия.
- Устранение патологического очага с помощью классической резекции предсердий или эндоскопической операции.
Несколько реже прибегают к эндоваскулярной радиочастотной абляции. Это инновационный способ лечения, но подходит он не всегда.

Изменение образа жизни предполагает следование нескольким советам.
Среди них:
- Отказ от вредных привычек. Курение, алкоголизм и наркомания — прямой путь к патологиям не только сердечнососудистой системы. В перспективе нескольких лет, а то и быстрее возможны осложнения летального плана.
- Нормализация сна. Не менее 8 часов в сутки. При этом хотя бы треть времени должна приходиться на момент до 23.00.
- Питьевой режим. 2 литра воды в сутки. Обезвоживания быть не должно. Через силу потреблять жидкость также не стоит.
- Физическая активность. 1-3 ч. прогулок или ЛФК. Главное, чтобы не было гиподинамии.
- Правильное питание. Можно все, но в меру, чтобы рацион не оказался однобоким. Категорических противопоказаний в данном случае нет.
Прогноз и возможные осложнения
Среди вероятных неблагоприятных последствий для здоровья и жизни:
- Остановка сердца. Исход длительных не леченых групповых экстрасистол. Хотя риски малы, они все же присутствуют.
- Инфаркт миокарда. В результате недостаточного питания мышечных структур органа. Заканчивается кардиосклерозом и пожизненной инвалидностью. Требуется срочная медицинская помощь.
- Кардиогенный шок. Как итог резкого стремительного падения уровня артериального давления. Опасное явление. Летальность близится к 100%. К счастью крайне маловероятная в такой ситуации.
- Снижение качества жизни на фоне симптоматики.
Интересно:
Блокированные предсердные экстрасистолы, которые имеют место наиболее часто, вообще никак не проявляются. Даже на ЭКГ их сложно отличить от нормальных сокращений. В такой ситуации стоит проходить регулярный скрининг.
Прогнозы, в целом, оптимистичны. В наиболее сложных случаях риск столкнуться с инвалидизирующим или тяжелым осложнением составляет не выше 12-15% без лечения.
Групповые сокращения несколько опаснее. Перспективы проблемы — 3-4 года.
При проведении комплексной терапии все намного лучше.
Лечение предсердных экстрасистол нужно далеко не всегда. Многие и вовсе не замечают проблемы, хотя она и присутствует. Единственное, что может сделать сам пациент — каждые полгода-год проходить профилактическое обследование.
Источник
