Синусовая аритмия это показание к кесаревом сечении

Аритмия является распространенным заболеванием при беременности, лечение которого зависит от природы возникновения и течения недуга. Симптоматические проявления характеризуются головной болью, головокружениями и возможными потерями сознания. Женщина в положении и с аритмией должна перебывать под постоянным контролем доктора, с возможным назначением стационарного лечения. Роды проводятся естественным путем под наблюдением анестезиолога, гинеколога и терапевта. В редких случаях назначается кесарево сечения. Послеродовой период — важный этап, который проходит под контролем кардиолога.
Причины и симптомы аритмии у беременных
Беременность — важный период в жизни женщины. В это время происходит значительные изменения в ощущениях и здоровье, которые влияют и на самочувствие женщины, и на плод. Аритмия сердца сопровождается нарушением работы сердечной мышцы и возникновением далеких от нормы показателей частоты его сокращения. Во время вынашивания ребенка усиливается давление на сердечно-сосудистую систему, что обострят имеющиеся болезни сердца, особенно хронические. Зависимо от того, какой вид аритмии настигает женщину, симптоматика будет отличаться, что описывает таблица ниже.
| Вид аритмии | Краткое описание | Симптомы |
|---|---|---|
| Экстрасистолия | Возникает за счет повышения электрической активности клеток, что формирует стихийные экстрасистолы | Головокружение, ощутимы сильные удары после тишины |
| Мерцательная | Неправильный ритм и частота сокращений предсердия | Наступает приступами, ощущения «выпрыгивания» сердца, полуобморочное состояние, тремор, одышка, сильное чувство тревоги |
| Желудочковая тахикардия | Редкая форма с возможным летальным исходом | Обморок, сильная боль в сердце, головная боль |
| При блокадах | Причина появления — воспалительные процессы с прерыванием нервной регуляции импульса от синусового узла | Ощущение головокружения, потеря сознания |
Причинами аритмии во время беременности выступают:
- снижение функциональности нервно-мышечного аппарата сердечной мышцы;
- изменение в электролитном составе крови;
- нарушение гормонального фона;
- проблемы с эндокринной и нервной системами;
- болезни сердечно-сосудистой системы;
- нездоровый образ жизни;
- генеалогический фактор;
- недуги дыхательных путей;
- недуги желудочно-кишечного тракта;
- сбои в метаболизме.
Аритмия встречается фактически у каждой 2-й беременной и требует наблюдения доктора.
Вернуться к оглавлению
Можно ли рожать при разных видах патологии?
 Для женщин с заболеваниями сердца роды могут представлять угрозу для жизни.
Для женщин с заболеваниями сердца роды могут представлять угрозу для жизни.
После обнаружения болезни аритмия, доктора назначают женщине в положении режим стационара с постоянным наблюдением. Рожать в таких ситуациях можно при условии лечения патологии. Применяют консервативные методики. Дозировку препарата прописывают минимальную, что бы синтетические элементы не повлияли на развитие плода. Пациентка должна проходить систематическое наблюдение у гинеколога и кардиолога. При родах присутствует анестезиолог. В данной ситуации самым важным является правильность самих родов. В тяжелых случаях используют барокамеры.
Вернуться к оглавлению
Показания к кесареву сечению
Кесарево сечение не является панацеей для избежания летального исхода. Его назначают при:
- септическом эндокардите;
- пороке сердечной мышцы с выраженной недостаточности в левом желудочке;
- митральном стенозе;
- дегенеративных изменениях органа;
- акушерской патологии совместно с пороком сердца.
Назначение КС гинекологом происходит задолго до родов. При выраженном низком давлении малого круга кровотока кесарево сечение недопустимо. Не проводят КС, если аритмия была вызвана функциональными факторами. Его проводят в случае необходимости, когда есть угроза для матери и ребенка. До кесарева докторам необходимо знать все особенности заболевания и все препараты, которые принимала беременная для лечения.
Вернуться к оглавлению
Особенности естественных родов при аритмии
Естественные роды проходят под наблюдением терапевта, анестезиолога и акушера-гинеколога, при постоянном измерении частоты сердечных сокращений, артериального давления и объемов мочеиспускания. Задача медиков — укоротить время схваток, чтобы уменьшить нагрузку на сердце. Применяются медикаменты, что вызывают сокращения матки. Роженица находится в положении полусидя, либо лежит на боку. При выходе головки ребенка, маме вводят средства, которые помогут избежать гипотонического кровотечения, внимательно следят за давлением в брюшной полости, в сосуды которой резко поступает кровь после выхода ребенка.
Вернуться к оглавлению
Наблюдение после родов
Послеродовой период очень важный этап при наличии аритмии. Контролируется работа печени, которая также терпит высокую нагрузку при вынашивании и при родах. Роженица продолжает придерживаться правильного питания, при необходимости проводится курс лечения препаратами против аритмии. Кардиолог и терапевт проверяют деятельность сердца. Проводится эхокардиография и диагностика щитовидки. Период наблюдения после родов зависит от состояния мамы и течения заболевания.
Источник
Содержание статьи:
Согласно статистике приблизительно у 50% беременных женщин при диагностике обнаруживается экстрасистолия, нестабильная аритмия и тахикардия. Связано это с процессом серьезных физиологических изменений в организме будущей матери, которые могут выражаться в нарушении сердечного ритма. Перед родами необходимо иметь некоторые представления о своем заболевании, чтобы правильно подготовиться к очень важному моменту. Как происходят роды при аритмии сердца, экстрасистолии и тахикардии, а также есть ли риски при подобных сердечных патологиях? Мы постараемся ответить на эти вопросы подробнее.
Роды при аритмии

Аритмия при современном образе жизни является довольно распространенным явлением. Под этим понятием принято подразумевать любое отклонение от нормального сердечного ритма, т.е. аритмия – это нарушение ритмичности, частоты, сокращения и последовательности возбуждения сердечной мышцы. Возникновение аритмии у здоровой беременной женщины может указывать на сбой в работе нервно-мышечного аппарата, поэтому аритмия при родах требует тщательной диагностики.
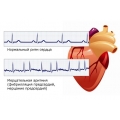
Наиболее сложным нарушением сердечного ритма является мерцательная аритмия. При этом виде можно выделить 2 вида ее протекания:
1. Мерцание. Сокращение хаотичное, достигает до 700 возбуждений и сокращений отдельных групп мышечных волокон предсердий.
2. Трепетание. Предсердия сокращаются до 350 ударов в мин.
Неправильные сокращения с различной частотой обусловлены нарушением проводимости импульсов от предсердий в желудочки. Рожать с аритмией мерцательной предпочтительнее всего путем кесарева сечения. В отдельных случаях возможно естественное родоразрешение с тщательным обезболиванием и обязательным присутствием кардиолога.
Роды при экстрасистолии

Чаще всего у беременных женщин наблюдается именно экстрасистолия. В большинстве случаев возникает на последнем триместре в момент поднятия диафрагмы из-за растущей матки. Экстрасистолия является одним из видов аритмии. Для понимания этого термина, характерной чертой для подобного нарушения является сокращение сердца или отдельного его участка в неположенное время. В такой момент беременная женщина может ощущать, что сердце как будто «замерло» или «перевернулось». Лечение антиаритмическими препаратами подбирается индивидуально, чаще всего только при риске развития желудочковой аритмии.
Экстрасистолия при родах физиологична. Она провоцируется болью, схватками и потугами, а также чувством страха и рефлекторным воздействием притока крови от сокращающейся матки. В таком случае нет никаких показаний к извлечению плода хирургическим путем. Роды при желудочковой экстрасистолии, не осложненной органическими патологиями сердца, можно проводить естественным путем. При дегенеративных изменениях в сердечной мышце ставится вопрос о проведении КС.
Роды при тахикардии
Тахикардия относится к группе аритмии. Выделяется два вида этого нарушения:
1. Синусовая. Пульс достигает до 160 ударов в мин., но при этом сохраняется правильный ритм. Этот вид наиболее часто встречается при беременности, поэтому роды с синусовой тахикардией могут происходить естественным путем.

2. Пароксизмальная. Пульс достигает до 220 ударов в мин. с сохранением нормального ритма. Но характеризуется внезапным началом и исчезновением с приходом ЧСС в норму.
При вопросе, чем опасна тахикардия при родах, можно ответить, что в принципе ничем, если она вызвана протеканием беременности и носит временный характер. В любом случае необходимо обязательно посетить врача, чтобы исключить наличие сердечных патологий, которые могут повлиять на беременность и протекание родов.

Как происходят роды при нарушении сердечного ритма
Как видно, нарушения сердечного ритма могут иметь функциональную и органическую природу происхождения. В первом случае роды с тахикардией, аритмией и экстрасистолией чаще всего заканчиваются благополучно, а после родоразрешения эти патологии вовсе исчезают. Другое дело, когда нарушение сердечного ритма были вызваны органическими заболеваниями сердца. В таком случае показанием к КС могут быть такие заболевания:
• септический эндокардит;
• митральный стеноз;
• пороки сердечной мышцы с преобладающей левожелудочковой недостаточностью и т. д.
Противопоказанием к проведению КС являются пороки сердца с характерной гипертензией малого круга кровообращения. Кесарево сечение при тахикардии, аритмии и экстрасистолии, появившихся в результате функциональных изменений, как правило, не проводится. Показанием к хирургическому извлечению плода является угрожающее состояние для жизни матери и плода.
Как бы то ни было, любые отклонения в работе сердца требует пристального внимания и особенной тактики ведения родов.
Схватки
В момент схваток женщина находится под пристальным контролем врачей, а также с обязательным мониторингом состояния матери и плода. Ей измеряется ЧСС (особенно если проходят роды с пароксизмальной тахикардией), ЧДД, контролируется АД. Следят за количеством выделяемой мочи, где при ее уменьшении можно сделать вывод о застойных явлениях. В таком случае женщине ставится мочевой катетер. Естественные роды при аритмии проходят с обязательным подкардиомониторным наблюдением.
Основной целью медперсонала в этот период является укорачивание времени схваток, чтобы снизить нагрузку на сердечно-сосудистую систему. Допустимо использование лекарственных препаратов, вызывающих сокращения матки. Но здесь есть некоторые ограничения в виде однократного применения окситоцина и невозможности использования апрофена и атропина.
Роды при сердечных патологиях
При сердечных патологиях процесс родоразрешения лучше проводить в полусидячем положении, лежа или на боку. Связано это с тем, что уменьшается приток венозной крови с сердечной мышце и производится меньшее сдавливание нижней полой вены маткой. Момент изгнания плода и послеродовой период является наиболее опасным, если приходится рожать с тахикардией, аритмией или экстрасистолией. Во время потуг нагрузка на сердце увеличивается, АД повышается и резко снижается при паузе. Когда ребенок рождается, в брюшной полости резко снижается давление, а кровеносные сосуды наполняются кровью. Это все чревато развитием гипотонии и гиповолемии. В качестве профилактических мер возникновения гипотонического кровотечения, женщине вводят лекарственные препараты в момент прорезывания головки.
Послеродовой период
Для исключения возникновения рефлекторных нарушений сердечного ритма необходимо особенно внимательно вести послеродовой период. Недопустимо выжимание последа без обезболивания. По причине того, что при сердечно-сосудистых патологиях страдает печень, которая вырабатывает вещества для свертываемости крови, существует высокий риск развития послеродового кровотечения. При кровопотерях необходимо обязательное восполнение ОЦК.
Вот как проходят роды с тахикардией, аритмией и экстрасистолией. Во избежание осложнений во время родоразрешения, женщина во время беременности наблюдается у кардиолога.
Дата: 23.10.2016
Источник
Аритмия при родах
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Аритмия является распространенным заболеванием при беременности, лечение которого зависит от природы возникновения и течения недуга. Симптоматические проявления характеризуются головной болью, головокружениями и возможными потерями сознания. Женщина в положении и с аритмией должна перебывать под постоянным контролем доктора, с возможным назначением стационарного лечения. Роды проводятся естественным путем под наблюдением анестезиолога, гинеколога и терапевта. В редких случаях назначается кесарево сечения. Послеродовой период — важный этап, который проходит под контролем кардиолога.
Причины и симптомы аритмии у беременных
Беременность — важный период в жизни женщины. В это время происходит значительные изменения в ощущениях и здоровье, которые влияют и на самочувствие женщины, и на плод. Аритмия сердца сопровождается нарушением работы сердечной мышцы и возникновением далеких от нормы показателей частоты его сокращения. Во время вынашивания ребенка усиливается давление на сердечно-сосудистую систему, что обострят имеющиеся болезни сердца, особенно хронические. Зависимо от того, какой вид аритмии настигает женщину, симптоматика будет отличаться, что описывает таблица ниже.
| Экстрасистолия | Возникает за счет повышения электрической активности клеток, что формирует стихийные экстрасистолы | Головокружение, ощутимы сильные удары после тишины |
| Мерцательная | Неправильный ритм и частота сокращений предсердия | Наступает приступами, ощущения «выпрыгивания» сердца, полуобморочное состояние, тремор, одышка, сильное чувство тревоги |
| Желудочковая тахикардия | Редкая форма с возможным летальным исходом | Обморок, сильная боль в сердце, головная боль |
| При блокадах | Причина появления — воспалительные процессы с прерыванием нервной регуляции импульса от синусового узла | Ощущение головокружения, потеря сознания |
Причинами аритмии во время беременности выступают:
- снижение функциональности нервно-мышечного аппарата сердечной мышцы;
- изменение в электролитном составе крови;
- нарушение гормонального фона;
- проблемы с эндокринной и нервной системами;
- болезни сердечно-сосудистой системы;
- нездоровый образ жизни;
- генеалогический фактор;
- недуги дыхательных путей;
- недуги желудочно-кишечного тракта;
- сбои в метаболизме.
Аритмия встречается фактически у каждой 2-й беременной и требует наблюдения доктора.
на
Вернуться к оглавлению
Можно ли рожать при разных видах патологии?
 Для женщин с заболеваниями сердца роды могут представлять угрозу для жизни.
Для женщин с заболеваниями сердца роды могут представлять угрозу для жизни.
После обнаружения болезни аритмия, доктора назначают женщине в положении режим стационара с постоянным наблюдением. Рожать в таких ситуациях можно при условии лечения патологии. Применяют консервативные методики. Дозировку препарата прописывают минимальную, что бы синтетические элементы не повлияли на развитие плода. Пациентка должна проходить систематическое наблюдение у гинеколога и кардиолога. При родах присутствует анестезиолог. В данной ситуации самым важным является правильность самих родов. В тяжелых случаях используют барокамеры.
Вернуться к оглавлению
Показания к кесареву сечению
Кесарево сечение не является панацеей для избежания летального исхода. Его назначают при:
- септическом эндокардите;
- пороке сердечной мышцы с выраженной недостаточности в левом желудочке;
- митральном стенозе;
- дегенеративных изменениях органа;
- акушерской патологии совместно с пороком сердца.
Назначение КС гинекологом происходит задолго до родов. При выраженном низком давлении малого круга кровотока кесарево сечение недопустимо. Не проводят КС, если аритмия была вызвана функциональными факторами. Его проводят в случае необходимости, когда есть угроза для матери и ребенка. До кесарева докторам необходимо знать все особенности заболевания и все препараты, которые принимала беременная для лечения.
Вернуться к оглавлению
Особенности естественных родов при аритмии
Естественные роды проходят под наблюдением терапевта, анестезиолога и акушера-гинеколога, при постоянном измерении частоты сердечных сокращений, артериального давления и объемов мочеиспускания. Задача медиков — укоротить время схваток, чтобы уменьшить нагрузку на сердце. Применяются медикаменты, что вызывают сокращения матки. Роженица находится в положении полусидя, либо лежит на боку. При выходе головки ребенка, маме вводят средства, которые помогут избежать гипотонического кровотечения, внимательно следят за давлением в брюшной полости, в сосуды которой резко поступает кровь после выхода ребенка.
Вернуться к оглавлению
Наблюдение после родов
Послеродовой период очень важный этап при наличии аритмии. Контролируется работа печени, которая также терпит высокую нагрузку при вынашивании и при родах. Роженица продолжает придерживаться правильного питания, при необходимости проводится курс лечения препаратами против аритмии. Кардиолог и терапевт проверяют деятельность сердца. Проводится эхокардиография и диагностика щитовидки. Период наблюдения после родов зависит от состояния мамы и течения заболевания.
Источник
Причины и симптомы аритмии у беременных
Беременность — важный период в жизни женщины. В это время происходит значительные изменения в ощущениях и здоровье, которые влияют и на самочувствие женщины, и на плод. Аритмия сердца сопровождается нарушением работы сердечной мышцы и возникновением далеких от нормы показателей частоты его сокращения.
| Вид аритмии | Краткое описание | Симптомы |
|---|---|---|
| Экстрасистолия | Возникает за счет повышения электрической активности клеток, что формирует стихийные экстрасистолы | Головокружение, ощутимы сильные удары после тишины |
| Мерцательная | Неправильный ритм и частота сокращений предсердия | Наступает приступами, ощущения «выпрыгивания» сердца, полуобморочное состояние, тремор, одышка, сильное чувство тревоги |
| Желудочковая тахикардия | Редкая форма с возможным летальным исходом | Обморок, сильная боль в сердце, головная боль |
| При блокадах | Причина появления — воспалительные процессы с прерыванием нервной регуляции импульса от синусового узла | Ощущение головокружения, потеря сознания |
Причинами аритмии во время беременности выступают:
- снижение функциональности нервно-мышечного аппарата сердечной мышцы;
- изменение в электролитном составе крови;
- нарушение гормонального фона;
- проблемы с эндокринной и нервной системами;
- болезни сердечно-сосудистой системы;
- нездоровый образ жизни;
- генеалогический фактор;
- недуги дыхательных путей;
- недуги желудочно-кишечного тракта;
- сбои в метаболизме.
Можно ли рожать при разных видах патологии?
Для женщин с заболеваниями сердца роды могут представлять угрозу для жизни.
После обнаружения болезни аритмия, доктора назначают женщине в положении режим стационара с постоянным наблюдением. Рожать в таких ситуациях можно при условии лечения патологии. Применяют консервативные методики. Дозировку препарата прописывают минимальную, что бы синтетические элементы не повлияли на развитие плода.
Кесарево сечение по желанию женщины. Можно ли?
Кесарево сечение хоть и является не самой тяжелой полостной операцией, но и как любое хирургическое вмешательство производиться только при наличии показаний, но никак не по желанию женщины.
И все же, сегодня все чаще у будущих мамочек возникает вопрос: а можно ли сделать кесарево сечение по желанию. Однозначного ответа на данный вопрос не существует. Врачи стараются уберечь организм матери от нагрузок и потенциальных рисков, связанных с проведением полостной операции.
— Отсутствие повреждений, возникающих при естественных родах,
— «Ребеночек появится на свет быстро и безболезненно»,
— Здоровью ребенка и мамы ничего не угрожает,
— И даже(!) можно выбрать дату рождения малыша.
https://www.youtube.com/watch?v=Xr40VeRRpyQ
Но они просто не понимают, что у кесарева, впрочем, как и у любой другой операции, есть не только достоинства, но и недостатки, поэтому решение о проведение полостной операции должно приниматься лечащим врачом и только после проведения целого ряда обследований и обязательно – в плановом порядке.
Поэтому перед операцией с роженицей обсуждается время планируемой операции и обговариваются все возможные осложнения, зафиксированные в письменном виде. В данном документе пациентки также выражают свое согласие на проведение операции. В том случае, если жизни беременной угрожает опасность, например, она находится в бессознательном состоянии, операция кесарево сечение будет проводиться с согласия близких, либо – по медицинским показаниям.
Причины и симптомы аритмии у беременных
- Нарушение плацентации:
- предлежание плаценты – полное или неполное (частичное) с выраженным кровотечением при неподготовленных родовых путях. Преждевременная отслойка нормально расположенной плаценты. Операцию проводят в 38 недель беременности или раньше, если появляются кровяные выделения.
- Изменения стенки матки:
- несостоятельность рубца на матке по данным УЗИ (после КС, миомэктомии, перфорации матки, удаления рудиментарного рога, иссечения угла матки при трубной беременности, пластических операций на матке). Несостоятельным считается рубец на матке, если по данным УЗИ его толщина менее 3 мм, контуры неровные и имеются включения соединительной ткани;
- два и более КС в анамнезе. Может повысить риск разрыва матки по рубцу в родах;
- множественная миома матки с наличием крупных узлов, особенно в области нижнего сегмента, нарушение питания узлов, шеечное расположение узла.
- Препятствие рождающемуся плоду:
- препятствие со стороны родовых путей рождению ребенка (анатомически узкий таз II и более степени сужения, деформация костей таза, опухоли матки, яичников, органов малого таза);
- врожденный вывих тазобедренных суставов, после операций на тазобедренных суставах, анкилоз тазобедренных суставов;
- предполагаемые крупные размеры плода (более 4500 г) при I родах;
- выраженные рубцовые сужения шейки матки и влагалища;
- выраженный симфизит (расхождение лобковых костей) при этом появляются выраженные затруднения и боли при ходьбе;
- наличие в анамнезе пластических операций на шейке матки, влагалище, ушивания мочеполовых и кишечно-половых свищей, разрыва промежности III степени.
- Неправильное положение и предлежание плода:
- тазовое предлежание, сочетающееся с массой плода более 3600 — 3800 гр. (в зависимости от размеров таза пациентки) и менее 2000 гр., разгибание головки III степени по данным УЗИ, смешанное ягодичное (ягодично-ножное) предлежание у первородящих;
- при многоплодии: тазовое предлежание первого плода при двойне у первородящих, тройня (или большее количество плодов), сросшиеся близнецы;
- монохориальная моноамниотическая двойня;
- устойчивое поперечное положение плода.
- Экстрагенитальные заболевания:
- экстрагенитальный и генитальный рак (яичников, шейки матки);
- миопия высокой степени (близорукость), сочетающаяся с изменениями на глазном дне (угроза отслойки сетчатки) (необходимо заключение офтальмолога);
- острый генитальный герпес (высыпания в области наружных половых органов) за 2 и менее недели до родоразрешения;
- экстрагенитальные заболевания (сердечно-сосудистой системы, заболевания легких, нервной системы и др.), ухудшение состояния беременной;
- пересадка почки в анамнезе, искусственный клапан сердца.
- Состояния плода:
- хроническая гипоксия и задержка роста плода III степени, не поддающаяся терапии;
- гибель или инвалидизация ребенка, связанные с осложнениями при предыдущих родах;
- пороки развития плода (гастрошизис, тератома копчика больших размеров, омфалоцеле и др.).
- Экстракорпоральное оплодотворение: ЭКО, особенно неоднократное, при наличии дополнительных осложнений.
Экстренное кесарево сечение проводится в тех случаях, когда во время беременности возникает какая-либо непредвиденная ситуация (осложнение), угрожающая здоровью матери или ребёнка:
- любой вариант предлежания плаценты, кровотечение;
- преждевременная отслойка нормально расположенной плаценты;
- симптомы угрожающего, начавшегося, свершившегося разрыва матки по рубцу;
- острая гипоксия плода;
- тяжелые формы гестоза, не поддающиеся терапии, эклампсия;
Показания к ПЛАНОВОМУ кесареву сечению во время беременности
Кесарево сечение не является панацеей для избежания летального исхода. Его назначают при:
- септическом эндокардите;
- пороке сердечной мышцы с выраженной недостаточности в левом желудочке;
- митральном стенозе;
- дегенеративных изменениях органа;
- акушерской патологии совместно с пороком сердца.
Назначение КС гинекологом происходит задолго до родов. При выраженном низком давлении малого круга кровотока кесарево сечение недопустимо. Не проводят КС, если аритмия была вызвана функциональными факторами. Его проводят в случае необходимости, когда есть угроза для матери и ребенка. До кесарева докторам необходимо знать все особенности заболевания и все препараты, которые принимала беременная для лечения.
К относительным показаниям относят ситуации, когда не исключена возможность родоразрешения естественным путем, однако опасность осложнений для матери и (или) ребенка превышает риск осложнений абдоминального родоразрешения (операцией кесарева сечения).
1. Клинически узкий таз – ситуация, возникающая в процессе родов и характеризующаяся несоответствием головки плода размерам таза матери. В то же время анатомически узкий таз при I, II степенях сужения таза может быть нормальным для прохождения небольшого плода и хорошей родовой деятельности. Как правило, клинически узкий таз диагностируется в родах, однако уже в конце беременности можно прогнозировать вероятность возникновения функционального несоответствия головки плода и таза матери прежде всего в случае анатомически узкого таза и предполагаемых крупных размеров плода.
Предположить возможное клиническое несоответствие можно на основании измерений таза женщины и высчитывания предполагаемой массы плода по формулам. Очень помогает определить массу плода, характер предлежания и вставления метод ультразвукового сканирования с доплерометрическим исследованием. Обычно при тщательном измерении таза затруднений в диагностике клинически узкого таза не бывает. Исключение составляет поперечносуженный таз, так как в этом случае измерение наружных размеров таза не дает достоверной информации.
Осложнения, которые могут возникнуть для матери и плода при клиническом узком тазе, достаточно серьезны и многочисленны. К ним относятся: несвоевременное излитие околоплодных вод, длительное стояние головки в одной плоскости приводит к образованию в дальнейшем мочеполовых и кишечно-половых свищей, разрыву матки, слабости родовой деятельности, гипоксии и черепно-мозговой травме плода, вплоть до его гибели. Поэтому при выставлении несовместимости размеров таза женщины и размеров плода целесообразнее прибегнуть к операции кесарева сечения.
2. Длительнотекущий гестоз второй половины беременности, отсутствие эффекта от лечения или тяжелое атипичное течение данного вида заболевания.
Как уже было выше описана абсолютными показаниями к родоразрешению путем операции кесарево сечения будут служить тяжелые формы гестоза – эклампсия, преэклампсия. Однако следует отметить, что длительно текущий неподдающийся лечению гестоз второй половины беременности не является благоприятным состоянием для нормальной жизнедеятельности организма матери и соответственно плода.
3. Заболевания органов и систем, не связанные с репродуктивной системой, при которых родоразрешение через естественные родовые пути представляет повышенную опасность для здоровья женщины (миопия с дистрофическими изменениями глазного дна, эпилепсия, посттравматические нарушения работы мозга и др.).
в 8—10 недель беременности – для уточнения диагноза и решения вопроса о возможности сохранения данной беременности;
в 28–30 недель – в период наибольшей гемодинамической нагрузки на сердце (сердце перекачивает кровь через весь организм матери и плода) – для проведения поддерживающего (помогающего справиться сердцу с возросшей нагрузкой) лечения; и за три недели до предполагаемого срока родов – для выработки тактики родоразрешения и подготовки к нему.
Однако, показанием для госпитализации при любом сроке беременности будут являться появление признаков сердечной недостаточности (отеки, одышка, особенно лежа и др.) или обострение ревматизма.
Кесарево сечение показано женщинам с недостаточность кровообращения IIБ—III стадии, сохранившейся после лечения к моменту родов, независимо от заболевания вызвавшего декомпенсацию, при септическом эндокардите (воспаление внутренней оболочки сердца – эндокарда, инфекционной природы) со II–III степенью активности ревматического процесса, с резко выраженным стенозом левого предсердно-желудочкового отверстия, с коарктацией (растяжение, истончение и вследствие этого выпячивание стенки) аорты при наличии высокой артериальной гипертензии (стойкое с подъемом до высоких цифр повышение артериального давления) или признаков начинающегося расслоения аорты, при острой сердечной недостаточности, наблюдавшейся во время беременности или развившейся в родах.
Противопоказания к кесареву сечению при патологии сердечно-сосудистой системы тоже существуют, к ним относятся: пороки сердца, сопровождающиеся легочной гипертензией III степени (это повышение давления в сосудах малого круга кровообращения), кардиомегалией (выраженное увеличение размеров сердца, за счет длительно и тяжело протекающей сердечной недостаточности), мерцательной аритмией (проявляется выраженным учащением сердечных сокращений), пороки трехстворчатого клапана.
В последние годы возросла частота встречаемости женщин с перенесенными операциями на сердце. Тактику родоразрешения индивидуально для каждой больной с заболеванием сердечно-сосудистой системы акушер-гинеколог разрабатывает совместно с кардиологами и терапевтами.
При гипертонической болезни роды чаще всего проводят через естественные родовые пути. Показанием для кесарева сечения при данном заболевании будет являться нарушение мозгового кровообращения и угроза отслойки сетчатки.
Рассматривая заболевания эндокринной системы (заболевания желез внутренней секреции, которые секретируют гормоны и другие вещества во внутреннюю среду организма). Первое место среди эндокринных заболеваний, вынуждающих прибегать к родоразрешению абдоминальным путем занимает, сахарный диабет. Самостоятельным показанием к экстренному кесареву сечению при сахарном диабете является нарастание явлений декомпенсации процессов обмена веществ и выраженное ухудшение со стороны органов и систем беременной женщины.
Также чреватая прогрессированием во время беременности патология – миопия высокой степени (свыше 6 диоптрий). Особенно часто прогрессирование миопии высокой степени отмечается при наличии гестоза второй половины беременности, гипертонической болезни. Именно поэтому единственным оптимальным способом родоразрешения таких женщин будет операция кесарева сечения, в связи с тем, что во второй период родов у них происходит отслойка сетчатки. При уже возникшей отслойке сетчатки таким женщинам требуется проведение экстренного кесарева сечения.
Как правило, наличие неосложненных заболеваний почек не является показанием для абдоминального родоразрешения (путем операции кесарева сечения). Однако заболевания почек настолько часто осложняются акушерской патологией (поздними гестозами, преждевременной отслойкой нормально расположенной плаценты, фетоплацентарной недостаточностью (нарушение кровообращения между плацентой и плодом), что вызывают решение родоразрешать таких женщин путем операции кесарева сечения.
4. Аномалии родовой деятельности, в частности стойкая слабость родовой деятельности. Данная патология заключается в снижении активности родового акта. Вообще слабость родовой деятельности можно подразделить на первичную и вторичную. Первичная слабость родовой деятельности характеризуется снижением активности с самого начала родовой деятельности, тогда как для вторичной будет характерным снижение активности в конце родового акта, непосредственно перед рождением плода.
5. Пороки развития матки и влагалища.
Некоторые виды аномалий развития половой системы затрудняют роды через естественные родовые пути и вызывают необходимость проведения кесарева сечения. К таким врожденным аномалиям относятся: перегородка влагалища, седловидная или двурогая матка, двойная матка и двойное влагалище, двурогая матка с одним замкнутым рудиментарным рогом, однорогая матка.
6. Переношенная беременность.
Беременность считается переношенной, если она продолжается на 14 дней дольше физиологической и заканчивается рождением плода с признаками переношенности и патологическими изменениями в плаценте. К ?
