Процент людей с удаленным аппендицитом
![]()
Острый аппендицит вот уже многие десятилетия остается самой частой патологией в экстренной хирургии. Болезнь эта встречается повсеместно, симптомы известны практически каждому человеку, а сама операция – аппендэктомия – довольна проста. Однако, несмотря на распространенность, новейшие методы диагностики и лечения, статистика кишечного недуга совершенно не меняется: страдают люди одного и того же возраста, пола, частота осложнений и смертность фиксируются на одинаковом уровне. Что же рассказывают статистические данные об одном из основных хирургических заболеваний XX века?
Общие цифры и данные об остром аппендиците
Острый аппендицит – проблема молодых, об этом четко свидетельствуют данные мировой статистики:
- Основной возраст людей с диагнозом «воспаление аппендикса» — 15-35 лет. Наибольшая группа риска – юноши и девушки 15-19 лет.
- 75% всех пациентов с этим диагнозом – люди до 35 лет. Реже всего страдают малыши до 1 года и старики после 70 лет.
- В развитых странах Европы и Америки частота заболеваемости аппендицитом различных форм (от простой до гнойной) – до 7-12% населения.
- На рубеже XX-XXI веков в России проводили 1 операцию по вырезанию аппендикса на 300 человек, в Москве – на 400 человек.
- С возрастом риск заработать воспаление отростка слепой кишки стремительно снижается: после 50 лет недуг диагностируют лишь у 2% населения.
- Молодым женщинам аппендэктомию проводят в 2,8-3 раза чаще, чем мужчинам, однако у женщин обычно диагностируют катаральный аппендицит без осложнений, в отличие от пациентов мужского пола.
- Общее число удалений аппендикса среди всех неотложных хирургических операций – 60-80%.
История заболевания
О гнойных воспалениях в правой повздошной области было известно чуть ли не с незапамятных времен – рубец от разреза на животе в этом месте найден у египетской мумии XI века. Леонардо да Винчи в XV веке впервые описал в своих записях червеобразный отросток слепой кишки, но ученые признали этот орган лишь спустя десятилетия.
В 1839 году в своих работах английские хирурги Брайт и Аддисон подробно изучили клинику острого воспаления аппендикса, а в 1886 году американский профессор Реджинальд Фитц написал статью «Перфоративное воспаление червеобразного отростка», где описал конкретные симптомы, призвал лечить недуг срочной операцией и предложил сам термин – «аппендицит».
В следующем году в США хирург Мортон провел первую успешную аппендэктомию. В России операцию по вырезанию аппендикса сделал А.А. Троянов в 1890 году, но активно оперировать начали лишь в 1909 году, после очередного съезда российских хирургов.
Значение аппендикса и его анатомические особенности
Долгое время в Европе бытовало мнение, что аппендикс – орган исключительно рудиментарный и никакой полезной функции не несет. Однако в начале прошлого века был проведен эксперимент, в ходе которого несколько лет малышам до 5 лет удаляли аппендикс. Позже выяснилось, что эти ребятишки значительно отстают в развитии от своих сверстников.
В 1930-х годах ученые определили, что червеобразный орган выполняет в организме самые разные функции:
- Секреторную;
- Лимфоцитарную (при разрушении лимфатической ткани в других органах берет на себя защитную роль и поддерживает иммунитет);
- Эндокринную;
- Пищеварительную (помогает в переваривании клетчатки);
- Влияет на моторику (обеспечивает регулярный стул);
- Поддерживает нормальный микробный фон и предупреждает процессы гниения в толстой кишке.
Аппендикс – орган небольшого размера, длина его составляет 4-12 см, чаще всего 8-10 см. Диаметр отростка – 0,4-1,2 см. Для сравнения – длина слепой кишки, от которой отходит аппендикс, варьируется от 1 до 13 см, диаметр в поперечнике – 6-8 см, в редких случаях – до 14 см.
Виды расположения отростка
Червеобразный отросток может занимать разное положение по отношению к слепой кишке, располагаться в брюшине, иногда за брюшиной. В последнем случае провести аппендэктомию довольно сложно – орган находится глубоко в ране, иногда срастается с задней брюшной стенкой. Кроме того, подобные анатомические особенности могут привести к диагностическим ошибкам, провоцируют развитие осложнений и формирование аппендикулярных абсцессов.
Медики выделяют 4 основных типа расположения придатка слепой кишки.
- Нисходящее. Отходит книзу от слепой кишки, может спускаться в область малого таза, соприкасаться маткой, маточными трубами и яичниками, прямой кишкой и дном мочевого пузыря. Фиксируется в 40-50% случаев.
- Латеральное. Отросток расположен снаружи от слепой кишки и немного вбок, встречается в 25% хирургических случаев.
- Медиальное. Орган расположен вдоль медиальной кишечной стенки. При таком расположении боль может появиться в любом месте живота. Наблюдается у 17-20 пациентов из 100.
- Восходящее (ретроцекальное). Аппендикс уходит вверх, при достаточной длине может даже находиться под печенью. При тяжелом воспалении орган иногда соединяется с печеночной капсулой (оболочкой). Такое положение диагностируется у 13% больных.
Причины аппендицита
Несмотря на долгую историю, постоянное появление новейших методов диагностики и оборудования, точные причины воспаления аппендикса до сих пор не названы. Ученые выделяют 4 основные теории, которые способны спровоцировать острый аппендицит.
- Инфекционная.
Возбудитель проникает в слизистую органа и вызывает инфекционный процесс, который ведет к дальнейшему воспалению. Чаще всего это бактероиды и анаэробные кокки (до 90% случаев), реже кишечная палочка и энтерококки (6-8%).
- Ангионевротическая.
Причины воспаления – спазмы сосудов, нарушение кровообращения в тканях кишечника и отек стенки отростка.
- Токсико-аллергическая.
Эта теория объясняет недуг аллергической реакцией на белковую пищу в аппендиксе.
- Механическая.
Согласно этой теории, аппендицит развивается из-за закупорки отверстия между органом и слепой кишкой, нарушения оттока содержимого из этого просвета и повреждения слизистой. Причины – каловые камни, инородные тела (от косточек до пуговиц), глисты и даже загибы самого червеобразного придатка.
По статистике у 60% пациентов патология вызвана именно окклюзией (закупоркой) отверстия между кишкой и отростком. У молодых людей она часто происходит из-за разрастания лимфоидных фолликулов, у пожилых – по причине каловых камней и различных спаек, маленьких детей – из-за инородных предметов и кишечных паразитов.
Классификация
Острый аппендицит может развиваться в нескольких формах. Большинство врачей в своей клинической практике используют такую классификацию кишечной патологии:
- Катаральный (простой), первые 6 часов с начала болезни.
Отросток отекает, незначительно увеличивается, могут возникать единичные небольшие гнойные очаги.
- Флегмонозный (гнойный), 6-24 часа.
Орган сильно увеличен в объеме, в брюшной полости – большое скопление гноя. Среди всех деструктивных форм заболевания флегмонозная фиксируется в 90%.
- Гангренозный, 24-72 часа.
На стенках аппендикса возникают очаги некроза (омертвения тканей). Воспаление охватывает всю полость брюшины.
- Перфоративный.
Происходит прорыв стенки аппендикса, содержимое выливается в брюшину, возникает угроза перитонита. Гангрена и перфорация аппендикса фиксируются в 7-10% случаев.
С возрастом вероятность развития деструктивных форм болезни ощутимо возрастает. Так, до 20 лет флегмонозное воспаление диагностируется в 18% случаев, гангрена и разрыв аппендикса – в 8%. После 60 лет – в 9% и 29-33% соответственно.
Болевой синдром как основной признак аппендицита
Резкая боль – это основной и самый первый симптом аппендицита. Возникают неприятные ощущения без видимых причин у абсолютного здорового человека: сначала просто ноет в области живота, затем боли усиливаются. Чаще всего болевые ощущения начинаются в эпигастрии (треугольник с основанием под ребрами, в зоне пупка, и вершиной в зоне ребер), в области пупка или справа в животе.
Острый болевой синдром при аппендиците обычно начинается так:
- В правой повздошной области – в 30-35% случаев;
- В эпигастральной области – в 39-40%;
- Без четкой локализации – в 23-25%;
- Справа в животе без конкретного уточнения и в пояснице – в 3-5% случаев.
85-90% пациентов с кишечной патологией страдают от постоянных болей, в 10-11% случаев болевой синдром то увеличивается, то уменьшается, у некоторых пациентов возникают резкие приступы на фоне постоянных ноющих болей. От интенсивности воспаления сила болевых ощущений не зависит: при гангренозном поражении 20% пациентов испытывают лишь незначительный дискомфорт в зоне живота.
Другие типичные симптомы
Помимо болевых ощущений, у большинства пациентов отмечаются тошнота, рвота, проблемы со стулом, лихорадка и т.д. Какие признаки при остром аппендиците фиксируются чаще всего?
- Температура до 38º встречается у половины всех пациентов с таким диагнозом. Через несколько часов могут начаться легкий озноб, сухость во рту, тахикардия – первые проявления интоксикации.
- Кашлевый синдром (резкая боль в области аппендикса при кашле).
- Тошнота и рвота (от одного-двух раз) наблюдаются почти у всех больных.
- Проблемы с дефекацией и полное отсутствие стула.
- Напряжение мышц живота из-за раздражения нервных окончаний брюшной стенки.
- Непроизвольный спазм мышц брюшного пресса.
- Синдром Щеткина-Блюмберга. Это резкое усиление после надавливания на брюшину и быстрого поднятия руки. Часто сигнализирует о деструктивных формах недуга.
Трудности диагностики
Диагностические ошибки при остром аппендиците встречаются в практике любого, даже самого опытного хирурга. Неверный диагноз может быть вызван атипичным протеканием заболевания, отсутствием классических симптомов, а также нестандартным расположением отростка. Чаще всего трудности в диагностике возникают, когда аппендикс находится в области малого таза или поднимается кверху от прямой кишки.
Самыми популярными и эффективными методами диагностики воспаления аппендикса остаются традиционный сбор анамнеза, обследование и пальпация.
Компьютерная томография и рентген большого распространения не получили, в то время как возможности УЗИ при диагностике используются все активнее. При дифференциальной диагностике аппендицита ультразвук позволяет исключить острый холецистит и панкреатит, парез кишечника, камни в мочевом пузыре, прободную язву и гинекологические проблемы. Лапароскопия эффективно используется при дифференциальной диагностике прежде всего у женщин детородного возраста.
Лечение
В современном мире благодаря широким возможностям диагностики и терапии летальность при остром аппендиците максимально снижена и составляет 0,15-0,3% от общего числа пациентов.
В зависимости от времени обращения в больницу и скорости проведения операции смертельный исход фиксируется так:
- При обращении к врачу в первые 6 часов с начала воспаления – 0,17%;
- От 6 до 24 часов – 0,22%;
- После 24% — 0,75%.
Предоперационная подготовка длится не более 2 часов и включает гигиену кожи в месте разреза, освобождение желудка и мочевого пузыря от содержимого, премедикацию.
Хирургическая операция проводится двумя путями: обычная аппендэктомия (типичная и атипичная) и лапароскопическая. При лапароскопии сокращается срок нахождения пациента в стационаре, уменьшается риск осложнений после вырезания аппендицита, отмечен явный косметический эффект. Однако такую операцию сложно организовать при тяжелых гнойных формах, а также если орган атипично расположен по отношению к слепой кишке.
Осложнения
Самыми частыми осложнениями острого простого и гнойного аппендицита медики называют:
- Аппендикулярный инфильтрат;
- Раневые инфекции;
- Всевозможные абсцессы (тазовый, межкишечный, поддиафрагмальный);
- Перитонит различных форм;
- Пилефлебит;
- Кишечные свищи;
- Сепсис.
Аппендикулярный инфильтрат – это опухоль из воспаленных тканей вокруг червеобразного отростка, которая развивается на 2-5-1 день после начала воспаления. Возникает инфильтрат в 3-5% случаев заболевания и является единственным противопоказанием к аппендэктомии. Операцию разрешено проводить лишь через 2-5 недель, когда инфильтрат полностью рассосется.
Раневые инфекции разной степени тяжести диагностируют в 5% случаев, если оперировали острый катаральный аппендицит, и в 20% при гангрене аппендикса и его прободении. Кишечные свищи возникают у 0,3-0,8% прооперированных после кишечной патологии. Распространенный перитонит фиксируют у 1 пациента из 100 при катаральном воспалении и у 8-10 – при перфоративном.
Особенности аппендицита у детей
Острый аппендицит у детей имеет отличительные особенности от патологии у взрослых, в первую очередь это связано с физиологическим строением. У малышей слепая кишка напоминает воронку, сам червеобразный отросток – конусовидной формы с тонкими стенками, нет четкой границы перехода между кишкой и аппендиксом. К 2 годам формируется полноценное отверстие, к 7 годам выравнивается форма слепой кишки, к 12-14 годам строение органов в кишечнике окончательно становится, как у взрослых.
Кишечное воспаление может возникнуть даже у грудничков, но пик заболеваемости приходится на 10-15 лет. Главное условие лечение – быстрая госпитализация и незамедлительная аппендэктомия: чем меньше ребенок, тем стремительнее развивается болезнь и тем выше риск нагноения и перфорации отростка.
Особенности аппендицита у беременных
У беременных пациенток острый аппендицит возникает в 0,15-2,1 случаях на 1000 будущих мам. Общее число беременных с воспалением аппендикса от всех женщин с этой кишечной патологией – 0,5-4%. Наибольший риск воспаления – на 5-12-й неделях беременности и 32-й неделе.
Опасность хирургического заболевания в период беременности – в возможной интоксикации, преждевременных родах и даже гибели плода.
Течение аппендицита и его диагностика осложняется анатомическими изменениями в организме женщине, сам орган (аппендикс) из-за увеличения матки также может менять положение на различных сроках вынашивания ребенка.
Классические симптомы заболевания для женщин в период беременности – тошнота и рвота, боль в правом боку при надавливании на живот слева, усиление боли в положении лежа на правом боку и др. Для диагностики используются традиционные методы и УЗИ. Аппендэктомия беременных обычно проводится классическим способом.
Особенности аппендицита у пожилых людей и стариков
У пожилых лиц острый аппендицит диагностируется довольно редко. Это связано с тем, что червеобразный орган подвергается облитерации (разрастается соединительная ткань), атрофируются фолликулы, которые часто становятся причиной закупорки отверстия между отростком и кишкой. С другой стороны, эти изменения меняют течение воспалительного процесса, и аппендицит может развиваться практически бессимптомно, что чревато опасными осложнениями.
Причины развития осложнений и неблагоприятного исхода кишечного воспаления у пожилых людей:
- Поздняя госпитализация и диагностические ошибки;
- Пониженный иммунитет;
- Атипичные симптомы кишечного недуга;
- Склероз сосудов аппендикса;
- Сглаживание симптомов болезни из-за самолечения;
- Неадекватная оценка тяжести собственного состояния;
- Обострение хронических заболеваний, которые дополняют картину воспаления (атония кишечника, плохая работа печени и др.).
После аппендэктомии особое значение нужно уделить послеоперационному лечению: профилактика осложнений, тщательное соблюдение лечебной диеты, подбор упражнений ЛФК, ношение бандажа.
Изучение аппендицита остается важнейшей задачей для хирургов всего мира: причины, симптомы, возможности диагностики, лечения и профилактики как самого недуга, так и его осложнений. Поэтому статистика заболевания с каждым годом дополняется новыми цифрами и сведениями, которые помогают успешно и быстро вылечить патологию, а во многих случаях – и вовсе ее предотвратить.
Источник
Практически половина операций в мире приходится на удаление аппендикса. Статистика аппендицита в разных странах показывает, что из всех видов срочного хирургического вмешательства по состоянию на 2016 год эта составляет 70–80%. В большинстве случаев заболеванию подвергаются женщины. Однако у них есть одно преимущество – выздоровление и восстановление организма происходит в несколько раз быстрее, чем у мужчин. Статистика аппендицита по возрасту указывает на следующее:
- половина пациентов, нуждаются в услугах хирурга;
- патологии больше подвержены женщины;
- большая часть срочных операций связана с удалением аппендицита.
Удаление аппендицита без надобности
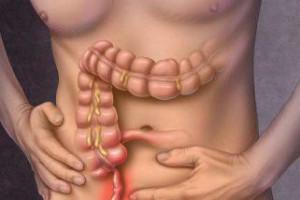 В прошлом веке в некоторых странах медики считали, что маленький отросток прямой кишки особой функциональностью в организме не отличается. Чтобы не подвергать опасности возникновение аппендицита, они его устраняли еще в детском возрасте.
В прошлом веке в некоторых странах медики считали, что маленький отросток прямой кишки особой функциональностью в организме не отличается. Чтобы не подвергать опасности возникновение аппендицита, они его устраняли еще в детском возрасте.
Спустя время проявлялись последствия из-за хирургического вмешательства без надобности. У детей, переживших такую операцию, в сравнении со сверстниками, значительно ухудшалось моральное и физическое развитие.
Удаление аппендицита после возникновения «лживой» симптоматики у взрослых, в результате приводит к нарушению функциональности многих систем в организме. После детальных исследований выяснилось, что этот незаметный отросток принимает активное участие в таких функциях:
- эндокринной;
- секреторной;
- лимфоцитарной;
- пищеварительной;
- способствует регулярному стулу;
- положительно влияет на микробный фон;
- реагирует на малейшие гнойные процессы в толстой кишке.
Признаки аппендицита
 Статистика острого аппендицита отмечает, что этой патологии подвержены все вековые категории. Однако чем старше человек, тем меньше вероятность заболевания.
Статистика острого аппендицита отмечает, что этой патологии подвержены все вековые категории. Однако чем старше человек, тем меньше вероятность заболевания.
У детей процент заболевание становит 15%, тогда как у стариков 2%. В области риска находятся люди от 20 до 40 лет. Основная симптоматика образования острого аппендицита:
- болевые ощущения в пупковой зоне, а также в области поджелудочной и желудка;
- через несколько часов боль локализируется в правом боку;
- в положении лежа, на левом боку или во время движения усиливаются болевые ощущения;
- боль уменьшается, если лечь на правую сторону.
По статистике аппендицит проявляется во второй половине дня или ночью. Дополнительно можно наблюдать:
- диарею;
- запор;
- тошноту;
- рвоту;
- бледность;
- усталость;
- повышенную температуру.
Специалисты отмечают разные проявления болезни в зависимости от возраста:
| Личность | Признаки |
| Ребенок | Рвота, диарея, повышенная температура |
| Пожилой человек | Любые симптомы проявляются плохо, что приводит к несвоевременной медицинской помощи |
| Беременная женщина | Болевые ощущения постепенно локализуются в области матки |
Анализируя статистику острого аппендицита можно увидеть повышенный риск возникновения патологии среди детей:
- 2–3 года;
- 7–9 лет;
- подростков.
У малышей осложнения острого аппендицита образовывается из-за ввода в режим питания новых продуктов. Кроме этого они тянут в рот грязные предметы, что провоцирует воспалительные процессы в кишечнике.
Маленьким детям сложно объяснить, где у них болит. Они становятся вялыми, постоянно плачут, стараются больше находиться в лежачем положении свернутыми в калачик и с подогнутыми ногами. Избегают, чтобы родители дотрагивались до животика. Из-за повышенной температуры малышей мучает жажда. Иногда может быть тошнота с рвотой.
 Дети школьного возраста ощущают все тоже, что взрослые. Разница только в том, что боль присутствует в боку, спине или в прямой кишке. Чтобы не произошло ошибки в диагностике, лучше дождаться медиков и самостоятельно ничего не предпринимать.
Дети школьного возраста ощущают все тоже, что взрослые. Разница только в том, что боль присутствует в боку, спине или в прямой кишке. Чтобы не произошло ошибки в диагностике, лучше дождаться медиков и самостоятельно ничего не предпринимать.
Статистика аппендицита показывает, что приблизительно в 40% его возникновения, провокаторами являются семечки и чипсы. Заболевание чаще возникает у школьников.
Осложнения также наблюдаются из-за употребления не только домашней пищи, но и столовой. Часто это ведет к возникновению проблем с желудочно-кишечным трактом и способствует возникновению аппендицита. Подростки, особенно девочки, нередко путают приступ аппендицита с болевыми ощущениями перед менструацией.
По статистике в России острый аппендицит возникает у людей, употребляющих большое количество жирной пищи. Иногда аппендицит может проявиться немного необычно. Подобные проявления изложены в таблице:
| Форма аппендицита | Количество случаев (%) | Локализация болевых ощущений | Симптоматика |
| Эмпиема | Минимальное | Правая подвздошная зона | Вялость, повышенная температура, лихорадка |
| Ретроцекальная | От 5 до 12 | Область брюшной полости. Реже – правое бедро или поясница | Высокая температура, полужидкий стул с содержанием слизи |
| Тазовая | От 9 до 18, только у женского пола | Низ живота и пупковая зона | Нарушенное мочеиспускание, понос со слизью |
| Подпеченочная | Минимально | Правое подреберье | Острая боль |
| Левосторонняя | Крайне редко | Левое подреберье | Смутно выражена |
| У беременных | Не часто во второй половине беременности | Область правого подреберья | Слабая боль, немного повышенная температура тела |
Аппендицит и смертность
Смерть от аппендицита по статистике наступает по причине осложнений, возникших из-за игнорирования симптомов и несвоевременного обращения за медицинской помощью.
 Статистика аппендицита в России и в мире подтверждает, что если смерть пациента наступила под наблюдением доктора, то за врачебную ошибку его привлекают к ответственности. Например, в республике Татарстан из-за неосторожности хирурга во время операции умер молодой человек, которому повредили артерию.
Статистика аппендицита в России и в мире подтверждает, что если смерть пациента наступила под наблюдением доктора, то за врачебную ошибку его привлекают к ответственности. Например, в республике Татарстан из-за неосторожности хирурга во время операции умер молодой человек, которому повредили артерию.
Смертность от аппендицита по статистике составляет приблизительно 0,1% от общего количества.
Сегодня благодаря современным технологиям, опасность при проведении операций минимальна. В США в 2016 году было проведено 1,5 млн удалений, в России – около 700 тыс. При этом не было ни одного летального исхода.
Как избежать патологии
Анализируя статистику острого аппендицита, вывод напрашивается следующий – возникновение патологии и осложнений можно избежать:
- употребляя здоровую и не жирную пищу;
- регулярно проходя медицинский осмотр;
- не принимая самостоятельных действий при болевых ощущениях в области живота.
Источник
