Оперативный доступ при остром аппендиците

Для удаления червеобразного отростка было предложено много различных доступов, большинство из которых не получили широкого распространения (продольный доступ Шеде, поперечный доступ Винкельмана, косой разрез Ридигера, параректальный разрез Ленандера, «бикини» и др.). Чаще всего применяются косой переменный разрез по Мак Бурнею (1894), нередко называемый доступом Волковича-Дьяконова (1898) (рисунок 9).

Рисунок 9. Возможные хирургические доступы, используемые при выполнении «открытой» аппендэктомии по поводу неосложненных форм острого аппендицита:
1 — Мак-Бурнея; 2 — Ленандера; 3 — нижняя срединнная лапаротомия; 4 — «бикини»; 5 — поперечный
Разрез проводят перпендикулярно линии, соединяющей переднюю верхнюю ость подвздошной кости с пупком, на границе наружной и средней трети этой линии,треть которого располагается кверху, а две трети — книзу от этой линии.
У тучных субъектов место разреза может быть определено прикладыванием двух поперечных пальцев к передне-верхней ости подвздошной кости. Длина разреза колеблется от 4 до 10—15см и зависит от толщины брюшной стенки. У худощавого юного пациента всегда заманчиво вскрыть брюшную полость доступом, едва оставляющим рубец, но следует помнить, что опытный хирург узнается не по малому разрезу. Не следует делать небольшие разрезы, если предвидятся затруднения, диагноз оставляет сомнения, а также при выраженных перитонеальных явлениях, так как при этом весьма затруднительно провести адекватную ревизию и санацию брюшной полости. После рассечения кожи, подкожной клетчатки, поверхностной фасции обнажают апоневроз наружной косой мышцы живота и скальпелем делают в нем небольшое отверстие по ходу волокон (рисунок 10).

Рисунок 10. Вскрытия лонаароза наружной косой мышцы живота
Введенными в него ножницами апоневроз расслаивают вдоль волокон сначала вниз, а затем вверх. При этом разъединяют и мышечные волокна наружной косой мышцы до угла кожной раны (рисунок 11).

Рисунок 11. Рассачание наружной косой мышцы живота вдоль волокон и остановка кровотечения
Кровотечение из мышечных артериальных веточек которое должно быть тщательно остановлено электрокоагуляцией. Невнимание, даже к, казалось бы, незначительному кровотечению ведет к образованию внутритканевой гематомы, что существенно повышает риск развития раневой инфекции. В 1-2 см кнаружи от места расщепления апоневроза подвздошно-паховый нерв перфорирует внутреннюю косую мышцу живота. Его травма может вести к ослаблению мышечно-апоневротических стенок пахового канала и, со временем, создаются предпосылки к возникновению послеоперационной грыжи. После разведения краев апоневроза наружной косой мышцы живота, становится хорошо видна внутренняя косая мышца (рисунок 12), волокна которой идут в поперечном направлении и медиально переходят в апоневротическую часть, образующую влагалище прямой мышцы живота. Рассекают ее перимизий. после чего мышцу тупо расслаивают двумя сомкнутыми пинцетами вместе с поперечной мышцей, волокна которой идут в том же направлении. Кровотечения при правильном выполнении этого приема, не бывает (рисунок 13).

Рисунок 12. Края апоневроза наружной косой мышцы живота разведены крючками, надсекается перимизий внутренней косой мышцы

Рисунок 13. Расслаивание волокон внутренней косой и поперечной мышц живота тупым путем двумя сомкнутыми пинцетами
Мышцы растягивают крючками Фарабефа, захватывают и надсекают поперечную фасцию. Обнажают в предбрюшинной клетчатке париетальную брюшину. Последнюю осторожно захватывают в складку анатомическими пинцетами или мягким кровоостанавливающим зажимом Бильрота, после чего тщательно изолируют от раневого канала двумя марлевыми салфетками. Брюшину приподнимают и, перегибая складку через приоткрытую браншу Куперовских ножниц или другой инструмент, убеждаются в том, что захвачена только она (рисунок 14).

Рисунок 14. Раневой канал тщательно огорожен марлевыми салфетками. Париетальная брюшина захвачена в складку, после чего, может быть вскрыта
В случае если вместе с брюшиной оказываются захваченными внутренние органы (стенка кишки или сальник), инструмент не просвечивает через складку брюшины. Тогда ранее наложенные инструменты снимают и кладут поверхностнее Брюшину осторожно надсекают, края ее захватывают вместе с ранее введенными марлевыми салфетками четырьмя зажимами Микулича. Края раны разводят в продольном направлении крючками Фарабефа или малыми брюшными зеркалами и приступают к ревизии брюшной полости.
Не редко во время операции возникают трудности при обнаружении червеобразного отростка или выполнения аппендэктомии. В таких случаях требуется расширить доступ. Не допустимо рассечение внутренней косой мышцы в поперечном направлении, так как это ведет к образованию в последующем вентральной грыжи. Расширение операционной раны производится следующим образом. Апоневроз наружной косой мышцы живота рассекается медиально и вниз до переднего листка влагалища прямой мышцы живота в месте слияния с внутренней косой мышцей (рисунок 15).

Рисунок 15. Расширение косого переменного доступа за счет рассечение передней и задней стенок влагалища прямой мышцы живота
Ножницами в косо-продольном направлении рассекают передний и задний листок влагалища прямой мышцы, оттягивая саму мышцу медиально. При этом приходится продлевать разрез вниз и недиальио и лигировать нижние эпигастральные сосуды. В случаях, если интраабдоминальная патология трудно достижима или не устранима из косого доступа, то рана в подвздошной области тампонируется, после чего следует не колеблясь перейти на широкий срединный лапаротомный, или иной доступ, обеспечивающий свободу действий. При завершении операции производится ушивание обеих ран Вред от атипичных разрезов, при которых пересекаются в поперечном направлении апоневрозы, мышечные массивы, нервы, гораздо больше, чем oт двух анатомично выполненных лапаротомий.
Некоторые хирурги прибегают к параректальному разрезу Ленандера. Он производится продольно, на 1 см кнутри от наружного края правой прямой мышцы живота (рисунок 16).

Рисунок 16. Параректальный разрез Ленандера:
1 — передняя стенка влагалища прямой мышцы живота; 2 — нижние надчревные сосуды; 3 — прямая мышца живота оттянута медиально; 4 задняя стенка влагалища прямой мышцы живота
Середина разреза приходится на линию, соединяющую передне-верхние ости подвздошных костей. Влагалище прямой мышцы вскрывается продольно, мышца мобилизуется и оттесняется медиально, после чего вскрывается задняя стенка влагалища вместе с брюшиной, стараясь минимально травмировать нервные веточки. Гемостаз осуществляется электрокоагуляцией, нижние надчревные сосуды перевязываются. Ушивание разреза производится послойно, причем в качестве шовного материала следует использовать синтетические рассасывающиеся нити. Следует еще раз Отметить, что этот доступ имеет ограниченное применение, поскольку его расширение неминуемо ведет к пересечению нервных стволов, иннервирующих прямую мышцу, с последующим ее параличом.
Следует подчеркнуть, что все трудности операции, связанные с анатомическими вариантами расположения отростка и его индивидуальными особенностями (короткая брыжеечка, чрезмерная длина и т.д.), которые трудно, а иногда и невозможно предвидеть, будут значительно меньше при широком разрезе брюшной стенки. Именно малый доступ является наиболее частой истинной причиной затруднений при мобилизации и удалении отростка.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
Опубликовал Константин Моканов
Источник
Показания, этапы и техника операции при аппендиците
а) Показания для аппендэктомии:
— Плановые/абсолютные показания: клинически несомненная болезненность в правом нижнем отделе живота, воспроизводимая в сомнительных случаях при осмотре через короткие промежутки времени (то есть, каждые несколько часов).
— Противопоказания: нет.
— Альтернативные вмешательства: лапароскопическая операция.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование носят дополнительный характер и служат, главным образом, для исключения других заболеваний.
в) Специфические риски, информированное согласие пациента:
— Лапаротомия — единственно верная операция, чтобы доказать или исключить острый аппендицит при наличии соответствующих симптомов
— Несостоятельность культи червеобразного отростка (менее 2% случаев) с формированием свища или перитонитом
— Наличие болезни Крона или дивертикула Меккеля
— Формирование абсцесса (внутрибрюшной, менее 5% случаев)
— Кишечная непроходимость от спаечного тяжа (менее 4% случаев)
— Повреждение подвздошно-пахового нерва
— Раневая инфекция (до 30% в случае флегмонозного гнойного воспаления)
— Летальность от 0,2% (неосложненный аппендицит) до 10% случаев (перфорация, перитонит)
г) Обезболивание. Общее обезболивание (интубация) (в развитых странах), местная анестезия (в странах третьего мира).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при аппендиците. Классический разрез по Мак-Бернею, трансректальный или околосрединный доступ, иногда также нижнесрединная лапаротомия.
ж) Этапы операции:
— Доступ
— Рассечение апоневроза наружной косой мышцы
— Разделение мышцы
— Разрез брюшины
— Мобилизация купола слепой кишки
— Выведение купола слепой кишки в рану
— Анатомия червеобразного отростка
— Скелетизация червеобразного отростка
— Раздавливание основания отростка
— Перевязка и удаление — Погружение культи отростка
— Шов брюшины
— Шов мышцы
— Шов апоневроза наружной косой мышцы
— Ретроцекальное расположение отростка
— Отводящие швы
— Антеградная аппендэктомия
— Мобилизация восходящей ободочной кишки
— Выведение ретроцекального отростка вперед
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Диагноз — клинический; отрицательные данные ультразвукового исследования и нормальные лабораторные показатели не исключают острого аппендицита!
— У очень молодых, очень старых пациентов и людей с выраженным ожирением симптомы часто стерты, даже при обширном воспалении.
— Всегда выполняйте разрез ниже линии, соединяющей две передневерхние ости подвздошных костей.
— Немного наклонный разрез обеспечивает лучшую экспозицию в случаях атипичного расположения отростка путем продления разреза криволинейным образом латерально и краниально, с соответствующим разделением внутренней косой мышцы; также возможно медиальное продление разреза с включением влагалища прямой мышцы.
— Ход подвздошно-пахового нерва — по внутренней косой мышце.
— Положение червеобразного отростка чрезвычайно изменчиво; симптомы часто стерты, особенно при ретроцекальном расположении.
— Тении — ориентиры для поиска червеобразного отростка.
— В сомнительных случаях, особенно у женщин, желательно начинать с лапароскопии и только затем выполнять лапароскопическую аппендэктомию.
— Невоспаленный отросток потребует дальнейшей ревизии брюшной полости: брыжеечные лимфатические узлы, терминальный отдел подвздошной кишки, дивертикул Меккеля, яичники и маточные трубы.
— При гангренозном аппендиците кисетный шов должен быть наложен на интактную стену толстой кишки.
— В случаях, когда червеобразный отросток распался в полости абсцесса и не определяется, а также при значительном воспалении стенки толстой кишки достаточно интенсивного дренирования области абсцесса.
— Если стенка толстой кишки очень отечна, будет достаточно простой перевязки культи отростка без ее инвертирования кисетным швом.
— После аппендэктомии при флегмонозном или гангренозном червеобразном отростке, исследование тонкой кишки не предпринимается из-за риска распространения бактерий по брюшной полости.
и) Меры при специфических осложнениях. Абсцесс: повторная операция и адекватный дренаж, возможно пальцевое определение положения абсцесса в кармане Дугласа с последующим трансректальным дренированием.
к) Послеоперационный уход после удаления аппендикса:
— Медицинский уход: удалите назогастральный зонд на 1-й день; антибиотикотерапия, начатая интраоперационно при перфоративном аппендиците, должна быть продолжена. Удалите дренаж на 2-4 день.
— Возобновление питания: разрешите небольшие глотки жидкости вечером 1-го дня, твердая пища — со 2-3-го дня.
— Функция кишечника: возможны клизмы небольшого объема или пероральный прием легкого слабительного средства.
— Активизация: сразу же.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника операции при аппендиците:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы
3. Разделение мышцы
4. Разрез брюшины
5. Мобилизация купола слепой кишки
6. Выведение купола слепой кишки в рану
7. Анатомия червеобразного отростка
8. Скелетизация червеобразного отростка
9. Раздавливание основания отростка
10. Перевязка и удаление
11. Погружение культи отростка
12. Шов брюшины
13. Шов мышцы
14. Шов апоневроза наружной косой мышцы
15. Ретроцекальное расположение отростка
16. Отводящие швы
17. Антеградная аппендэктомия
18. Мобилизация восходящей ободочной кишки
19. Выведение ретроцекального отростка вперед
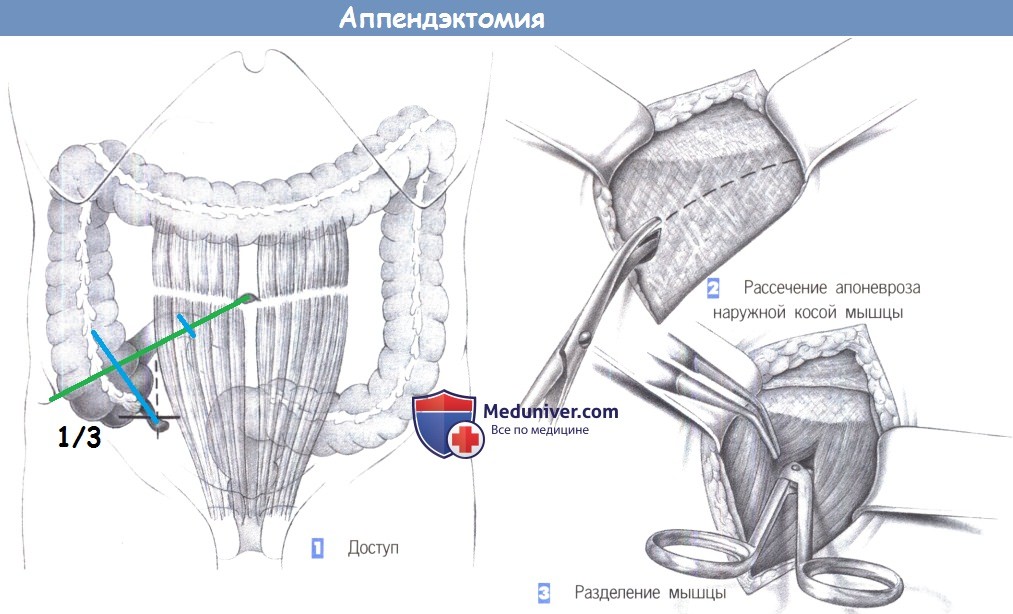
1. Доступ. Выполняется горизонтальный разрез кожи по направлению кожных линий, немного выше линии оволосения над лоном. Линия разреза должна проходить ниже линии, соединяющей передневерхнюю подвздошную ость и пупок. Альтернативный околосрединный разрез дает плохой косметический результат.
2. Рассечение апоневроза наружной косой мышцы. После рассечения кожи, подкожного слоя и подкожной фасции Скарпа, выделяется апоневроз наружной косой мышцы. Он рассекается в направлении от латерокраниального до медиокаудального, по ходу волокон. (На иллюстрации операционное поле показано так, как его видит хирург: слева — верх, справа — низ).
3. Разделение мышцы. Определяются и тупо разделяются ножницами и зажимом внутренняя косая и поперечная мышцы. Обратите должное внимание на промежуточный слой между мышцами, который особенно выражен с латеральной стороны. Мышцы разводятся двумя крючками Ру.
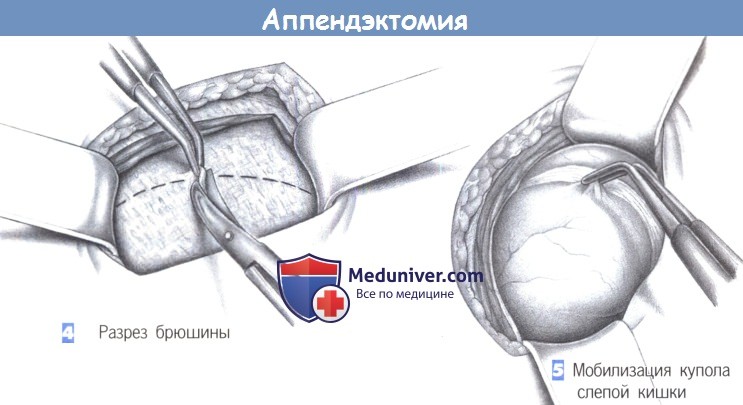
4. Разрез брюшины. После разведения мышц крючками обнажаются поперечная фасция и брюшина. Они рассекаются между зажимами; разрез наклонен к вертикальной оси.
5. Мобилизация купола слепой кишки. После вскрытия брюшины обнаруживается купол слепой кишки, и слепая кишка мобилизуется. Осторожная тракция пинцетом (предупреждение: опасайтесь раздавливания стенки кишки) позволяет обнаружить основание червеобразного отростка.
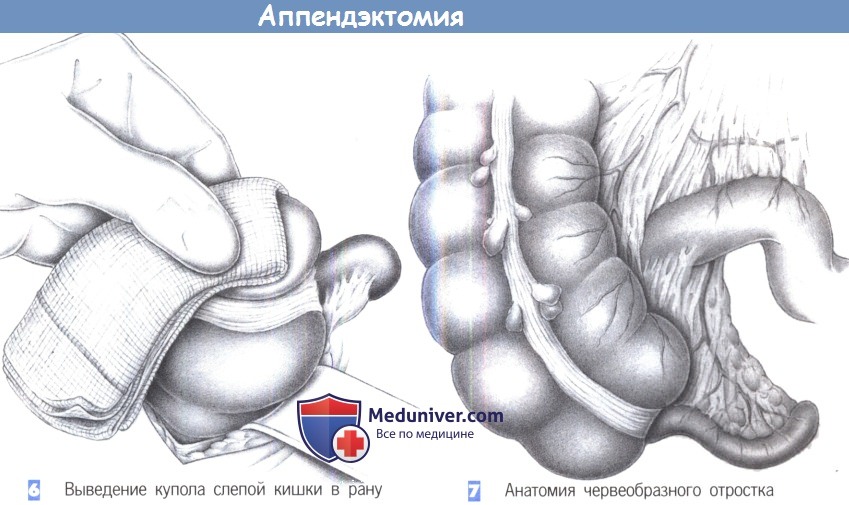
6. Выведение купола слепой кишки в рану. После точной идентификации слепая кишка захватывается через влажную салфетку и выводится вперед в рану. Кишка постепенно поднимается вперед путем попеременной тракции в краниальном и каудальном направлении.
7. Анатомия червеобразного отростка. Червеобразный отросток находится на продолжении taenia libera (передней тении). Брыжеечка червеобразного отростка идет позади подвздошной кишки, поверх краевой аркады подвздошно-ободочной артерии. Поэтому скелетизация брыже-ечки червеобразного отростка проводится по задней поверхности подвздошной кишки.
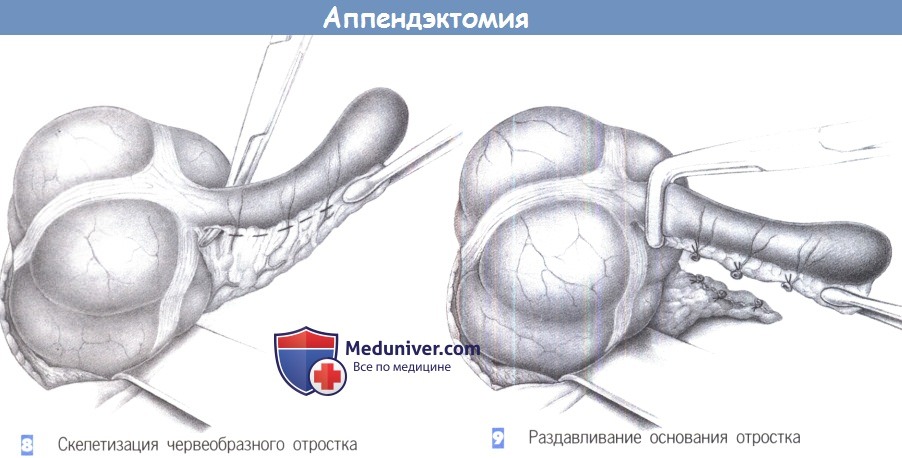
8. Скелетизация червеобразного отростка. После того, как купол слепой кишки полностью выведен в рану, брыжеечка червеобразного отростка захватывается зажимом Пеана. Последовательная скелетизация аппендикса начинается с помощью зажимов Оверхольта близко к стенке кишки. Прилегающая артерия должна быть точно идентифицирована и лигирована.
9. Раздавливание основания отростка. После полной скелетизации отростка его основание раздавливается зажимом. Это раздавливание необходимо для разрушения слизистой оболочки и профилактики последующего формирования мукоцеле. Однако на основании опыта, полученного при лапароскопической аппендэктомии, этот маневр едва ли имеет какое-либо рациональное оправдание. Хотя лигатура, накладываемая на раздавленное место, имеет меньший шанс прорезаться сквозь отросток, отечный вследствие воспаления.
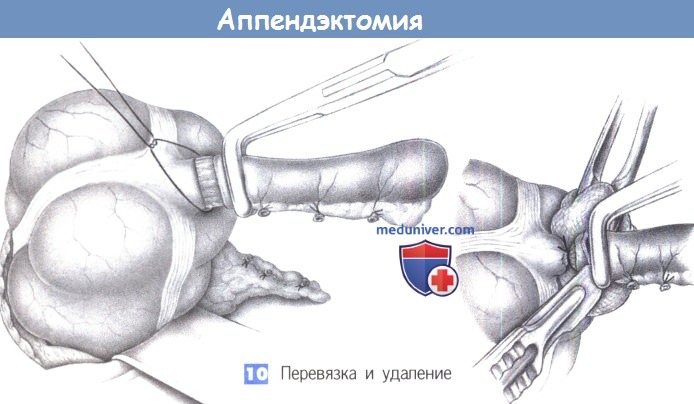
10. Перевязка и удаление. Отросток перевязывается в месте раздавливания и пересекается на тупфере скальпелем на 0,5 см дистальнее места раздавливания. Скальпель, тупфер и отросток теперь загрязнены содержимым кишки и по правилам асептики должны быть отданы операционной сестре для отдельной утилизации.
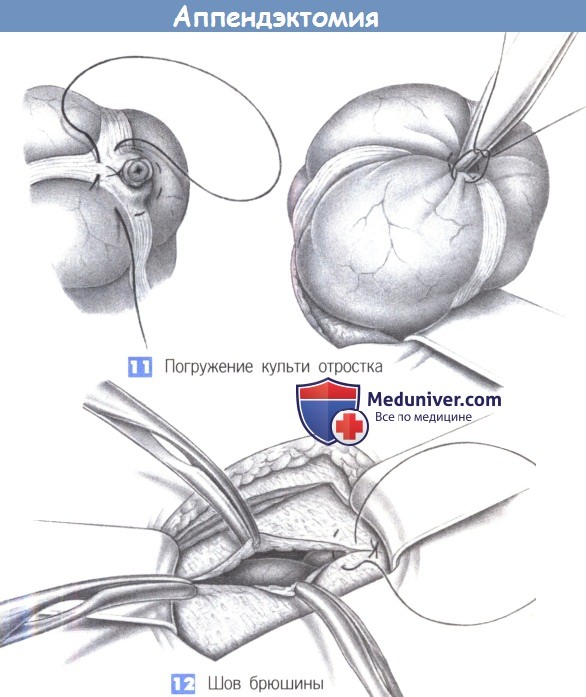
11. Погружение культи отростка. Культя отростка вворачивается в слепую кишку кисетным швом с помощью пинцета. До этого культя обрабатывается дезинфицирующим раствором.
12. Шов брюшины. Края брюшины обозначаются четырьмя зажимами Микулича, и брюшина сводится непрерывным рассасывающимся швом (2-0 PGA).
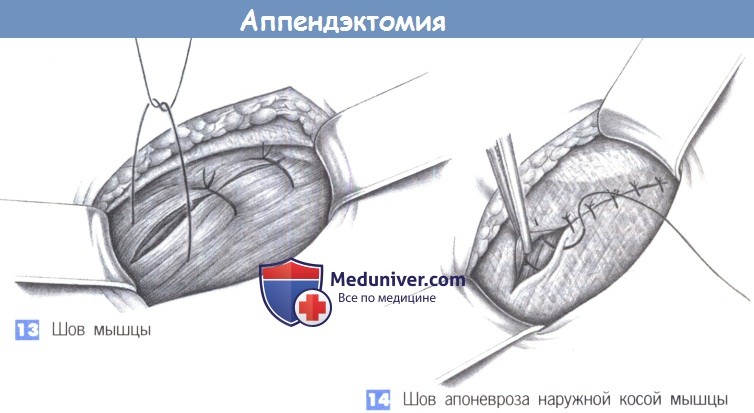
13. Швов мышцы. Закрытие поперечной и внутренней косой мышцы достигается глубокими отдельными швами (2-0 PGA).
14. Шов апоневроза наружной косой мышцы. Апоневроз наружной косой мышцы может быть восстановлен непрерывным швом (2-0 PGA) или, при выраженном воспалении, отдельными швами.
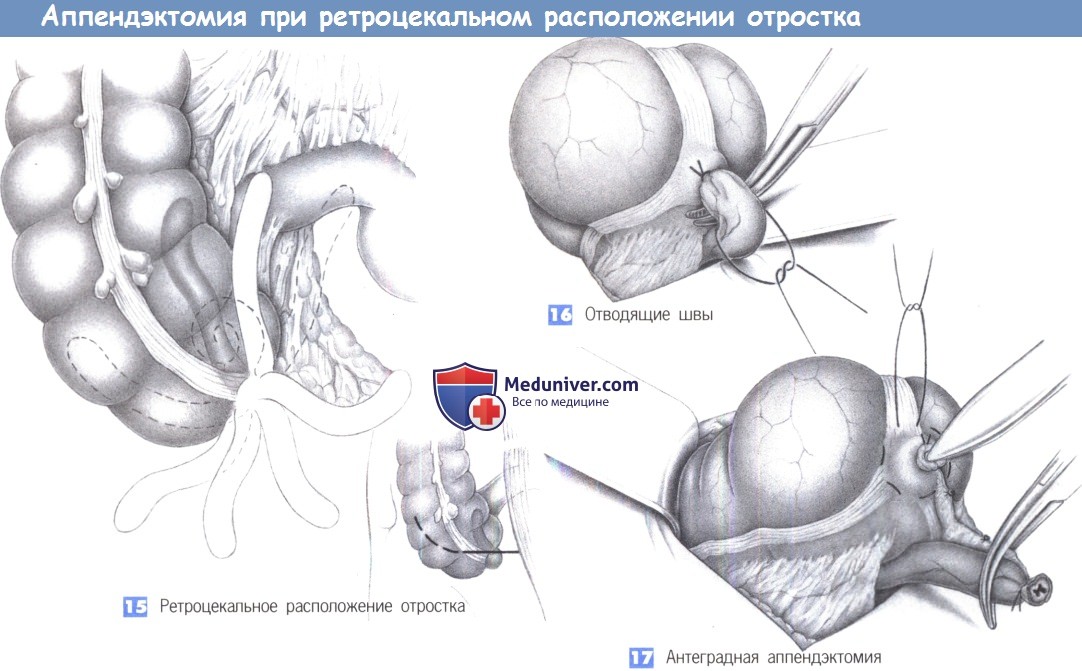
15. Ретроцекальное расположение отростка. Из многочисленных вариаций расположения отростка более всего распространено его ретроцекальное положение, что иногда затрудняет операцию. Для получения лучшего обзора возможно расширение нижней поперечной лапаротомии в медиальном или латеральном направлении до полной правой поперечной нижней лапаротомии.
16. Отводящие швы. Если отросток настолько припаян к забрюшинному пространству, что невозможно вывести его вперед, отведение слепой кишки латерально иногда позволяет расположить ложе отростка таким образом, чтобы его можно было удалить под визуальным контролем. Однако зачастую это невозможно и отросток приходится удалять антеградным способом. С этой целью на аппендикс рекомендуется последовательно наложить несколько швов-держалок («отводящие швы») для его поэтапной мобилизации с шагом в 1-2 см.
17. Антеградная аппендэктомия. После рассечения отростка его культя перевязывается и вворачивается кисетным швом. Следующая стадия — пошаговая мобилизация и отсечение отростка вместе с его брыжейкой. Нужно быть внимательным, чтобы извлечь отросток целиком.
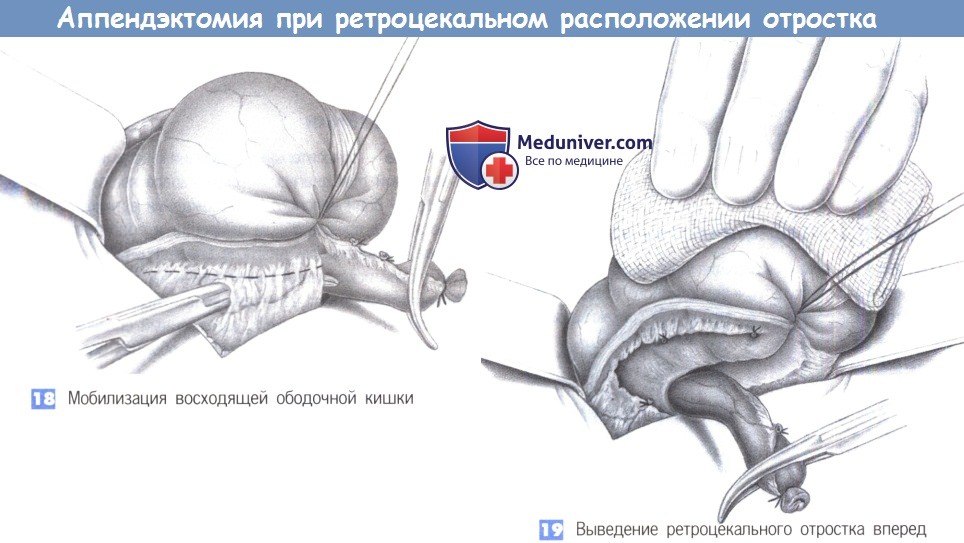
18. Мобилизация восходящей ободочной кишки. При длинном отростке и его выраженной ретроцекальной фиксации иногда приходится освобождать восходящую ободочную кишку от ее прикреплений и смещать ее медиально. Боковые сращения обычно не содержат сосудов, однако при необходимости должны быть наложены зажимы.
19. Выведение ретроцекального отростка вперед. После полной мобилизации купола слепой кишки становится возможна мобилизация отростка под контролем зрения. Этот маневр необходимо выполнять с осторожностью, так как отросток может быть расположен в непосредственной близости от правого мочеточника и двенадцатиперстной кишки.
Учебное видео по технике аппендэктомии (удалению червеобразного отростка)

— Также рекомендуем «Показания, этапы и техника лапароскопической аппендэктомии»
Оглавление темы «Этапы и техника операций на кишечнике»:
- Показания, этапы и техника операции при аппендиците
- Показания, этапы и техника лапароскопической аппендэктомии
- Показания, этапы и техника петлевой трансверзостомии (двуствольной колостомии)
- Показания, этапы и техника операции Гартмана с наложением сигмостомы
- Показания, этапы и техника закрытия стомы
- Показания, этапы и техника удаления полипа толстой кишки (аденомы)
- Показания, этапы, техника наложения анастамоза между подвздошной и поперечно-ободочной кишкой
- Показания, этапы и техника гемиколэктомии справа
- Показания, этапы и техника илеоцекальной резекции
- Показания, этапы и техника резекции сигмы
Источник
