Объективные данные при остром аппендиците
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
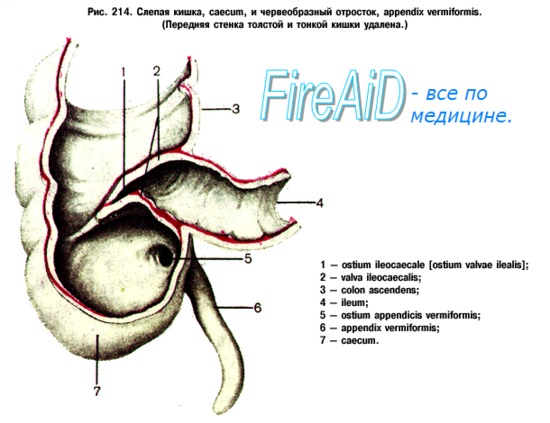
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.

Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.
Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.
Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.
2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации — болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.
При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.
Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.
Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.
Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на ‘/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
Признак запирающей мышцы (обтуратора) — болезненность при пассивной внутренней ротации согнутого правого бедра при положении больного лежа на спине указывает на раздражение тканей вблизи внутреннего обтуратора. При ретроцекальном аппендиците можно наблюдать фланковук» боль.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик «Симптом Бартомье-Мехельсона при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Образцова при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Раздольского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Ровзинга при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом рубашки при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Сидковского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Щеткина-Блюмберга при аппендиците» в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови — лейкоцитоз со сдвигом лейкоформулы влево.
4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Источник
Энциклопедия / Заболевания / Желудочно-кишечный тракт / Острый аппендицит
Острый аппендицит – это экстренная хирургическая патология, которая проявляется воспалением в области аппендикса (червеобразный отросток слепого кишечника).
Острый аппендицит проявляется болями в животе, тошнотой и нарушением общего состояния. Требует немедленной операции по его удалению, поздняя диагностика грозит серьезными осложнениями вплоть до летального исхода.
Аппендикс является лимфоидным органом, в нем сосредоточено большое количество иммунных клеток, он помогает осуществлять иммунную защиту органов пищеварения. В среднем аппендикс имеет длину до 5-6см, толщину до 1 см. Отросток может располагаться как в классическом положении, отходя вниз от кишки в области правой подвздошной кости, так и лежать в других направлениях. Это важно в диагностике проявлений аппендицита.
Причин для воспаления аппендикса достаточно:
- закупорка его плотными каловыми массами,
- закупорка плотными фрагментами пищи (косточки, семечки, плотные куски пищи),
- разрастание тканей,
- увеличение лимфоидных зон, лимфоузлов с закупоркой просвета,
- тромбоз сосудов,
- проявления аллергии,
- инфекции кишечника,
- нахождение на жестких диетах, нерациональное питание,
- наследственная предрасположенность, стрессы, вредные привычки,
- переход инфекции с других органов (у женщин – с органов малого таза).
По длительности и остроте процесса выделяют острый и хронический аппендицит.
Острый аппендицит, исходя из стадии процесса и длительности течения разделяют на:
- катаральную стадию, она длится первые 6 часов,
- флегмонозную стадию, она длится до конца первых суток,
- гангренозную стадию, ее длительность до конца 3-х суток,
- перфорация аппендикса и перитонит, характеризуется разрывом или расплавлением стенок и выходом содержимого в брюшную полость с формированием перитонита.
Заболевание имеет четкую стадийность и тяжесть его зависит от длительности воспаления, однако, определить ее может только хирург.
Для пациента важно выявление опасных симптомов, которые бы указывали на острый аппендицит. К ним относят:
1. Первые признаки аппендицита:
- боли в области желудка или подложечкой, вокруг пупка или разлитого характера,
- боль постепенно на протяжении 3 часов перетекают в правый бок, в область подвздошной кости.
- боли сильные, активизируются при вставании и ходьбе, лежа на левом боку.
- в положении на правом боку боль уменьшается.
2. Возникновение боли вечером или в ночь, реже в утренние часы
3. На фоне боли возникают тошнота и необильная, однократная рвота, могут быть понос или запоры.
4. На фоне боли постепенно повышается температура, ухудшается состояние, возникают вялость, блеск глаз, бледность, обложенность языка.
Даже при отсутствии всех описанных симптомов, кроме боли в животе, если она длится более 4-6 часов, необходима госпитализация и осмотр хирургом.
Возрастные симптомы аппендицита
- Дети: быстрое нарастание проявлений. Температура тела чаще высокая. Рвота и диарея более ярко выражены. Раннее возвращение к режиму полноценной физической активности.
- Пожилые: стертость проявлений аппендицита может быть причиной несвоевременной диагностики и госпитализации.
- Беременные: диагностика затруднена, т. к. червеобразный отросток смещен беременной маткой вверх, что приводит к изменению типичного расположения болей, а расположение его за маткой – к снижению выраженности признаков раздражения брюшины. Внутриутробная гибель плода возникает в 2–8,5 % случаев.
Не смотря на все достижения медицины, не всегда легко поставить диагноз острого аппендицита. Он складывается из:
- жалоб и типичного начала болезни,
- данных осмотра и выявлении особых симптомов при прощупывании брюшной полости,
- данных экспресс-анализов крови и мочи,
- дополнительных инструментальных данных (УЗИ, рентген, диагностическая лапароскопия).
При типичном расположении червеобразного отростка обычно диагноз устанавливают быстро, а вот при его нетипичной локализации его необходимо отличать от:
Диагностикой должен заниматься только врач-хирург в приемном отделении хирургического стационара, для женщин и девочек обязательна консультация гинеколога.
Для аппендицита крайне важно правильно оказать первую помощь, чтобы в дальнейшем не смазать клиническую картину и не затруднить диагноз.
При болях можно принять спазмолитики – но-шпу или папаверин, не более 2 таблеток, и только 1 раз. Далее необходимо обращение к хирургу или вызов неотложки.
Категорически запрещено:
- применение анальгина и его содержащих препаратов,
- применение кеторола, нимесулида или НПВС (нурофен, индометацин).
- применение тепла на живот, грелок, компрессов,
- применение слабительных, клизм, народных средств,
- применение антибиотиков и кишечных антисептиков (нифуроксазид).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Сегодня единственным методом лечения острого аппендицита является операция по удалению аппендикса – аппендэктомия. Ее проводят двумя методами:
- классическая операция с разрезами,
- лапароскопия с проколами брюшной стенки и удалением отростка манипуляторами при визуальном контроле.
Операцию проводят в срочном порядке, после проведения в течение 1-2 часов экстренной предоперационной подготовки – анализов крови и мочи, осмотра и опроса больного с выявлением аллергии и проблем со здоровьем.
Операция проводится под общим наркозом, длится она от получаса до нескольких часов в зависимости от тяжести и осложнений.
В неосложненных случаях предпочтение отдают лапароскопии. После нее почти нет швов и восстановление идет быстрее. При подозрении на гангренозную форму и перфорацию могут применять классические и расширенные операции.
После операции первые сутки показан строгий постельный режим и легкое питание, постепенно режим расширяется. Швы снимают через неделю, выписка в пределах 5-10 дней.
Подробнее о диете после острого аппендицита — в нашей отдельной статье.
Аппендицит – коварное заболевание, часто дающее серьезные осложнения. К ним относят
- абсцессы в области аппендикса или в брюшной полости,
- развитие гнойного перитонита, спаечных процессов,
- формирование аппендикулярного инфильтрата с невозможностью удаления аппендикса без травмы соседних органов.
Также могут развиваться воспаления в области сосудов, тромбозы вен, отходящих от аппендикса. Такие осложнения могут нарушать функции печении и даже вызвать летальный исход.
Методов специфической профилактики острого аппендицита не разработано. Необходимо правильное питание, рациональный режим и своевременное обращение за помощью к врачу при возникновении боли животе.
Источник: diagnos.ru
Источник
Осмотр живота. При осмотре правая половина отстает от левой, иногда ассиметрия живота вследствие напряжения мышц. При перфоративном аппендиците правая половина живота в акте дыхания не участвует.
Поверхностная пальпация живота. Выполняет с целью определения напряжения мышц и болезненности зон. Начинают пальпацию с левой подвздошной области, приближаясь постепенно к правой. Проводя рукой вдоль брюшной стенки определяют наличие зоны болезненности в правой подвздошной области (симптом Воскресенского, симптом рубашки, симптом скольжения).
Глубокая пальпация живота.
Симптом Щеткина-Блюмберга – усиление боли при резком отдергивании руки после предварительного надавливания. Боль возникает в результате сотрясения воспаленной брюшины, говорит о вовлечении ее в патологический процесс, не являясь патогномоничным симптомом острого аппендицита.
Симптом Раздольского – болезненность при перкуссии над очагом воспаления, возникает в результате сотрясения воспаленной брюшины.
Симптом Ровзинга – появление болей в правой подвздошной области при нанесении толчков в левой в зоне нисходящей кишки. Сигмовидную кишку при этом придавливают кистью другой руки к задней стенке живота.
Симптом Ситковского – перемена положения тела больного – поворот со спины на левый бок также вызывает боли в правой подвздошной области при остром аппендиците.
Симптом Бартомье-Михельсона – при пальпации в положении больного на левом боку болезненность в правой подвздошной области резко возрастает.
Симптом Образцова – при пальпации правой подвздошной области в положении больного на спине болезненность усиливается при поднимании больным выпрямленной правой ноги.
Симптом Иванова 1 – расстояние между пупком и spina iliaca anterior superior будет меньше справа, чем слева, так как справа мышцы живота напряжены и пупок смещается вправо. ( с. Иванова 2 характерен для хронического рецидивирующего аппендицита, расстояние между пупком и spina iliaca anterior superior будет меньше слева, чем справа, за счёт дистрофических изменений мышц справа, здоровая сторона перетягивает пупок влево).
ОСЛОЖНЕННЫЕ ФОРМЫ ОСТРОГО АППЕНДИЦИТА: КЛАССИФИКАЦИЯ.
1. аппендикулярным инфильтратом;
2. периаппендикулярным абсцессом;
3. местным перитонитом;
4. разлитым перитонитом;
5. межкишечные, поддиафрагмальные, подпеченочные, тазовые (дугласова пространства) абсцессы;
Пилефлебит и пр.
1. Аппендикулярный инфильтрат – конгломерат, состоящий из воспалительно измененных петель кишок и участков сальника, спаявшихся между собой и париетальной брюшиной и отграничивающих от свободной брюшной полости воспаленный червеобразный отросток и скопившийся вокруг него экссудат. Он формируется с 3-5 дня от начала заболевания.
При нагноении аппендикулярного инфильтрата образуется периаппендикулярный абсцесс. Состояние больного ухудшается. Температура тела становится высокой, гектической. Перепады температуры сопровождаются ознобами. Усиливаются боли правой подвздошной области, где пальпируется резко болезненное образование, которое увеличивается, размягчается, контуры его становятся нечеткими. Над зоной абсцесса определяется положительный симптом Щеткина-Блюмберга. В анализе крови высокий лейкоцитоз, сдвиг формулы влево, увеличивается СОЭ.
• Встречается у 0,9-2,9% больных, госпитализированных позже 48 часов от момента заболевания с заметным преобладанием лиц пожилого и старческого возраста.
• Морфологическая и клиническая суть инфильтрата в том, что воспалительный очаг в червеобразном отростке отграничивается от свободной брюшной полости сальником и близлежащими тканями и органами, которые также вовлекаются в воспалительный процесс, объединяясь в один сплошной конгломерат, плотно связанный с передней, задней или боковой стенками живота.
• Величина инфильтрата может быть различной, от небольшой, величиной с кулак, до огромной, занимающей всю правую половину живота. Границы инфильтрата, как правило, чёткие, подвижность обычно ограничена.
• В целом, для формирования плотного аппендикулярного инфильтрата необходимо 2-5 суток, при этом он проходит несколько стадий (А.И. Краковский и соавт., 1986):
Рыхлый инфильтрат. В типичных случаях расположен впереди слепой кишки, с умеренной перитонеальной реакцией, гнойным выпотом в малом тазу, с участием слепой кишки, флегмонозно или гангренозно изменённого аппендикса, сальника и тонкокишечных петель. Плотный инфильтрат. Может в дальнейшем или рассосаться, или абсцедировать.
2. Периаппендикулярный абсцесс. Диагностика нередко представляет значительные трудности. Достаточно сказать, что до операции удаётся точно поставить диагноз лишь, примерно, у половины больных. Иногда для этого имеются и вполне объективные причины, например, атипичное расположение червеобразного отростка и, соответственно, инфильтрата в малом тазу или позади слепой кишки; чрезмерная тучность больных с обильным слоем подкожно-жировой клетчатки; невозможность глубокой пальпации из-за резкой болезненности и защитного напряжения мышц брюшной стенки. Но, нередко в основе диагностической ошибки лежи недостаточно тщательное и полноценное клиническое обследование.
3. Инфильтраты и абсцессы в области малого таза. Тазовые инфильтраты и абсцессы обычно обозначают как инфильтраты или абсцессы дугласова пространства. Однако известно, что термином «дугласова пространство» обозначается excavatio rectouterina , поэтому применение его по отношению к больным мужского пола будет неправильным, так как речь идет об инфильтратах и абсцессах в области excavatio rectovesicalis . Частота этого осложнения в последние годы не превышает 0,1-0,5% по отношению ко всем больным острым аппендицитом.
Наиболее вероятными причинами тазовых инфильтратов и абсцессов при остром аппендиците являются:
• деструктивный аппендицит при тазовом расположении отростка;
• затекание гнойного экссудата при остром аппендиците, осложненном перитонитом, в условиях обычного расположения червеобразного отростка;
• микробное загрязнение экссудата или крови, попавших в малый таз при аппендэктомии;
• отграничение гнойного экссудата как исход или осложнение разлитого гнойного перитонита.
Клиническая картина тазового инфильтрата и абсцесса.Складывается из признаков воспалительного процесса в области малого таза: боли внизу живота и над лонном, субфебрильная или повышенная до 38º С и более температура тела, тенезмы, жидкий учащенный стул с примесью слизи, наклонность к метеоризму, задержка мочеиспускания или, наоборот, болезненные учащенные позывы.
Большое значение в диагностике этого осложнения имеет пальцевое исследование прямой кишки: снижение тонуса сфинктера заднего прохода, болезненность, уплотнение с последующим размягчением и нависанием передней стенки прямой кишки с большой вероятностью указывают на наличие тазового инфильтрата и образование абсцесса. Поэтому всем больным, оперированным по поводу деструктивного аппендицита (независимо от расположения червеобразного отростка), а также при неблагоприятном течении послеоперационного периода показано пальцевое исследование прямой кишки у мужчин и вагинальное исследование у женщин.
4. Аппендикулярный перитонит.Трудности и опасности острого аппендицита при общем
перитоните достигают апогея. Частота этого осложнения колеблется от 0,6 до 4,1%. Следует заметить, что среди причин общего перитонита вообще острый аппендицит занимает первое место, достигая 50-55%
Разлитой гнойный перитонит может развиться в результате отсутствия отграничения воспалительного процесса вокруг червеобразного отростка или прорыва периаппендикулярного абсцесса в свободную брюшную полость. Состояние резко ухудшается, боли носят разлитой характер, многократная рвота, тахикардия, частота пульса не соответствует температуре тела. Язык сухой, обложен белым налетом. Живот в акте дыхания не участвует, вздут. Положительный симптом Щеткина-Блюмберга. Кишечный шумы не определяются. Высокий лейкоцитоз, сдвиг формулы влево, увеличение СОЭ.
5. Пилефлебит – гнойный тромбофлебит ветвей воротной вены, ведущий к развитию абсцессов печени, сепсису.
Храктеризуется следующими симптомами, общее состояние больного тяжелое, резко выраженная слабость, лицо больного бледное, с желтушной окраской, боли в правой половине живота, в правом подреберье, иррадиирующие в спину и правое плечо, потрясающие ознобы, высокая температура (39-40°), часто с большими колебаниями, пульс частый (100-120 в 1 минуту), слабого наполнения; частое, затрудненное дыхание; живот мягкий, почти безболезненный, не вздут, печень увеличена, болезненна. При пальпации и перкуссии области печени боли усиливаются. При образовании абсцессов в правой доле печени может развиться контактный правосторонний плеврит. При абсцессах в левой доле печени может определяться припухлость в подложечной области.
В крови определяют лейкоцитоз до 20-30 тысяч с нейтрофилией и сдвигом лейкоцитарной формулы влево, количество гемоглобина и эритроцитов прогрессивно снижается. В моче появляются, хотя и не всегда, желчные пигменты.
При рентгеноскопическом исследовании определяется высокое стояние диафрагмы, ограничение ее подвижности и увеличение тени печени.
Источник
