Может ли при беременности аритмия
Беременность, даже легко протекающая, является серьезным стрессом для организма будущей матери. Постоянная нагрузка, бушующие гормоны, необходимость «работать за двоих» — все это так или иначе сказывается на состоянии органов. Неудивительно, что за 9 месяцев проявляются такие симптомы и заболевания, о которых будущая мать раньше и не задумывалась. Безусловно, наибольший стресс приходится на репродуктивную и гормональную системы, однако сердечно-сосудистая порой страдает не меньше. Одной из распространенных патологий является аритмия – нарушение сердечного ритма, которое может проявиться как до беременности, так и после ее наступления. В чем заключаются особенности заболевания, чем оно грозит матери и малышу и, самое главное, что делать, чтобы справиться с опасными симптомами? Попробуем разобраться в наболевшем для многих беременных вопросе!

Что представляет собой патология сердечного ритма?
Аритмия может являться как самостоятельным заболеванием, так и симптомом других, более серьезных проблем в работе сердечно-сосудистой системы. Заболевание представляет собой повторяющиеся приступы нарушения сердечного ритма без видимых на то причин. Это значит, что периодически сердце может биться быстрее или, наоборот, замедлять свою работу, причем изменения пульса происходят спонтанно. В результате все внутренние органы женщины недополучают молекулы кислорода, которые в норме должны разноситься кровеносной системой по организму. Регулярно повторяющаяся аритмия вызывает у плода кислородное голодание, что, в свою очередь, негативно сказывается на общем развитии и своевременном формировании крохи.
Чаще всего во время беременности аритмия появляется у женщин, склонных к подобной патологии до зачатия, однако даже те пациентки, которые никогда не жаловались на кардиологические проблемы, не застрахованы от приступов – заболевание является довольно непредсказуемым и, к тому же, коварным. Именно поэтому будущим мамам необходимо тщательно следить за состоянием здоровья, прислушиваться к любым неприятным симптомам и своевременно обращаться к врачу, дабы исключить усугубление ситуации.

Классификация болезни
Особенности течения аритмии, а значит, и последующее лечение зависят в первую очередь от формы заболевания. Сбои в сердечном ритме могут проявлять себя следующим образом:
- Экстрасистолия – самая неопасная форма кардиопатологии, которая в большинстве случаев не доставляет проблем, а иногда и вовсе никак не проявляется, за исключением периодического трепетания в грудной клетке.
- Мерцательная аритмия – куда более опасна, особенно для плода. Именно эта форма отклонения может вызвать гипоксию, спровоцировать самопроизвольный аборт или преждевременные роды. Если вовремя не принять меры, приступы с каждым разом будут становиться все длительнее и глубже.
- Синусовая аритмия – безусловно, самая опасная форма нарушения. Чаще всего она является не самостоятельным заболеванием, а симптомом куда более серьезных кардиологических проблем. Особый риск для беременной представляют непредсказуемые симптомы наступившего приступа, для которых характерна потеря сознания, ощущение удушья, потемнение в глазах и т.д.

Причины развития аритмии
В норме ЧСС контролируется синусовым узлом правого предсердия: электроимнульс, который проникает из предсердия в желудочки, провоцирует сокращение мышцы, запуская тем самым работу сердца. Сбой, приводящий к аритмии, может возникнуть на любом из этапов этого механизма – непосредственно в синусовом узле, на пути от предсердия к желудочкам или в миоцитах сердца. Давайте рассмотрим более детально каждый из возможных сценариев:
1. Нарушение автоматизма
При нарушении в синусовом узле может возникнуть несколько вариантов клинической картины:
- гетеротропное нарушение, при котором синусовый узел не справляется с возложенной функцией, и генерация ЧСС происходит в других областях;
- тахикардия, для которой характерен высокий пульс при нормальном синусовом ритме;
- собственно аритмия, то есть нарушение ритма сердца;
- брадикардия с замедлением пульса вплоть до 60 и менее ударов в минуту.
Внешне такая патология ощущается пациентом на физиологическом уровне: начинает пульсировать в висках (при тахикардии) или, наоборот, возникает слабость, головокружение, обморок (при брадикардии).

2. Нарушение проводимости
Если электроимпульс не передается полноценно от синусового узла к предсердиям и впоследствии к желудочкам, кардиолог диагностирует нарушение сердечной проводимости, которое проявляется различными симптомами, включая аритмию.
3. Нарушение возбудимости
Такой фактор характерен в основном для экстрасистолии. В этом случае возникают отклонения в миоцитах, которые никак не реагируют на корректно передаваемый импульс. Впрочем, при особо серьезной патологии возможна также тахикардия вплоть до 160 ударов в минуту, которая спустя определенный промежуток времени обычно купируется самостоятельно.
Что способствует возникновению болезни? Наиболее распространенные факторы риска
Факторами, влияющими на развитие аритмии, являются:
- Изменения в системе кровообращения, характерные для периода беременности. У женщин «в положении» резко и ощутимо увеличивается суммарный объем крови: во-первых, это позволяет обеспечить полноценное кровообращение в системе «мать-плацента-плод», а во-вторых, предотвращает серьезные последствия неизбежных кровопотерь во время родов. Однако такая нагрузка сказывается на работе сердца, вызывая сбои, в том числе и аритмию.
- Эмоциональный дисбаланс. Любой стресс или психоэмоциональное перенапряжение во время беременности ощущается совсем по-другому, а излишняя эмоциональность или волнение неизбежно приводит к учащению пульса. Поэтому в столь чувствительный период лучше избегать любых потрясений.
- Длительный токсикоз. Изнуряющая тошнота и другие симптомы токсикоза изматывают организм, вынуждая работать в «экстренных» условиях. Такие нагрузки вкупе с недостатком питательных веществ, который неизбежен при постоянной тошноте и рвоте, могут привести к патологии сердечного ритма.

- Анемия. Во время беременности уровень гемоглобина снижается, что может стать причиной кислородного голодания организма матери и ребенка. Защитные механизмы, пытаясь компенсировать недостаток, активизируют кровообращение путем учащения сердечных сокращений, что и вызывает частые приступы аритмии.
- Недостаток микроэлементов. Питание беременной должно быть особенно тщательно продуманно и сбалансированно, ведь поступающих питательных веществ должно хватать не только женщине, но и плоду. Дефицит йода, калия, железа сказывается на самочувствии пациентки, и приступы аритмии – один из распространенных симптомов подобного состояния.
- Причины, не связанные с беременностью. Неблагоприятная наследственность, хронические заболевания в анамнезе, патологии щитовидки, вегето-сосудистая дистония и десятки других отклонений могут стать сопутствующими факторами риска для развития аритмии во время вынашивания малыша.

Симптомы заболевания
Во время приступа аритмии отмечаются следующие симптомы:
- резкое изменение ЧСС – замедление или, наоборот, ускорение;
- головокружение вплоть до потери сознания;
- слабость, нечеткость зрения, стук в висках;
- гиперемия кожных покровов (чаще на лице, щеках);
- тремор в пальцах рук;
- «трепетание» в области сердца;
- тошнота, рвота.
В большинстве случаев сбои в работе сердца ощущаются физически, однако слабые приступы легко перепутать с обычным истощением или токсикозом, поэтому при малейшем подозрении следует на всякий случай обследоваться у кардиолога – он точно определит наличие аритмии.

Диагностические манипуляции
Для того, чтобы выявить аритмию при беременности, далеко не всегда хватает клинической картины и субъективных ощущений пациентки – в некоторых случаях для постановки диагноза требуется проведение специализированных исследований. Наиболее простым и наглядным способом является измерение ЧСС: если в норме пульс варьирует в диапазоне 60-80 ударов в минуту, то во время приступа аритмии эти показатели могут значительно снижаться или, наоборот, повышаться. Однако далеко не каждый случай тахи- или брадикардии можно рассматривать как аритмию – подобная патология возникает только при одновременном изменении частоты и ритмичности пульса.
Для уточнения особенностей течения аритмии во время беременности кардиолог может рекомендовать следующие исследования:
- стандартная электрокардиография,
- суточный мониторинг динамики показателей ЭКГ,
- УЗИ сердца и щитовидки,
- общий и биохимический анализы крови,
- исследование уровня гормонов щитовидки.

Столь тщательная диагностика позволяет определить не только наличие аритмии, но и особенности ее течения, конкретную форму и степень выраженности, а значит, составить корректную программу терапии, что особенно важно при беременности, когда список разрешенных медикаментов крайне невелик.
Лечение аритмии при беременности
Каждый случай нарушения сердечного ритма у беременной рассматривается индивидуально, ведь главное – чтобы польза от назначенной терапии сочеталась с отсутствием рисков для развития плода. Легкие формы патологии стараются купировать изменением образа жизни, поскольку такой способ является максимально безопасным и достаточно действенным. Полезные рекомендации, которые назначает специалист при аритмии, не только не нанесут вреда, но и помогут улучшить общее самочувствие женщины, облегчат течение беременности и поддержат организм в столь непростой период:
- Умеренное потребление соли (не более 5 г ежесуточно), сахара и трудноусвояемых животных липидов.
- Рацион, богатый калием, кальцием и магнием: кисломолочные продукты, гречка, орехи, семена тыквы, сухофрукты, черная смородина, капуста, мед и т.д.
- Частое, но дробное питание небольшими порциями 5 раз в день.
Подобная терапия применима только при нечастых и легко протекающих приступах аритмии и требует тщательного врачебного контроля. При отсутствии положительной динамики требуется более серьезная медикаментозная поддержка организма, особенности которой зависят от формы болезни и срока беременности. После изучения анамнеза и клинической картины кардиолог может назначить симпатомиметики, сердечные гликозиды и другие лекарственные препараты, разрешенные во время вынашивания ребенка. Точную дозировку и регулярность приема таблеток также рассчитывает врач.

В наиболее серьезных случаях лечение аритмии может включать оперативное вмешательство. Наиболее благоприятным периодом для подобных манипуляций является срок 26-30 недель, однако при угрозе жизни операция может быть проведена в любом триместре.
Похожие посты
Оставить комментарий
Источник
Вынашивание малыша нередко сопровождается возникновением аритмии, ведь при беременности нагрузка на органы и системы будущей мамы существенно возрастает, и особенно на сердце.
Тем не менее, при всех своих неприятных, а порой и болезненных проявлениях, аритмия не всегда указывает на заболевания сердца. Причиной её возникновения могут также стать изменения гормонального фона или заболевания других органов и систем. Как часто встречается аритмия сердца при беременности, на что она может повлиять, от чего возникнуть и как с ней бороться?
Аритмия во время беременности
Аритмией называют любые отклонения ритма биения сердца от нормы.
Последствий может и не быть, а могут быть весьма тяжёлыми:
- угроза прерывания беременности,
- гипоксия плода,
- гестоз,
- послеродовые кровотечения и т.п.
Причины аритмии при беременности
Во время беременности нарушение сердечного ритма могут спровоцировать следующие факторы:
- Патологии сердечно-сосудистой системы.
- Генетическая предрасположенность.
- Нарушения функции щитовидной железы.
- Нарушения работы пищеварительной системы.
- Заболевания нервной системы.
- Дефицит железа в материнском организме.
- Заболевания органов дыхательной системы.
- Нарушение обмена веществ.
- Вредные привычки — курение, наркотики, алкоголь. Очевидно, что всего этого быть не должно уже на этапе планирования беременности, но войти в группу риска можно и задолго до этого.
- Стрессы, нервная возбудимость.
- Несбалансированное питание.
- Чрезмерное увлечение серьёзными физическими нагрузками.

Синусовая аритмия при беременности: чем грозит
Симптомом такой аритмии является учащённое и неравномерное сердцебиение. В остальном могут проявляться признаки тех заболеваний, которые эту аритмию и вызвали.
Нарушения ритма сердца при синусовой тахикардии обычно не связаны с его патологиями, они в основном бывают вызваны физическими неудобствами: длительным нахождением в душном помещении, перееданием, волнениями, физическим нагрузками. Такая аритмия естественна во время схваток и потуг.
Анемия и тиреотоксикоз также могут спровоцировать развитие синусовой аритмии.

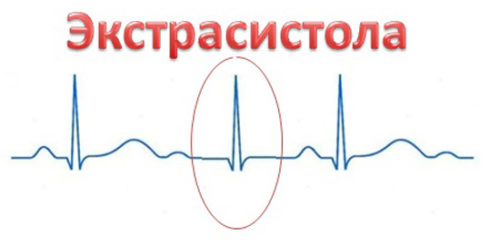
Аритмия при беременности — экстрасистолия
Экстрасистолия — это преждевременное сокращение сердца или его отделов под влиянием внеочередного импульса, который проявляется появляется не в синусовом узле, а в других отделах проводящей системы сердца.
В зависимости от места появления импульса, различают желудочковые и наджелудочковые экстрасистолы.
Проявляться экстрасистолия может ощущениями перебоев в работе сердца, чувствами удара или толчка в области сердца. Многие описывают свои ощущения как «бульканье рыбки», «кувыркание», «переворачивание». Нередко после такого толчка может проявиться ноющая боль или кратковременное сжатие за грудиной. Частая экстрасистолия может вызвать головокружение, слабость, чувство нехватки воздуха.
Экстрасистолия — самое частое нарушение ритма сердца, и именно она в основном встречается у беременных женщин. В большинстве случаев она проявляется в III триместре, когда диафрагма поднимается выше матки.
На любом сроке беременности способствовать проявлению данного вида аритмии может эмоциональное перенапряжение, заболевания нервной или эндокринной систем. Во время родов появление экстрасистолии может спровоцироваться схватками и потугами и также эмоциональной перевозбудимостью, и в этом случае симптомы исчезнут после появления малыша на свет.
В основном экстрасистолию во время беременности вызывают органические заболевания сердца (миокардит, порок сердца и пр.). Частые проявления экстрасистолии могут привести к развитию сердечной недостаточности, приступа стенокардии, мерцательной аритмии. В целом течение беременности и её исход зависят от тяжести основной патологии сердца.
Аритмия при беременности — пароксизмальная тахикардия
Проявляется у беременных женщин значительно реже, чем экстрасистолия. Может возникать во втором триместре, независимо от наличия патологий в сердце у будущей мамы.
Проявляется:
- внезапным сердцебиением,
- учащением сердечных сокращений до 200 ударов в минуту,
- ощущением дискомфорта в груди.
Если приступ никак не прекращается, то у будущей мамы могут возникнуть боли за грудиной стенокардического характера, слабость, головокружение. Если пароксизмальная тахикардия проявляется на фоне заболеваний сердца, то к симптомам могут добавиться тошнота и рвота. Приступы могут проявляться несколько раз в день, их длительность сильно варьируется — от нескольких секунд до нескольких дней подряд.
При отсутствии заболеваний сердца у беременной короткие приступы пароксизмальной тахикардии не могут оказать отрицательное влияние на плод и на течение беременности в целом. Однако затяжные приступы могут вызывать серьёзные нарушения в работе сердечка у плода, и, кроме того, может повыситься возбудимость матки, что, в свою очередь, способно привести к прерыванию беременности.

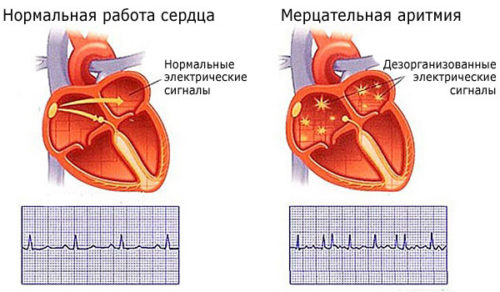
Мерцательная аритмия при беременности
Фибрилляция предсердий или мерцательная аритмия — это такой вид наджелудочкового нарушения ритма, при котором возникает некоординированная активность предсердий с нарушением их сократимости. Она сопровождается нерегулярным сокращением желудочков и неритмичным сердцебиением.
Возникает только при наличии у будущей мамы пороков сердца и, в некоторых случаях, при тиреотоксикозе. Приступы могут возникать как до наступления беременности, так и впервые появиться уже после зачатия. Иногда этот вид нарушения ритма сердца возникает после выполнения митральной комиссуротомии или при обострении ревматизма.
Различают следующие формы мерцательной аритмии:
- брадисистолическая (не более 60 ударов в минуту);
- нормосистолическая (от 60 до 90 ударов в минуту);
- тахисистолическая (свыше 90 ударов в минуту).
Во время приступа мерцательной аритмии происходит трепетание предсердий, и иногда мерцание желудочков. Это, в свою очередь, может привести к сердечной недостаточности 2 или 3 стадии.
Будущая мама может и не заметить у себя приступа аритмии, установить её сможет врач при проведении диагностических процедур. Мерцательная аритмия может усугубить сердечную недостаточность и повысить риск развития тромбоэмболий, которые, в свою очередь, могут привести к летальному исходу.
В случае, если мерцательная аритмия проявилась в первом триместре беременности, врачи, как правило, рекомендуют прерывание беременности. Начиная с 13-ой недели решение о ходе ведения беременности или о её прерывании принимает врач, исходя из общего состояния здоровья будущей мамы и плода.
Роды у беременных с мерцательной аритмией желательно проводить путём кесарева сечения. В случае, если был выбран естественный путь, подготовка и сам процесс родовой деятельности должны проводиться в условиях стационаров с отделениями реанимации и с участием кардиологов.
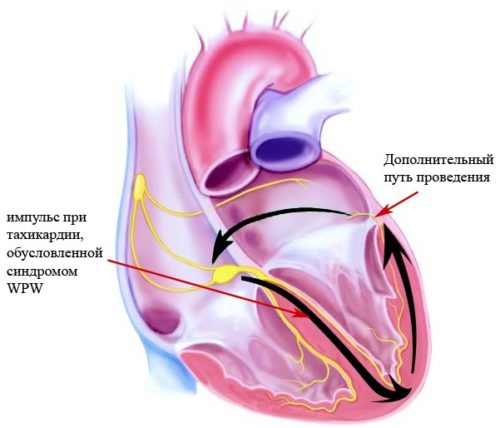
Аритмия при беременности — синдром Вольфа-Паркинсона-Уайта
Врождённое заболевание сердца, которое может протекать бессимптомно, и которое возможно обнаружить только при проведении ЭКГ. Сопровождается пароксизмальной аритмией в большинстве случаев.
Как правило, синдром WPW не несёт в себе угрозы здоровью и жизни будущей матери и плода, однако всю беременность ей придётся быть под наблюдением кардиолога, поскольку гормональный всплеск может спровоцировать проявление тех или иных сердечных аритмий, которые в сочетании с данным синдромом могут привести к непредсказуемым последствиям.
Приступ тахикардии при синдроме WPW может сопровождаться учащённым сердцебиением, слабостью, одышкой и головокружением. Может также появиться давящая или сжимающая боль за грудиной.
Аритмия при беременности: лечение
Синусовая аритмия при беременности
Лечения она, как правило, не требует — достаточно устранить причину появления аритмии (выйти на свежий воздух, отдохнуть, успокоиться) — и она пройдёт сама собой. Порой помогают успокоительные:
- настой пустырника;
- валериана.
Лекарственные препараты назначаются врачом-кардиологом индивидуально в зависимости от срока беременной, причин, вызвавших аритмию и только при наличии признаков сердечной недостаточности. Среди самых популярных препаратов:
- Дигоксин;
- Изоланид;
- Дигитоксин;
- Хлорид калия;
- Панангин.

Экстрасистолия при беременности
Редкие и единичные экстрасистолы не требуют медикаментозного лечения. Если же нарушения ритма становятся частыми и групповыми, то могут назначить следующие препараты:
- настой пустырника или валерьяны;
- Хлорид калия;
- Панангин;
- Анаприлин;
- Верапамил.
Если в составе препарата присутствует беладонна или Атропин, то он не может приниматься во время беременности.
Если экстрасистолия во время беременности вызвана передозировкой сердечных гликолизов, то для лечения необходима отмена этих препаратов и назначение Дифенина.
При политопной и групповой желудочковой экстрасистолии рекомендуется назначение таких препаратов:
- Новокаинамид;
- Лидокаин;
- Дифенин.
Пароксизмальная тахикардия при беременности
Если у будущей мамы не обнаружены никакие патологии сердца, врач может назначить ей приём успокоительных средств:
- Седуксен;
- Элениум;
- настой валерианы.
Иногда можно справиться с приступом аритмии и не прибегая к лекарственным препаратам:
- закрыть глаза и плотно надавить на глазные яблоки в течение 5-ти секунд;
- надувать воздушные шарики (можно имитировать);
- энергично помассировать сонные артерии на протяжении 10 секунд.
Если никакого эффекта данные процедуры не производят, назначаются такие препараты, как:
- Пропранолол;
- Изоптин;
- Натрия аденозинтрифосфат.
Если у будущей мамы приступ пароксизмальной тахикардии происходит на фоне заболевания сердца, его помогут купировать:
- Дигоксин;
- Строфантин.
При возникновении гипотензии беременной женщине назначают внутривенное или внутримышечное введение Новокаинамида.
При желудочковых формах пароксизмальной тахикардии прием сердечных гликозидов, Изоптина или Натрия аденозинтрифосфата противопоказан. В таких случаях рекомендуется введение Лидокаина и Новокаинамида.
Мерцательная аритмия при беременности: что делать
С помощью медикаментов справиться с мерцательной аритмией практически невозможно, но реально сгладить её последствия.
Для этих целей назначают сердечные гликолизы, способствующие устранению тахисистолии и недостаточности кровообращения. Для начала препараты принимаются в повышенных количествах, затем дозу снижают и оставляют в качестве поддерживающей терапии. Лечение в этом случае может дополняться Калия хлоридом и Резерпином.
Для снижения частоты сердечного ритма могут назначить Верапамил, а если он не помогает, то Пропранолол или Дигоксин. При пароксизме мерцательной аритмии принимают Новокаинмид, а если его недостаточно, то дополнительно назначается Панангин и Изоптин. При этом следует держать под особым контролем значения артериального давления.
Поскольку мерцательная аритмия может спровоцировать риск развития тромбоэмболии, будущей маме в обязательном порядке назначают антикоагулянты и антиагреганты, например, Гепарин, Аспирин, Курантил.
Синдром Вольфа-Паркинсона-Уайта при беременности
В некоторых случаях на усмотрение врача для лечения требуются антиаритмические препараты, либо восстановление синусового ритма с помощью электрического разряда. Порой пароксизмы купируются самостоятельно.
Новокаинамид или Пропранолол вводят при параксизме наджелудочковой тахикардии, либо проводится электроимпульсная терапия, которая является более предпочтительным вариантом.

Аритмия при беременности: диагностика
Если у женщины наблюдаются сбои в работе сердца ещё до зачатия, ей настоятельно рекомендуется включить посещение кардиолога в план мероприятий по планированию беременности. Специалист назначит ей ряд процедур для определения диагноза, на основании которого будет определён ход ведения беременности.
Если женщина уже в положении, то даже на ранних сроках возможно выявить ту или иную аритмию. Посещение терапевта или кардиолога с процедурой ЭКГ входит в стандартную схему ведения беременности, и всё, что от будущей мамы требуется — это следовать рекомендациям врача, ведущего беременность, а именно посещать необходимых специалистов и сдавать требуемые анализы в срок.
Для диагностики аритмии может потребоваться ряд процедур:
- Консультация у кардиолога. Осмотр, сбор анамнеза.
- Биохимический анализ крови и мочи натощак.
- Электрокардиография (ЭКГ).
- Суточный мониторинг ЭКГ. Некоторые случаи требуют такого вида диагностики. В этом случае будущей маме устанавливают портативный аппарат, а врач-кардиолог потом считывает с него показатели.
- Эхокардиография (ЭхоКГ).
- Магнитно-резонансная томография (МРТ). Такая диагностика проводится при невозможности выполнения всех остальных.
- УЗИ сердца. Иногда необходимо пройти и такое исследование для полноты картины.
После получения всех необходимых данных, врач ставит диагноз и назначает лечение. По возможности, немедикаментозное. Впрочем, есть ряд рекомендаций, которые в состоянии выполнить любая будущая мама в целях профилактики аритмии или облегчения её проявления.
Аритмия во время беременности: профилактика
Всегда лучше предотвратить любое заболевание, чем потом его лечить, особенно во время беременности. Потому в целях сохранения своего здоровья и обеспечения появления на свет развитого крепкого малыша, беременным женщинам рекомендуется:
- Уделять особое внимание своему рациону. В нём должны присутствовать свежие овощи и фрукты, мясо и молочная продукция. Важен и способ готовки. Известно, что еда, приготовленная на пару, несёт в себе максимум пользы. Сладкого же, копчёного, солёного и жареного на столе будущей мамы должно быть как можно меньше. Не стоит и переедать, из-за стола следует вставать чуточку голодным.
- Совершать ежедневные пешие прогулки, постоянно проветривать помещения, это обеспечит насыщение кислородом и будущей мамы, и плода; а он так необходим для нормального течения беременности и развития новой жизни.
- Делать разумные физические нагрузки. Строго говоря, если беременность протекает нормально, то противопоказаний к спорту для будущих мам нет никаких. Это и специальная гимнастика, и те же пешие прогулки, и плавание в бассейне. Но всему есть предел, нагрузки должны быть разумными.
- Выровнять свой эмоциональный фон, как бы тяжело это ни было. И в обычной жизни стрессы преследуют нас, а на фоне гормонального взрыва при беременности эмоции и вовсе могут стать неуправляемыми. Путешествия, хорошая книга, спокойная музыка, медитации — надо найти именно тот способ, который позволит успокоиться, и для каждой женщины он будет разный. Это работа над собой, и если стараться, то результат обязательно будет достигнут.
- Разумеется, надо отказаться от таких вредных привычек, как курение или распитие спиртного, в идеале, ещё на этапе планирования беременности. А если проблемы с сердечным ритмом наблюдались ещё до первой мысли о прибавлении, то кардиологи рекомендуют тщательно придерживаться здорового образа жизни всегда.
Очевидно, что рекомендации простые и каждая будущая мама в состоянии их выполнить.

Аритмия при беременности на ранних сроках
В первом триместре беременности в организме будущей мамы происходят колоссальные перемены. Процесс зарождения новой жизни и формирования у малыша жизненно важных органов и систем крайне щепетилен и не терпит лишнего вмешательства. При этом в организме будущей мамы пока что отсутствует плацента — защищающий малыша внутренний орган. Потому, чем меньше лекарств в этот период будет принято, тем лучше для всех. Беременной следует больше отдыхать, спать, бывать на свежем воздухе — словом, делать всё, чтобы не спровоцировать у себя аритмию, особенно если есть вероятность её появления.
Проявить себя на ранних сроках может синусовая аритмия, но, как мы уже знаем, она проходит сама собой, стоит лишь устранить причину её вызвавшую. Иногда мерцательная аритмия может проявить себя в начале беременности, тогда, скорей всего, врач может посоветовать делать аборт.
Беременной надо будет посетить терапевта при постановке на учёт и снять ЭКГ, которая поможет в диагностике той или иной аритмии.
Аритмия при беременности на поздних сроках
Начиная со второго триместра может выявиться пароксизмальная тахикардия, а после третьего — экстрасистолия. Все прочие аритмии также могут возникнуть на поздних сроках беременности, ведь и факторы, провоцирующие их, также могут появиться после второго триместра. Отёки, одышка, нехватка кислорода, повышенный аппетит — всё это может спровоцировать нарушение сердечного ритма.
Поскольку начинает функционировать плацента, у малыша уже сформированы органы и системы, его сердечко отбивает свой ритм, принимать лекарства уже становится безопаснее, чем было раньше. Однако во время беременности большая часть из них находится под запретом, и врач обязан учесть положение пациентки при назначении ей сердечных препаратов. Мы уже говорили о том, что если беладонна или Атропин присутствуют в составе лекарственного препарата, то принимать его будущей маме ни в коем случае нельзя.

Аритмия при беременности: отзывы о препаратах
На форумах будущие мамы активно обсуждают кому и что помогло справиться с аритмией во время беременности. Вот небольшой обзор самых популярных лекарственных препаратов:
- Дигоксин рекомендуют 100% из 4 человек, эффективные и недорогие.
- Панангин рекомендуют 93% из 80 человек, также эффективные и недорогие. Однако не всем помогает, у кого-то побочные действия, но таких людей очень мало.
- Анаприлин рекомендуют 100% из 19 человек. Быстрый эффект, низкая цена, высокая эффективность.
- Верапамил рекомендуют 100% 7 человек. Препарат может вызывать аллергию и побочные действия.
- Седуксен рекомендуют 50% из 2 человек. Успокаивает, но вызывает привыкание.
- Элениум рекомендуют 100% из 2 человек. Много побочных эффектов, вызывает привыкание.
- Анаприлин рекомендуют 84% из 39 человек. Высокая эффективность, но много побочных эффектов. Риск сжечь слизистую языка.
- Дигоксин рекомендуют 100% из 4 человек. Недорого, эффективно, но может вызывать головокружения и прочие побочные эффекты.
- Курантил рекомендуют 64% из 30 человек. Некоторые сомневаются в эффективности и ругают препарат за высокую стоимость. В то же время, остальным препарат помог и не вызвал ни одного побочного действия.
Следует понимать, что препараты, направленные на регулировку ритма сердца могут скрывать в себе многие побочные эффекты, однако, порой, без них не обойтись никак. Сложно сказать, какой конкретно препарат подойдёт той или иной беременной женщине, но ей об этом и не придётся думать. Это задача врача, ведущего беременность. Только оценив общую клиническую картину, установив причины и тип аритмии, степень риска её воздействия на плод и здоровье будущей мамы, а также принимая во внимание срок беременности, доктор сможет подобрать правильное лечение.

Аритмия при беременности: что в итоге
В большинстве случаев аритмия не несёт в себе угрозу здоровья и жизни матери и плода. Разумеется, если она не вызвана серьёзными заболеваниями сердца или развитием тяжёлых пороков и беременной.
В любом случае, мероприятия по планированию помогут заранее скорректировать ход ведения беременности и подготовить женский организм к предстоящему событию максимально тщательно так, чтобы процесс вынашивания малыша был лёгким, комфортным и не вызывал чрезмерной нагрузки ?
