Где делают проколы при аппендиците


Чаще всего воспаление червеобразного отростка слепой кишки – аппендицит – лечат хирургическим путем, то есть удаляют. В классическом варианте удаление проводится через разрез на животе. Такая процедура имеет много минусов:
- после операции в брюшной полости может начаться спаечный процесс;
- восстановление после операции требует нахождения человека в стационаре и занимает много времени;
- сам процесс восстановления является болезненным для пациента (главным образом из-за наличия швов);
- может развиться осложнение в виде нагноения швов;
- на животе остается рубец длиной 10-15 см.
Современная хирургия признает более целесообразным проводить операцию по удалению аппендицита через прокол. На медицинском языке эта процедура называется «лапароскопическая аппендэктомия» и по сравнению с классической операцией она имеет много преимуществ:
- менее травматична (вместо 10-сантиметрового разреза на животе делается всего 3 прокола);
- позволяет подспудно провести диагностику внутренних органов;
- не грозит пациенту риском появления спаек (это особенно важно для женщин, поскольку спаечный процесс в малом тазу может привести к бесплодию);
- после удаления на коже остаются 3 незаметных рубца.
Как проходит операция
Как и любая полостная операция, удаление аппендицита лапароскопическим методом происходит под общим наркозом. На животе делается 3 прокола:
- в области пупка (туда вводится видеокамера);
- в левой нижней части живота;
- справа на животе, в предположительном месте воспаления.
Все разрезы размером не больше 5-10 мм. Процедура выполняется специальными лапароскопическими инструментами, а все происходящее отображается на мониторе. Хирурги находят воспаленный аппендикс, аккуратно перевязывают его, отрезают и выводят через одно из отверстий на животе.
Иногда уже после введения камеры выясняется, что диагноз был поставлен неверно, и причиной болей является не аппендицит, а заболевание с очень похожей клинической картиной. Чаще всего такое бывает у женщин при гинекологических проблемах (например, при разрыве кисты яичника). В этом случае аппендикс не удаляют, а проколами пользуются для диагностики состояния органов брюшной полости и малого таза. При проведении классической операции в аналогичном случае аппендикс все равно удаляют, хотя, как уже было сказано выше, для женщин это не безопасно.
После операции по удалению аппендикса через прокол практически не бывает осложнений, пациента отпускают домой через 1-2 дня, а через неделю только снимают швы.
Если аппендицит осложнен
Осложнения при аппендиците возникают тогда, когда аппендикс разрывается. В самом простом случае воспаление распространяется на ближайшие ткани, в худшем случае начинается воспаление брюшины – перитонит. Некоторые хирурги до сих пор придерживаются мнения о том, что осложненный аппендицит нельзя оперировать через прокол. Лапароскопическая хирургия уже имеет успешный опыт проведения таких операций, но этот вопрос до сих пор остается спорным. При разлитом перитоните от лапароскопического удаления лучше отказаться, поскольку нужно проводить тщательную чистку брюшной полости.
Показания и противопоказания к оперированию аппендицита через проколы
Вопрос о проведении лапароскопической процедуры решается на основании наличия и отсутствия показаний и противопоказаний к ней.
Показаниями к удалению аппендикса через проколы являются:
- необходимость подтвердить диагноз «острый аппендицит» перед проведением операции (лапароскопическая диагностика позволяет с минимальными рисками для пациента подтвердить диагноз и в случае необходимости сразу провести аппендэктомию);
- ожирение II-III степени (делать разрез тканей на фоне ожирения затруднительно и чревато осложнениями);
- сахарный диабет (при стандартном разрезе есть риск развития гнойного воспаления раны);
- наличие спаек в органах малого таза.
Противопоказания к лапароскопической операции:
- наличие осложнений при аппендиците (условное противопоказание);
- сердечные заболевания, обструктивные заболевания легких.
Удаление аппендицита через естественные отверстия
Одним из вариантов удаления воспаленного аппендикса через проколы является оперирование через естественные отверстия: рот или влагалище. Опыт проведения таких процедур имеется в основном у западных хирургов, но в настоящее время от такого способа оперировать аппендицит отказались.
При проведении операции через рот инструменты через ротовое отверстие вводятся в желудок, там делается прокол, и через него удаляется аппендикс. При операции через влагалище введение инструментов и прокол делается именно там.
Преимуществом таких операций было отсутствие рубцов на коже, но косметический эффект и после обычных лапароскопических операций достаточно высок. Инструменты для проведения операций через естественные отверстия очень дорогие, поэтому проведение таких операций оказалось не целесообразным.
Источник
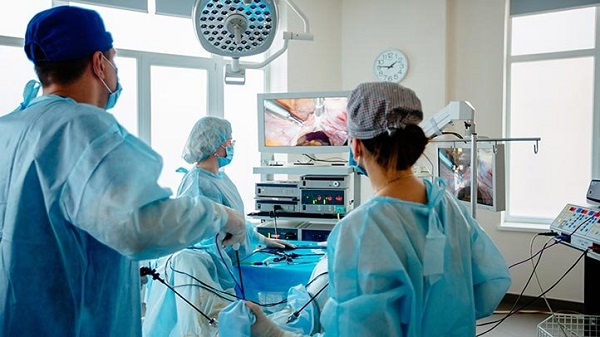
При лапароскопической операции по удалению аппендицита хирург вместо полостного разреза делает 3 прокола в области живота и через них вводит аппаратуру. Лапароскопия завершается быстрее, чем классическая резекция отростка и оставляет едва заметные шрамы. Ниже описано как проводится лапароскопическая операция при аппендиците и особенности послеоперационного периода.
Характеристика метода
Лапароскопическая аппендэктомия – это малоинвазивный метод хирургического вмешательства, который позволяет удалить воспаленный аппендикс с минимальной травматичностью. Во время операции хирург пользуется лапароскопом, или эндоскопом, который проникает в брюшную полость через сантиметровое отверстие на животе пациента.
Лапароскоп – это оптическая трубка из металла с видеокамерой, которая содержит 2 оптических канала. По одному из них проводится свет, который облегчает видимость оперируемой области. По второму изображение брюшной полости подводится к камере. Наружный рабочий диаметр прибора – 10 мм.
Кроме лапароскопа при операции по удалению аппендицита используются:
- осветитель;
- зажимы;
- щипцы;
- электрокоагулятор;
- инсуфлятор.
 Полученное с лапароскопа изображение подается на видеомонитор и становится доступным для хирургов, выполняющих операцию
Полученное с лапароскопа изображение подается на видеомонитор и становится доступным для хирургов, выполняющих операцию
Показания к проведению
Лапароскопическая операция аппендицита проводится, если классическая полостная аппендэктомия не может быть проведена из-за плохого состояния здоровья пациента. Такой метод удаления воспаленного червеобразного отростка практикуется при остром и хроническом процессе.
Показания к проведению аппендэктомии малоинвазивным способом:
- Мукоцеле (кистообразное расширение червеобразного отростка).
- Карциноидные опухоли.
- Доброкачественные опухолевые новообразования.
- Желание пациента избежать грубого длинного шрама, который остается после полостного удаления аппендикса.
- Патологии, которые повышают риск гнойных осложнений после классического оперативного вмешательства. К ним относятся отклонения в функционировании эндокринной системы (сахарный диабет, ожирение).
- Малый возраст пациента. Благодаря малой инвазивности операции спаечный процесс не развивается.
- Невозможность подтвердить или исключить воспаление в червеобразном отростке.
Лапароскопическое удаление аппендицита проводится у молодых женщин детородного возраста, при подозрение на воспалительный процесс в брюшной полости, которое не удается дифференцировать от гинекологических патологий. В отличие от стандартной полостной операции, лапароскопический метод доступа не становится причиной спаечного процесса, который вызывает бесплодие.
Противопоказания
Удаление аппендицита лапароскопическим методом противопоказано при:
- низкой свертываемости крови;
- патологии сердечной мышцы и сосудов;
- болезни печени и почек;
- запущенном перитоните;
- повышенной плотности гнойных масс, сконцентрированных внутри воспаленного аппендикса;
- накоплении газов в червеобразном отростке;
- спаечных процессах.
Удаление аппендикса лапароскопическим методом не проводится у женщин в последнем триместре беременности. Относительное противопоказание к операции – преклонный возраст пациента.
Преимущества
По сравнению с классическим методом хирургического удаления воспаленного аппендикса, у техники лапароскопической аппендэктомии несколько достоинств:
- низкая травматичность внутренних органов;
- отсутствие больших шрамов на коже;
- реабилитация проходит быстрее;
- низкий риск осложнений после аппендицита;
- возможность определить сразу, не потребуется ли еще одна операция в брюшной полости.
Если операция была выполнена правильно, то прогноз всегда благоприятный. Пациент быстро идет на поправку и при соблюдении рекомендаций врача вскоре покидает больницу.
Операция по удалению аппендицита, видео:
Подготовка и выполнение аппендэктомии
Перед операцией по удалению аппендицита методом лапароскопии врачи подготавливают пациента:
- Ставят клизму и опорожняют мочевой пузырь катетером.
- Проводят забор крови для анализа на ВИЧ и RW (сифилис).
- Внутривенно вводят глюкозу капельным методом.
- Проводят электрокардиограмму (пациентам с отклонениями в работе сердечно-сосудистой системы).
- Для женщин проводится гинекологический осмотр, чтобы исключить воспалительные процессы репродуктивных органов.
- Обрабатывают участок брюшной полости дезинфицирующим раствором.
Перед операцией вводится анестезия. В зависимости от состояния пациента – общая или местная. Общий наркоз предпочтительнее, так как под местной анестезией нет возможности расслабить мышцы брюшной стенки.
Ход операции при аппендиците с использованием эндоскопического прибора
| Этап | Действия |
| Подготовительный | • Пациента располагают на операционном столе, который отклоняют влево, чтобы облегчить доступ к оперируемой зоне • Кожные покровы живота обрабатывают антисептиком |
| Первый прокол | • В первый прокол возле пупка вводят иглу. Ее функция – нагнетать газ в брюшную полость для более удобного выполнения хирургических манипуляций • В этот же надрез вводят первый троакар (хирургический инструмент в виде полой трубки) для лапароскопа |
| Второй прокол | • Ниже пупка делают второй надрез. В него вводят еще одну трубку, с помощью которой осматривают воспаленный аппендикс и оценивают состояние соседних органов |
| Третий прокол | • Рядом с первым проколом делают третий, для введения троакара, чтобы достичь области воспаленного червеобразного отростка • Воспаленный аппендикс захватывают и приподнимают к стенке живота • Брыжейку пересекают коагулятором, затем накладывают шов или клипсу • Воспаленный червеобразный отросток извлекают наружу через троакар, не допуская его контакта с другими органами или брюшиной • Культю аппендикса обрабатывают, а затем погружают в слепую кишку и фиксируют швами или металлическими клипсами |
| Завершающий | • Вновь осматривают брюшную полость. При необходимости дренируют или коагулируют кровоточащие сосуды • Сшивают кожные проколы |
То, сколько длится операция по удалению аппендикса методом лапароскопии, зависит от течения воспалительного процесса. Если болезнь не осложнена, то манипуляция продолжается около получаса. Длительность операции по удалению аппендицита в остальных случаях увеличивается.
Вероятные последствия
Осложнения аппендицита возникают после операции или во время ее проведения. В ходе проведения хирургической манипуляции может произойти:
- повреждение кишки троакаром;
- пересечение органа лигатурой;
- повреждение аппендикулярной артерии;
- ожог поверхности слепой кишки коагулятором;
- резкое снижение давления из-за введения газа в брюшную полость.
Какие могут быть осложнения после удаления аппендицита методом эндоскопии зависит не только от мастерства хирурга. Если пациент не придерживался рекомендаций реабилитационного периода, то повышается риск:
- кровоизлияния в брюшную полость;
- грыжи передней стенки живота;
- перитонита;
- накопления гноя в подкожных ранах;
- некроза культи удаленного аппендикса;
- вторичного инфекционного процесса в результате присоединения патогенных микроорганизмов.
Если у пациента ранее проводились эндоскопические операции на внутренних органах, то при аппендэктомии существует высокий риск их повреждения из-за спаек.
Реабилитационный период
Восстановление после аппендицита, удаленного лапароскопическим методом, происходит быстрее, чем после классической открытой операции.
Пациент остается в стационаре от 3 до 7 дней. В этот период проводится терапия антибактериальными препаратами для профилактики инфекционных осложнений, а также введение капель с поддерживающими глюкозными растворами.
 В первые сутки после удаления воспаленного аппендикса в области проколов может возникать боль. Это естественное явление. Чтобы подавить болевой синдром, пациенту дают анальгетики.
В первые сутки после удаления воспаленного аппендикса в области проколов может возникать боль. Это естественное явление. Чтобы подавить болевой синдром, пациенту дают анальгетики.
Кожные швы снимают через 7-10 дней. До их устранения нельзя принимать душ и ванну, купаться в бассейне и открытых водоемах. В этот период гигиенические мероприятия ограничиваются протиранием тела тряпкой, смоченной водой. Вставать и немного ходить можно уже на следующий день после операции.
В период восстановления после удаления аппендицита пациенту следует придерживаться рекомендаций:
- отказаться от повышенных физических нагрузок (включая спорт) на 2 месяца;
- питаться с соблюдением щадящей диеты;
- не употреблять алкоголь минимум 1,5-2 месяца;
- отказаться от курения минимум на трое суток;
- не подвергать тело воздействию прямых ультрафиолетовых лучей;
- соблюдать половой покой в течение недели.
Срок реабилитации после эндоскопической операции – 14-30 дней.
Режим питания
Щадящая диета после лапароскопии аппендицита ускоряет восстановление. Первые несколько дней после эндоскопического удаления отростка можно есть приготовленные на пару или отваренные продукты. Блюда подаются только в жидком или протертом виде, теплыми. Нельзя есть холодную или горячую еду.
Под запретом:
- молоко и жирные кисломолочные продукты;
- сдобная выпечка;
- хлеб в свежем виде;
- хлеб из ржаной муки;
- жирное мясо, птица, рыба;
- грибы;
- крупяные гарниры;
- яйца, приготовленные любым способом, кроме отваривания всмятку;
- овощи с грубой клетчаткой (белокочанная капуста);
- макаронные изделия;
- бобовые;
- копчености;
- консервы;
- полуфабрикаты;
- кондитерские изделия.
Кофе и чай, а также сладкие напитки с газом также запрещены. Фастфуд, соленые и жирные закуски под запретом.
В ходе операции лапароскопической аппендэктомии выполняется аккуратное удаление воспаленного фрагмента. При этом процесс контролируется при помощи миниатюрной видеокамеры. Это современный и менее травматичный метод лечения аппендицита по сравнению с классической полостной операцией. Реабилитационный период сокращается, как и риск заработать осложнение после операции.
Будьте здоровы!
[Всего: 0 Средний: 0/5]
Источник
Единственный метод лечения больных с острым аппендицитом – это раннее экстренное хирургическое вмешательство. Чем раньше вырезают воспаленный аппендикс, тем меньше риск развития осложнений, угрожающих жизни пациента. Называется операция по удалению аппендицита аппендэктомией.
Острые заболевания органов брюшной полости проявляются абдоминальной болью, рефлекторной рвотой, нарушением отхождения кишечного содержимого, напряжением брюшных мышц. На начальной стадии болезни определить причину клиники бывает достаточно сложно, поскольку большинство патологий не имеют специфических симптомов.
Дифференциальная диагностика проводится между острым аппендицитом и острыми заболеваниями желудка (гастритом, перфорацией язвы, пищевой токсикоинфекцией), желчного пузыря и поджелудочной железы, кишечника, женской репродуктивной системы, урологическими патологиями. Симптоматика острого аппендицита схожа с клиникой острого диафрагмального плеврита, заболеваниями сердца.
Почему вырезают аппендицит сразу, а не проводят медикаментозное лечение? Дело в том, что воспаление быстро распространяется на все слои червеобразного отростка и уже спустя сутки гнойное содержимое может просачиваться через стенку органа в стерильную брюшную полость, что вызывает местный перитонит.
Кроме того, инфекция по лимфатическим путям разносится к другим органам, из-за чего формируются полости, заполненные гноем (их называют абсцессами). Операция аппендицита должна начаться в течение нескольких часов после постановки диагноза. Единственным противопоказанием к проведению операции является образование ограниченного аппендикулярного инфильтрата.
При данном осложнении измененный воспалением червеобразный отросток срастается с прилегающими органами и образуется конгломерат, при разделении которого велика вероятность повреждения кишечника, большого сальника и прочих органов. При аппендикулярном инфильтрате проводится консервативная терапия и выбирается выжидательная тактика. Операция по удалению аппендицита проводится через 7-10 дней после рассасывания инфильтрата.
Техника операции
Удаление аппендицита может проводиться под местной анестезией или под общим наркозом. Если при аппендэктомии по медицинским показаниям нельзя применять интубационный наркоз с миорелаксантами, то проводится местная инфильтрационная анестезия раствором новокаина, которую, при необходимости, сочетают с нейролептанальгезией.
При легкой форме острого аппендицита (при которой операция непродолжительна) можно сделать масочный наркоз с использованием мышечных релаксантов. Вырезание аппендикса выполняется традиционным или лапароскопическим способом. Какой именно доступ будет выбран, зависит от нескольких факторов.
Как правило, если операция проводится экстренно, то необходим широкий доступ, который дает возможность осмотреть большую область брюшной полости и исключить прочие патологии, способные вызвать подобную симптоматику. Выбор в пользу лапаротомии делается при атипичном расположении отростка, а также при выраженном спаечном процессе.

На фото справа шрам при лапароскопии, а слева шрам после традиционного разреза
Лапароскопия
Если для удаления аппендикса выбран лапароскопический доступ, то на передней брюшной стенке делается несколько небольших разрезов или (сейчас можно делать и через один прокол), через которые в брюшную полость вводят эндоскопические инструменты, позволяющие осуществлять медицинские манипуляции и визуально следить за ходом операции.
Такой способ хоть и является менее травматичным и требует меньше времени на послеоперационное восстановление, однако он ограничивает доступ и не позволяет провести осмотр большой площади брюшной полости. Можно ли проводить операцию таким, способом решает врач.
Операция включает в себя несколько этапов:
- осмотр брюшной полости и выявление прочих патологий;
- пересечение брыжейки;
- лигирование и отсечение аппендикса;
- обработка культи червеобразного отростка;
- санация брюшной полости;
- ушивание раны.
Традиционный способ
Чаще всего при неосложненном аппендиците делается косой разрез Волковича-Дьяконова. Он удобен тем, что соответствует проекции слепой кишки и при нем не рассекаются нервы и мышцы, соответственно, не нарушается их трофика и иннервация, что снижает риск образования в этом месте грыж, однако, доступ при таком разрезе достаточно ограничен.
Если отросток расположен атипично, распространился гнойный перитонит или есть вероятность, что гнойный экссудат появится из других органов или требуется более широкая ревизия органов брюшной полости, то делают разрез по Леннандеру. Поперечный доступ можно, при необходимости, расширить медиально, сделав пересечение прямой мышцы живота.
Во время беременности на первом триместре обычно выбирают доступ по Волковичу-Дьяконову, а во втором и третьем триместрах этот доступ не всегда полный, поэтому, чем больше срок гестации, тем выше делают разрез. На поздних сроках у беременных разрез делают чуть выше подвздошной кости. Если диагноз вызывает сомнение или развился разлитой перитонит, то показана нижнесрединная лапаротомия.
Лапароскопия может быть применена только до 16-17 недели беременности.
При неосложненном аппендиците хирург делает косой (переменный) разрез в правой паховой области длинной в 7-8 см и послойно вскрывает переднюю спинку живота. Сначала рассекают кожу, затем подкожную клетчатку и поверхностную фасцию. Параректальная лапаротомия по Лендеру предполагает разрез по краю прямой мышцы живота длиной в 8-10 см рассекается кожа, подкожная клетчатка, поверхностная фасция, стенки влагалища.
Края раны раздвигают острыми крючками. Становится виден апоневроз наружной косой мышцы живота, его приподнимают инструментом и делают в нем маленький разрез для того чтобы отслоить от мышц, а затем апоневроз рассекают на всей протяженности кожной раны.
После того как раздвинуты мышечные волокна, захватывают брюшину специальным пинцетом и приподнимают ее, чтобы просмотреть, не схватили ли орган вместе с ней, а затем ее разрезают.
Если операция проводится под местным обезболиванием, то париетальную брюшину дополнительно предварительно обрабатывают новокаином. В ране по сероватому цвету, отсутствию брыжейки и сальниковых отростков, лентам определяют слепую кишку. Её кладут на переднебоковую стенку живота и отгораживают марлевыми салфетками.
Зажимом захватывают брыжейку аппендикса и, накладывая зажимы, за несколько движений отсекают брыжейку отростка. После этого червеобразный отросток, который находится между двумя зажимами, отсекается. Слизистую ткань культи вырезанного отростка протирают дезинфицирующим раствором, а саму культю укладывают в стенку слепой кишки с помощью предварительно наложенного кисетного шва.
Придерживая концы кисетного шва, накладывают S-образный шов. Если аппендикулярный инфильтрат обнаружен только во время хирургического вмешательства, то червеобразный отросток не удаляется, а делается дренаж и вводятся антибиотики в брюшную полость.
Концы раны брюшной стенки разводят тупыми крючками и слепую кишку возвращают в брюшную полость. После этого проводится ревизия брюшной полости (проверяется, герметичен ли шов, есть ли кровотечение из брыжейки, брюшная полость исследуется на присутствие крови или содержимого) и брюшную полость послойно закрывают.

Этапы операции при аппендэктомии
Детям до трех лет проводят лигатурную апендэктомию, то есть культю червеобразного отростка только перевязывают, но не погружают в слепую кишку. Данный метод ускоряет время проведения операции, снижает риск разрыва стенки слепой кишки и изменения илеоцекального клапана (при наложении кисетного шва тонкая кишечная стенка может порваться, также врач может задеть близко расположенный у детей илеоцекальный клапан).
Мероприятия при осложнениях
Если из аппендицита гнойное содержимое проникло в брюшную полость, то кроме аппендэктомии необходимо провести первичную санацию брюшной полости, декомпрессию кишечника, а также дренирование брюшной полости для последующих санаций. Делается срединная лапаротомия или разрез Волковича-Дьяконова.
После удаления аппендицита в случае паралитической кишечной непроходимости проводят назоинтестинальую интубацию. Затем делается промывание брюшной полости, необходимо полностью убрать гной и фибриновые пленки. После этого делают дренаж, обеспечивающий беспрепятственный отток жидкости из брюшной полости, и ушивают операционную рану.
В большинстве случаев брюшную полость при аппендэктомии зашивают наглухо. Однако, к примеру, при перфоративном аппендиците, когда в брюшной полости есть выпот, то необходимо вставить тонкую резиновую трубочку, чтобы вводить внутрибрюшинно антибиотики.

Продолжительность вмешательства
Сколько длится операция по удалению аппендицита, зависит от нескольких факторов. Первое, что нужно учитывать это выбранный доступ в брюшную полость. Он может быть лапароскопическим и лапаротомическим, а сама аппендэктомия может быть трансвагинальной или трансгастральной.
Также на продолжительность операции влияет стадия аппендицита и возникшие осложнения. При неосложненном остром аппендиците длится операция 40-60 минут. Если гнойное содержимое проникло в брюшную полость и развился ограниченный перитонит, то дополнительно будет проводиться первичная санация, декомпрессия кишечника, дренирование брюшной полости, на что потребуется дополнительное время.
В этом случае операция будет длиться не менее двух часов. В ходе операции могут быть обнаружены спайки, которые затрудняют доступ к необходимой анатомической области. Увеличить временные затраты может и атипичное расположение отростка и обнаружение других патологий в брюшной полости, например, грыжи, дивертикула, опухоли.

Около двух часов будет длиться оперирование, если больному меньше трех лет
Послеоперационный период
Ведение больных в послеоперационном периоде во многом определяет результаты оперативного вмешательства. Особенно это касается больных с деструктивными формами острого аппендицита. Активность больных после проведенной операции предупреждает формирование многих осложнений.
При неосложненных формах болезни состояние больных обычно удовлетворительное и в послеоперационный период в каком-либо специальном лечении человек не нуждается. После операции пациенту можно поворачиваться на бок, изменять положение тела, глубоко дышать, откашливаться, то есть не бояться повышения внутрибрюшного давления. Подниматься с кровати желательно постепенно.
В первый день больной может садиться в постели и немного ходить. Чтобы избежать пареза кишечника и ускорить восстановление нормальной работы пищеварительной системы, необходимо начинать ранее питание. Больным назначается диета и можно употреблять только легкоусваиваемую пищу, которая не дает больную нагрузку на желудочно-кишечный тракт. А через шесть дней после хирургического вмешательства можно переходить на общий стол.
У большинства больных самостоятельный стул после аппендэктомии возникает только на 4-5 день. В первые двое суток обычно происходит задержка газов из-за пареза кишечника, данный симптом проходит, как правило, самостоятельно. У некоторых пациентов отсутствует самостоятельное мочеиспускание, поскольку они не могут мочиться лежа. В этом случае вставляется катетер.
В послеоперационный период могут возникнуть осложнения со стороны:
- операционной раны (гематома, инфильтрат, нагноение, расхождение шва, лигатурный свищ, кровотечение из раны в брюшной стенке);
- брюшной полости (инфильтрат, абсцесс, местный или разлитой перитонит);
- желудочно-кишечного тракта (кровотечения, кишечные свищи, кишечная непроходимость);
- сердечно-сосудистой системы (эмболия легочной артерии, сердечно-сосудистая недостаточность, тромбофлебит, пилефлебит);
- дыхательной системы (бронхит, пневмония, плеврит, абсцесс и гангрена легких, ателектаз);
- выделительной системы (задержка урины, цистит, пиелит, нефрит).

О появлении каких-либо симптомов необходимо сразу же информировать лечащего врача
Осложнения чаще всего возникают, если операция на аппендицит проводилась на 2-5 день после возникновения клиники, поскольку патологический процесс уже вышел за пределы червеобразного отростка. Удаление аппендицита считается несложной операцией. Вырезание воспаленного червеобразного отростка может длиться 40-60 минут, если же возникли осложнения, то оперируют до двух часов.
Подготовка к хирургическому вмешательству требуется, если у больного есть сопутствующие патологии, например, сердечно-сосудистая недостаточность. Способы удаления воспаленного органа бывают различными, наиболее подходящий метод аппендэктомии подберет врач после изучения клиники, анамнеза и снимков больного.
Источник
