До и после пластической операции аппендицита
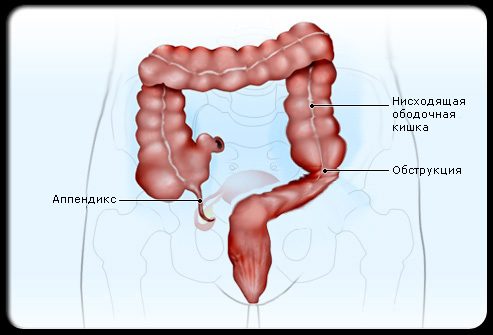
Аппендикс – это небольшой мешкообразный отросток, размещенный в начальной части толстой кишки (слепой кишке) в нижней правой части живота.

Аппендикс
Лимфатические ткани в аппендиксе помогают иммунным функциям. Другое название аппендикса – червеобразный отросток. Аппендикс – убежище для бактерий.
Что такое аппендицит?
Суффикс «-ит» означает воспаление, так что аппендицит – это воспаление аппендикса. Аппендицит развивается, когда слизь, стул или их комбинация блокирует отверстие червеобразного отростка, которое ведет в слепую кишку.
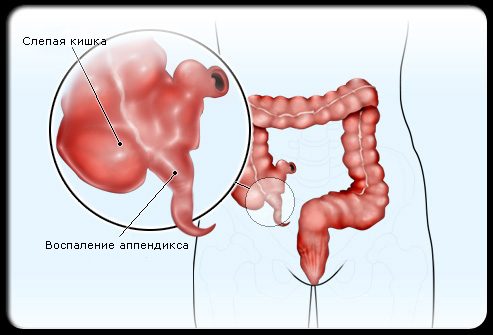
Что такое аппендицит?
В замкнутом пространстве развиваются бактерии, которые инфицируют слизистую оболочку аппендикса. Если воспаление и закупорка достаточно тяжелые, ткани аппендикса могут отмирать и даже разрываться, что приводит к неотложной медицинской ситуации.
Кто страдает от аппендицита?
У любого человека может развиться аппендицит, но он наиболее часто наблюдается у людей в возрасте между 10 и 30 годами. Например, у около 7% жителей развивается аппендицит в течение их жизни.

Кто страдает от аппендицита?
Очень маленькие дети и пожилые люди имеют повышенный риск развития осложнений аппендицита. Необходимо раннее установление диагноза и правильное лечение заболевания, особенно в уязвимых группах населения.
Каковы наиболее частые осложнения аппендицита?
Задержка с установлением диагноза и лечением аппендицита повышает риск развития осложнений. Одно из потенциальных осложнений – перфорация – может привести к накоплению гноя (абсцессу) вокруг червеобразного отростка или инфекционному процессу, который распространяется по всей брюшной полости и тазу (перитонит).
Диагностика аппендицита
Необходимо провести оперативное вмешательство сразу после установления диагноза аппендицита. Длительная задержка между установлением диагноза и лечением (операцией) повышает риск перфорации. Например, риск развития перфорации через 36 часов после возникновения первых симптомов аппендицита составляет 15% или больше.
Какие еще есть осложнения аппендицита?
Иногда воспаление, связанное с аппендицитом, служит препятствием для функционирования мышечных волокон в кишечнике и влияет на перемещение его содержимого.

Осложнения аппендицита
Когда жидкость и газ накапливаются в части кишечника над местом блокирования, могут возникнуть тошнота, рвота и вздутие живота. В этих случаях постановка назогастрального зонда – трубка, которая вводится через нос и продвигается по пищеводу в желудок и тонкую кишку – может быть необходимой для отвода содержимого, которое не может пройти.
Каковы симптомы аппендицита?
Одним из первых симптомов аппендицита является боль в животе, которую трудно локализовать. Люди с аппендицитом обычно испытывают боль в центральной части живота.
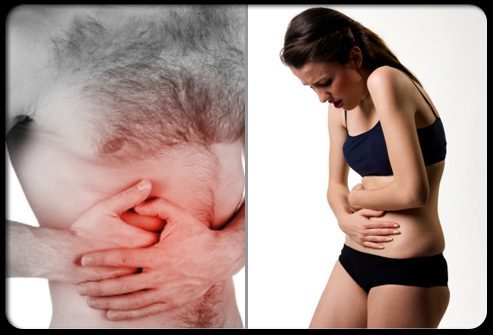
Симптомы аппендицита
Еще одним ранним симптомом аппендицита является потеря аппетита. Тошнота и рвота могут возникнуть в начале заболевания, или на поздних стадиях его развития в результате кишечной непроходимости.
Как диагностируется аппендицит?
Врачи диагностируют аппендицит, основываясь на симптомах пациента и результатах физикального обследования. Человек с аппендицитом обычно испытывает не умеренную или сильную боль, когда врач легко нажимает на правую нижнюю часть живота.

Диагностика и симптомы аппендицита
Потенциальным признаком перитонита является симптом Щеткина-Блюмберга – усиление боли в животе при быстром снятии руки врача с передней брюшной стенки после надавливания.
Как лечат аппендицит?
Хирургическое удаление червеобразного отростка называется аппендэктомией. Пациенту с подозрением или подтвержденным аппендицитом до и после операции назначаются антибиотики.
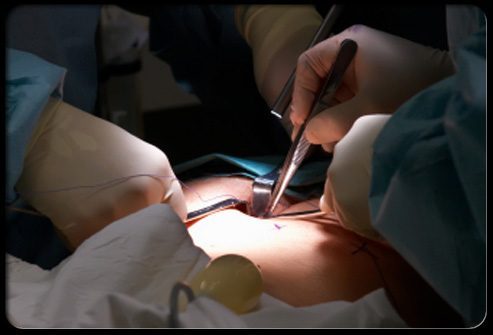
Лечение аппендицита
Аппендэктомию можно провести лапароскопически, когда специальные хирургические инструменты вводятся в живот через несколько маленьких разрезов. Ниже шаг зашагом описано проведение этой операции.
Аппендэктомия: этап 1 из 8
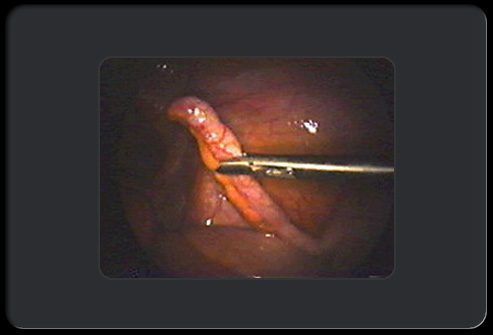
Аппендэктомия: этап 1 из 8
Это изображение показывает нормальный аппендикс у пациентки, перенесшей операцию по поводу инфекции в ее репродуктивной системе. Поскольку аппендикс не играет никакой известной роли, хирург удалил его, чтобы предотвратить развитие аппендицита в будущем.
Аппендэктомия: этап 2 из 8
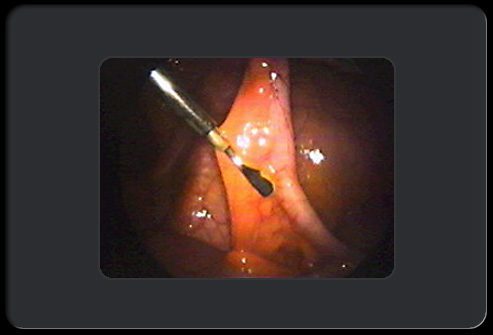
Аппендэктомия: этап 2 из 8
Для того, чтобы удалить аппендикс, хирург отделяет его от брыжейки, которая является тканью, что доставляет кровь в эту область. Для прижигания кровеносных сосудов и предупреждения кровотечения при помощи инструмента под названием биполярные щипцы используют электрический ток.
Аппендэктомия: этап 3 из 8
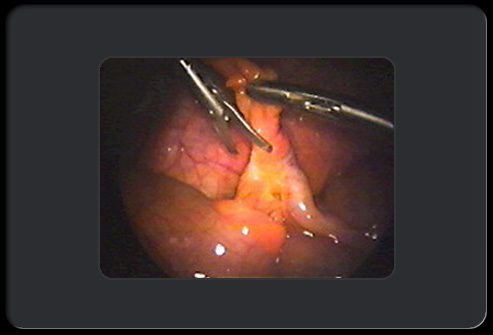
Аппендэктомия: этап 3 из 8
На следующем этапе хирург использует ножницы, чтобы отрезать аппендикс от брыжейки. Хирург чередует прижигание кровеносных сосудов (для предотвращения кровотечения) и отрезание для полного отделения аппендикса от окружающих тканей, оставляя только его соединение с толстой кишкой.
Аппендэктомия: этап 4 из 8
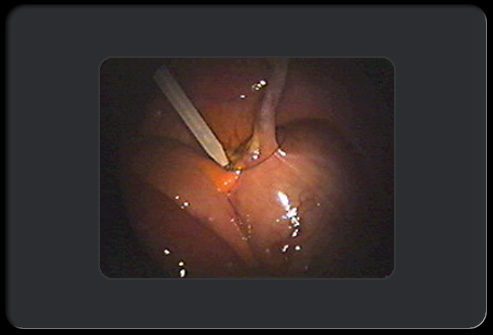
Аппендэктомия: этап 4 из 8
На следующем этапе хирург накладывает шов на основание аппендикса, чтобы перевязать его.
Аппендэктомия: этап 5 из 8
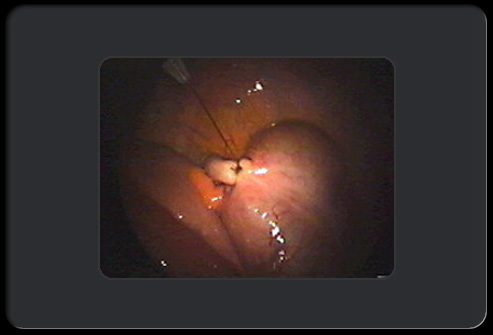
Аппендэктомия: этап 5 из 8
Хирург затягивает шов и завязывает с помощью рыбацкого узла, который можно затянуть больше, но он не может самостоятельно ослабнуть.
Аппендэктопия: этап 6 из 8
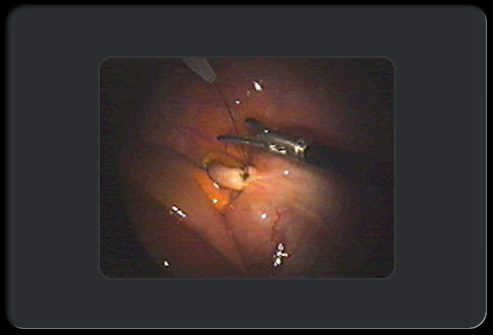
Аппендэктопия: этап 6 из 8
Затем хирург использует ножницы, чтобы отрезать нитку над узлом.
Аппендэктомия: этап 7 из 8
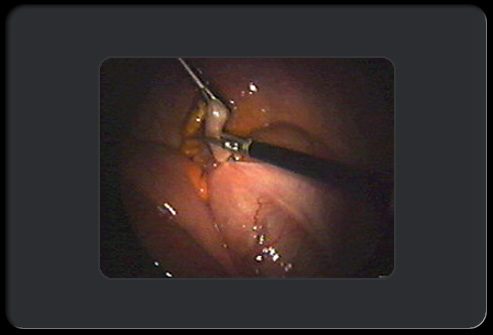
Аппендэктомия: этап 7 из 8
Хирург ножницами отрезает аппендикс над швом.
Аппендэктомия: этап 8 из 8
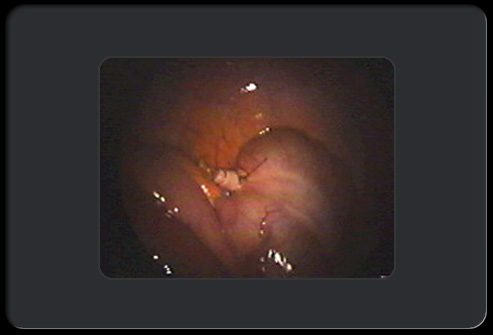
Аппендэктомия: этап 8 из 8
Хирург и его ассистенты проводят заключительный осмотр операционной области, чтобы удостовериться в отсутствии кровотечения.
Есть ли осложнения и/или долгосрочные последствия аппендэктомии?
Инфекция в хирургическом поле – наиболее частое осложнение, связанное с аппендэктомией. При не тяжелой инфекции могут присутствовать покраснение и боль. Инфекционный процесс умеренной тяжести может иметь более тяжелые симптомы. Для лечения не тяжелых и умеренных послеоперационных инфекций применяются антибиотики.
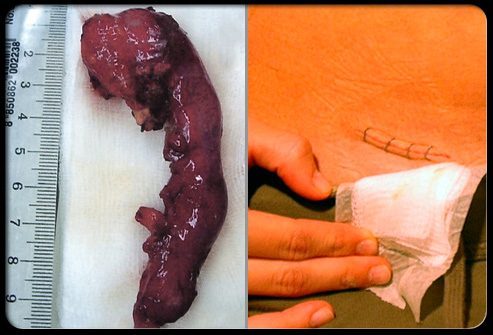
Есть ли осложнения и/или долгосрочные последствия аппендэктомии?
Аппендикс играет неизвестную роль у взрослых и детей старшего возраста. Удаление червеобразного отростка не связано с какими-либо серьезными долгосрочными проблемами со здоровьем.
Некоторые исследования сообщают о повышенном риске развития определенных заболеваний после аппендэктомии. Одним из таких заболеваний является болезнь Крона – воспалительное заболевание кишечника.
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник
Острый аппендицит встречается у 7-12% населения стран Европы и США. Операция по удалению аппендикса является неизбежной при лечении этого заболевания. Однако избавляться от червеобразного отростка на всякий случай, как одно время советовали врачи ряда стран, медики сегодня не рекомендуют.
Какие проблемы со здоровьем могут возникнуть у людей, которым удалили аппендикс?
Несколько десятилетий назад многие врачи не сомневались в бесполезности аппендикса. Это убеждение привело к тому, что пациентам даже начали удалять его в профилактических целях. Данная практика широко распространилась среди военных, полярников, отправлявшихся в длительные экспедиции, в США одно время было «модно» профилактическое удаление аппендикса детям. Однако начиная с середины 2000-х годов был проведен ряд исследований, доказывающих, что избавляться от невоспаленного червеобразного отростка «на всякий пожарный» не стоит.
В 2007 году Медицинский Центр Университета Дьюка города Дарема американского штата Северная Каролина опубликовал статью с рядом доказательств того, что аппендикс имеет очень важную роль в работе иммунной системы. По данным ученых, червеобразный отросток слепой кишки содержит полезные бактерии, которые формируют микрофлору кишечника и в случае активизации патогенной или условно-патогенной флоры выступает своего рода инкубатором полезных микроорганизмов. А иммунитет человека, в свою очередь, напрямую зависит от качества и количества микрофлоры кишечника.
Многие последующие исследования подтверждали эти данные. «При удалении аппендикса повышается вероятность ослабления иммунной защиты организма. Это доказал пример с американскими военными во Вьетнаме, когда им поголовно удаляли аппендикс», — говорит врач-гастроэнтеролог, гепатолог, кандидат медицинских наук Сергей Вялов.
Ряд ученых считает, что у людей без аппендикса после перенесенной кишечной инфекции чаще, чем у тех, у кого отросток сохранен, развивается дисбиоз кишечника (дисбактериоз).
Другие исследования демонстрируют вероятность и более опасных последствий. К примеру, в 2018 году ученые из двух университетов Тайваня пришли к выводу, что снижение иммунитета после удаления аппендицита у женщин может стать дополнительным фактором риска для развития системной красной волчанки. Изучив данные пациенток, перенесших операцию по удалению аппендикса с 2000 по 2011 год, медики установили, что хирургическое лечение аппендицита может увеличить риск развития этого аутоиммунного заболевания в 2,04-2,27 раза. Другое исследование, проведенное в том же году учеными трех университетов и врачами двух больниц Тайваня, показало, что удаление аппендицита может повысить риск развития хронической почечной недостаточности, особенно у больных диабетом. Исследователи связывают этот побочный эффект также с нарушением микрофлоры кишечника после удаления аппендикса.

Стоит ли бояться за здоровье после удаления аппендикса?
Впрочем, есть и другая статистика, не столь пугающая. Например, ученые из датского города Герлева, изучив данные, полученные в рамках 37 исследований, не установили связь между операцией по удалению аппендикса и развитием различных осложнений и заболеваний в будущем, включая грыжу, воспалительные заболевания кишечника, рак и бесплодие.
Несмотря на то, что большинство пациентов никогда не столкнутся с возможными последствиями удаления аппендикса, современные врачи считают: эта операция должна производиться исключительно в случае необходимости. По словам Сергея Вялова, единственным показанием к удалению червеобразного отростка является острый аппендицит, а воспалительные процессы в кишечнике лечатся с помощью лекарств.
Оставить
комментарий (0)
Источник
Большинство случаев аппендицита удаляется с помощью лапароскопии, что существенно сокращает срок пребывания пациента в больнице.
Сроки восстановления
Основное, что влияет на срок восстановления — насколько сложной была исходная ситуация с болезнью.
Вариантов течения заболевания два: развитие гангренозного процесса, переходящего в перитонит, или простое воспаление аппендикса без его разрыва.
В первом случае нахождение в стационаре может затянуться на месяц или даже больше. Сколько дней будет необходимо лежать в больнице после операции определить сложно, так как восстановление каждого отдельно взятого организма невозможно спрогнозировать.
К тому же при развитии гнойного воспаления нельзя обойтись без полноценной полостной операции, что значительно увеличивает срок наблюдения врачами.
Сколько дней лежат после операции удаления аппендицита методом лапароскопии?
Восстановление после этого вида вмешательства проходит значительно быстрее. Максимальный срок, который может провести пациент в больнице, составляет 14 дней при отсутствии осложнений.
Реабилитация после операции
Минимальное время реабилитации после операции составляет 2 месяца. Но это не максимальный срок. Состояние больного, его возраст, наличие осложнений и сопутствующих заболеваний так же будет влиять на скорость восстановления.
Уже в самой больнице начинается процесс послеоперационной реабилитации.
Первое, на что обращают внимание – процесс выхода из наркоза. Для профилактики попадания рвоты в дыхательные пути, пациента поворачивают на здоровый бок. Так же назначаются антибиотики и обезболивающие средства. Для восстановления крови, потерянной в процессе операции, могут быть назначены капельницы с физраствором.
Все время, пока пациенты находятся в стационаре, им ежедневно проверяют:
• Температуру тела;
• Артериальное давление;
• Мочеиспускание и дефекацию с целью контроля их восстановления;
• Состояние раны и швов;
• Нет ли развития послеоперационных осложнений.
В дальнейшем обычно пациент направляется в санаторий и пребывает там минимум 21 день под внимательным присмотром терапевта и гастроэнтеролога. Основные процедуры для оздоровления и приведения организма в норму – это: физиотерапия и диета. О последней поговорим в следующем абзаце.
Физиотерапия же включает в себя главный курс – грязелечение иловыми сульфидными грязями. В России есть много регионов, где её используют, но чаще всего восстанавливаться ездят в Кисловодск, Ессентуки и Пятигорск. Эти города прославлены как гастро-курорты и излюблены туристами не только из нашей страны, но и со всего света. На Кавказе реабилитация грязями Тамбуканского озера неотъемлемая часть такого лечения. Для проведения курса процедур используют
аппликаторы лечебные Тамбуканские. Способы их применения различны, но чаще всего их накладывают на живот, утепляют и дают аппликаторам возможность оздоровить необходимый участок тела.
Такие медицинские изделия так же продают в аптеках по рецепту и без, однако с консультацией врача.
Послеоперационная диета
Диета после аппендицита должна соблюдаться не меньше 14 дней. Полностью прием пищи исключается за день до и день после операции. Из жидкостей можно пить воду или кефир 0% жирности.
Всем пациентам, которые лежат в стационаре, назначается дробный режим питания. Кушать можно 5-6 раз в день, объем порций должен быть не большой. Продукты лучше выбрать такие, которые не будут вызывать ощущения тяжести и вздутие.
Что можно употреблять:
— Каши на воде;
— Жидкое картофельное, морковное или кабачковое пюре;
— Отвар из риса;
— Кефир или йогурт с 0% жирности;
— Вареное и протертое мясо куры;
— Куриный бульон;
— Кисель.
Через 3-4 дня рекомендуется добавление черного хлеба с отрубями, печеных яблок. Можно начинать кушать супы-пюре, отварное мясо и рыбу. Постепенно список разрешенных продуктов расширяется и возвращается к дооперационному.
Что нельзя употреблять совсем:
— Большое количество соли;
— Острые приправы и специи;
— Горох, фасоль и другие бобовые;
— Копчености;
— Хлебобулочные изделия.
Все эти продукты могут оказывать раздражающее действие на слизистую желудка и могут приводить к повышенному газообразованию.
Разрешенные физические нагрузки
Первые движения после операции можно совершать только спустя 8 часов. Полноценно начинать ходить можно только через трое суток после операции удаления. Лежать долго категорически запрещено. Еще в больнице назначается ЛФК-комплекс совместно с врачом-реабилитологом.
Первые 1,5-2 месяца все физические нагрузки должны быть ограничены исключительно прогулками и упражнениями, назначенными специалистом. Необходимо полностью исключить ношение тяжелых сумок и предметов.
Многих пациентов волнует вопрос, через какое время после операции можно возобновлять половую жизнь? Торопиться не рекомендуется в любом случае. Прежде всего, швы должны зажить. Но помимо внешних есть еще и внутренние, которые зарастают несколько дольше. Их разрыв может приводить к образованию грыж. При благоприятном течении аппендицита, половую активность возобновляют через 10-14 дней.
Ограничения после лечения аппендицита
Кроме ограничений в диете и физической нагрузке, есть и другие факторы, которые могут повлиять на процесс восстановления. Рекомендовано ношение бандажей и корректирующего белья, особенно у тучных людей, чтобы избежать грыжевых выпячиваний.
Важно постараться максимально оградиться от стрессов. Психоэмоциональные перегрузки будут только ухудшать сопротивляемость и без того ослабленного организма. Желательно находиться подальше от открытых окон, кондиционеров. При выходе на прогулку одеваться как можно теплее.
Длительное нахождение в горячей ванне или душе так же не желательно. После операции удаления в ране все сосуды восстанавливаются не сразу, а только через определенное время. При воздействии высоких температур усиливается кровоток. Усиление кровотока, в свою очередь, может спровоцировать кровотечение. По этой же причине запрещено лежать на животе.
На шов можно наносить заживляющие препараты. Хорошо подойдет мазь «Солкосерил».
Осложнения
При аппендиците, как и при любом другом заболевании, возможно развитие. Что может беспокоить:
• Гной в области шва;
• Ослабление мышц брюшной стенки и развитие грыжи;
• Запор или кишечная непроходимость;
• Спайки брюшины;
• Нарушение работы печени и оттока желчи.
При появлении чего-либо из данного списка, необходимо незамедлительно обратиться в больницу.
Профилактика аппендицита
Чтобы не столкнуться с таким заболеванием, как аппендицит, нужно соблюдать не сложные рекомендации.
1. Сбалансированное питание.
Дробное питание 5-6 раз в день рекомендовано не только после операции. Правильный баланс белков, жиров и углеводов поможет избежать раздражения слизистой кишечника, наладить перистальтику и нормализовать стул. Жирная и острая пища только провоцируют изменения приводящие к аппендициту.
2. Не злоупотребляйте алкогольными напитками.
3. Не оставляйте без внимания хронические заболевания желудочно-кишечного тракта.
Хронические заболевания требуют регулярного наблюдения у специалистов. Не стоит этим пренебрегать. Лучше потратить время и сходить к врачу, чем потом отправиться с обострением в стационар и находиться там куда более длительный период.
_______
Нельзя сказать, что аппендицит – заболевание, которое не представляет из себя ничего серьезного, а сам аппендикс не нужен. В этом отростке находятся специальные клетки, которые отвечают за иммунитет. Кому бы хотелось лишиться части своей иммунной системы по невнимательности? Правильно, никому.
Источник
В последнее время всё чаще и чаще слышишь о желании бывших пациентов провести коррекцию шрама после аппендэктомии. Статистика неумолима: три четверти прооперированных- это молодые люди до 35 лет.
Медицинские технологии постоянно развиваются, и сейчас процесс избавления от дефектов кожи не представляет проблем. Для кого-то избавление от рубца- острая необходимость, так как этого требует профессия, кому-то просто из эстетических соображений хочется иметь красивое тело, а для некоторых- это вопрос дальнейшего сохранения здоровья.
Восстановление кожных покровов в первую неделю после операции характеризуется процессом эпителизации травмированной поверхности, и только через неделю коллагеновые и эластиновые волокна постепенно начинают формировать будущий рубец. Первые 3-4 недели шов плотный, красный, иногда синюшный. В последующие три месяца шрам бледнеет, становится более плоским. Кожа на месте шрама уже никогда не будет такой, какой была до хирургического вмешательства. В процессе послеоперационной обработки хорошо видно, как идет заживление тканей, нет ли воспалительных процессов. Но только хирург может спрогнозировать, надолго ли затянется процесс заживления шва. Это связано и с ходом операции, и с состоянием здоровья, и с возрастом, и, даже, с весом. У отдельных пациентов данный период может затянуться на год.
Различают четыре вида шрамов. Совершенно плоский нормотрофический рубец не доставляет неудобств. Сложнее обстоит дело с гипертрофическими рубцами: возвышаясь над поверхностью кожи, они могут травмироваться во время купания или ношения неудобного белья. Иногда, через полтора-два года такие шрамы постепенно разглаживаются.
Бурное разрастание соединительной ткани приводит к образованию болезненного безобразного келоидного рубца, масса которого постепенно увеличивается. Некоторые специалисты считают, что формирование такого шрама указывает на сопутствующие спаечные процессы и серьёзные нарушения в иммунной системе.
Перенесенные воспаления, плохое питание может могут способствовать снижению синтеза коллагена. В этом случае, ресурсов организма хватает только на атрофический рубец, слабая поверхностная ткань которого западает ниже общего уровня кожного покрова.
В силу того, что кожа мужчин на треть толще и плотнее, чем у женщин, и содержит коллагена почти на 20% больше, шрамы у сильной половины человечества и впрямь заживают быстрее. Происходит это, благодаря высокому уровню тестостерона.
Среди большинства людей бытует мнение, что за шрамами и рубцами можно не ухаживать, достаточно обычных гигиенических процедур. На самом деле это не так. Свежий формирующийся рубец требует мягкого терапевтического лечения.
- Важно не упустить тот момент, когда со свежего шрама сошли корочки, и обнажилась молодая розовая кожа! Уход в этот период обеспечит появление ровного нормотрофического рубца.
- Раздражающие факторы необходимо свести до минимума: никаких жестких мочалок и вставок на белье! Никаких протираний спиртом, или горячих компрессов! Для защиты от внешних воздействий на шрам накладывают силиконовый пластырь Мепиформ, Дерматикс-гель, которые ощутимо уменьшают боль и зуд, а также предотвращают неправильное формирование шрама.
- Запомните: чем реже поверхность рубца будет испытывать растяжение, тем более упорядоченно выстроятся фибробласты, обеспечивая однородную структуру шва.
- Не забывайте о таких средствах как Контрактубекс, Медерма, Стратадерм. Их можно легко втирать, а благодаря совместному применению с ультрафонофорезом, действующие вещества проникнут более глубоко, будет достигнут микромассаж тканей и улучшение циркуляции крови. Такое лечение желательно проводить курсами от 10 до 15 процедур по 7 минут в течение нескольких месяцев. Все наружные средства следует применять не менее шести месяцев. Наносить кремы следует 2-3 раза в день.
- Ношение эластичного бандажа для поддержания внутренних органов избавит пациента от растяжения послеоперационного шва и дискомфорта во время движения. Образование плотных рубцов и спаек будет сведено к минимуму.
Выше мы уже разобрались, что наружный шов после аппендэктомии — это не только косметическая проблема. Следует еще раз напомнить: чем моложе шрам, чем он свежее, тем успешнее будут манипуляции по его коррекции, но сегодня существует и ряд эффективных методов по работе со зрелыми шрамами старше шести месяцев.
- Медикаментозное лечение. В рубец вводятся стероидные препараты. Под их действием фибрин постепенно размягчается и разрушается. В некоторых клиниках с целью снижения синтеза фибрина применяют иммуносупрессоры; таким образом, шрам получается убрать ещё на начальном этапе формирования рубцовой ткани.
- Хирургическое иссечение рубца целесообразно применить для не очень широких шрамов с подвижными краями.
- Дермабразия- механическое удаление излишков соединительной ткани с поверхности шрама. Это определение говорит само за себя. Процедура шлифовки достаточно болезненная и выполняется с обезболиванием. Принцип следующий: после обработки инструментом появляется местное кровотечение, позже формируется струп. Через некоторое время, после отслоения струпа, остаётся молодая розовая кожа. Метод требует много времени, а в качестве осложнения пациент может получить обратный эффект.
- В отдельный раздел хотелось бы выделить дермабразию эрбиевым лазером- метод с минимальным количеством противопоказаний, который позволяет сделать небольшой шрам почти невидимым.
- Криодеструкция жидким азотом провоцирует моментальный спазм кровеносных сосудов в тканях вокруг шрама и разрушение рубцовых клеток, и, по мнению некоторых специалистов, активизирует заживление.
- Лазеротерапия- популярный и относительно недорогой метод. Существуют противопоказания для пациентов с келоидными рубцами, есть риск, что после воздействия лазерного излучения шрам начнет расти.
- Для удаления фиброзного образования используют и рентгеновское облучение. Но у четвертой части пациентов после этой процедуры остаётся покраснение, от которого трудно избавиться.
К сожалению, самостоятельно выбрать одну из процедур пациент не может. Последнее слово останется за специалистом. Только после проведения ряда тестов и анализов для выявления противопоказаний будет принято решение о способе избавления от шрама.
Если вы страдаете кожными заболеваниями, сахарным диабетом, волчанкой, заболеваниями крови или являетесь носителем гепатита,- большая часть описанных методов не для вас.
Важно: изменение формы шрама, покраснение, появление резких или тянущих болей- это причины для немедленного обращения к специалисту. Тем более, если из-под поверхности началось выделение гноя!
Болезненность зрелых послеоперационных рубцов, указывает на начало спаечной болезни. Ещё одной существенной причиной появления дискомфорта в области шрама может быть внешнее разрастание келоидного рубца.
Для более детальной консультации по этому вопросу следует обратиться к лечащему врачу.
ВСЕМ ЗДОРОВЬЯ !
Использовано фото сайта: https://life4well.ru/
Источник
