Аритмия типа torsade de pointes
Тахиаритмия torsades de pointes. Ухудшение гемодинамики при терапии аритмийНазвание «torsades de pointes» присвоено полиморфным желудочковым тахикардиям, вызванным удлинением интервала QT или другими аномалиями реполяризации. Как сообщалось в главе 1, причиной этих аритмий считается развитие следовых деполяризаций, которые, в свою очередь, являются результатом использования антиаритмических средств. Препараты, увеличивающие продолжительность сердечного потенциала действия (класс IA и III класс), могут продуцировать паузозависимые желудочковые тахиаритмии, которые опосредованы ранними следовыми деполяризациями. Эти аритмии обычно проявляются как частые, рецидивирующие эпизоды полиморфной желудочковой тахикардии с предшествующими им паузами. Проаритмию, происхождение которой обусловлено этим механизмом, подозревают в любом случае, когда при лечении хинидином, прокаинамидом, дизопирамидом, соталолом или дофетилидом у пациентов наблюдаются эпизоды головокружения или обмороки. В случае применения соталола или дофетилида риск развития тахиаритмии torsades de pointes напрямую зависит от величины интервала QT: чем длиннее интервал QT, тем выше риск. Такая взаимосвязь гораздо менее выражена для препаратов класса IA.
Встречаемость тахиаритмии torsades de pointes при терапии большинством препаратов класса IA и III класса составляет, как правило, 2—5 %. Ухудшение гемодинамикиК сожалению, сведений об аритмии, являющейся результатом сердечной декомпенсации или гипотензии, обусловленной приемом антиаритмических препаратов, гораздо меньше. Острая сердечная недостаточность вызывает аритмии посредством аномального автоматизма (аритмии при неотложных состояниях), гипотензия — посредством того же механизма или за счет рефлекторной симпатической стимуляции. Таким образом, применение антиаритмических препаратов, снижающих сократительную способность сердца ((3-блокаторы, кальциевые блокаторы, дизопирамид или флекаинид) или обладающих вазодилатационными свойствами (кальциевые блокаторы, некоторые (3-блокаторы и внутривенные формы хинидина, прокаинамида, бретилия или амиодарона), иногда приводит к сердечным аритмиям. — Также рекомендуем «Вероятность проаритмии. Риск возникновения тахиаритмий» Оглавление темы «Лечение аритмий»: |
Источник
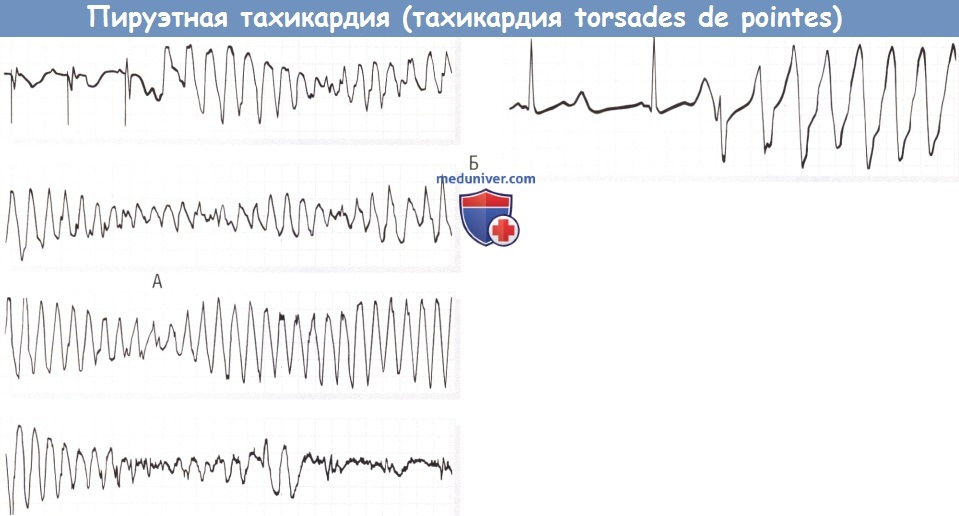
а) ЭКГ признаки. Термин «тахикардия torsades de pointes» (или пируэтная тахикардия) относится к ЖТ, характеризующейся комплексами QRS с меняющейся амплитудой, которые появляются со скоростью 200-250 в минуту и как бы закручиваются вокруг изоэлектрической линии. Впервые описание этого вида тахикардии появилось при изучении брадикардии, вызванной полной сердечной блокадой.
Тахикардия torsades de pointes — это синдром, а не только электрокардиографическое описание комплекса QRS при тахикардии. Она характеризуется удлиненной желудочковой реполяризацией с интервалами QT, как правило превышающими 500 мсек. Становится заметна U-волна, которая сливается с Т-волной, но роль U-волны в данном синдроме и синдроме удлиненного QT (СУ QT) не ясна.
Аномальная реполяризация должна присутствовать или по крайней мере быть заметной во всех импульсах, но может появиться только в импульсе до начала тахикардии torsades de pointes (т.е. после ПЖК). Последовательность циклов длинный-короткий интервал R-R часто предшествует началу тахикардии torsades de pointes.
Относительно поздние преждевременные желудочковые комплексы (ПЖК) могут перезаряжать во время прекращения длинной Т-волны и ускорять приступы желудочковой тахикардии (ЖТ), во время которых пики комплексов QRS с успехом появляются как на одной с тороне изоэлектрической линии, так и на другой. Образуется типичный вид закручивания, с продолжительными и прогрессирующими изменениями контура и амплитуды QRS.
Тахикардия torsades de pointes может прекращаться с прогрессирующим увеличением длины цикла и большими и более отчетливыми комплексами QRS, которые в итоге возвращаются к основному ритму и периоду желудочковой остановки, а потом начинается новый приступ тахикардии torsades de pointes или ФЖ.
Более редкий, близко сопряженный вариант тахикардии torsades de pointes является злокачественным заболеванием с высокой смертностью. Этот вариант тахикардии имеет общие черты с идиопатической ФЖ. ЖА в данном случае инициируется близко сопряженными ПЖК и обычно не имеет предварительные паузы и брадикардию.
Желудочковая тахикардия (ЖТ), морфологически идентичная тахикардии torsades de pointes, возникает у пациентов в отсутствие удлинения интервала QT. Независимо от того, спонтанная ли она или вызвана электрически, ее следует классифицировать как полиморфную ЖТ, а не как тахикардию torsades de pointes, что имеет важное терапевтическое значение.

Тахикардия torsades de pointes (пируэтная тахикардия):
(А) Верхние четыре рисунка — продолжительная запись с монитора. Желудочковый ИВР был имплантирован из-за атриовентрикулярного блока II степени типа 2.
После лечения амиодароном от рецидивов желудочковой тахикардии интервал QT удлинен (640 мсек во время стимулированных сокращений), развиваются приступы тахикардии torsades de pointes.
В данной ситуации тахикардия спонтанно купируется, и стимулированный желудочковый ритм восстанавливается.
В конце записи можно увидеть артефакт, связанный с движением, когда пациент теряет сознание.
(Б) ЭКГ у маленького мальчика с врожденным синдромом удлиненного QT. Интервал QTU синусового ритма длится по крайней мере 600 мсек.
Обратите внимание на альтернирующую TU-волну в первом и втором комплексах.
Поздний преждевременный комплекс, который появляется на нисходящей части TU-волны, инициирует приступ желудочковой тахикардии.
б) Электрофизиология пируэтной тахикардии (torsades de pointes). Электрофизиологические механизмы, вызывающие тахикардию torsades de pointes, еще не полностью выяснены. Большинство данных свидетельствуют о том, что ранняя постдеполяризация обусловливает, как синдром удлиненного QT (СУ QT), так и тахикардию torsades de pointes, или, по крайней мере, ее индуцирование.
Длительность может быть вызвана триггерной активностью, re-entry из-за дисперсии реполяризации, вызванной ранней постдеполяризацией, или аномальным автоматизмом. В настоящее время большинство данных указывают на то, что наиболее вероятным механизмом длительности являются трансмуральные re-entry.
Определенная группа клеток, которые называют М-клетки, расположены в среднем слое миокарда, обладают удлиненной реполяризацией и могут играть определенную роль в генезе тахикардии torsades de pointes. Дисперсия реполяризации, вызванная М-клетками, создает фазу 2 re-entry, которая поддерживает тахикардию torsades de pointes.
в) Симптомы и клиника. Известны многие предикторы этой тахикардии, однако наиболее распространенными причинами служат врожденная тяжелая брадикардия, гипокалиемия и применение антиаритмических препаратов (ААП) класса IA или III. Как было установлено, > 50 препаратов этих классов удлиняют интервал QT.
Клинические признаки зависят от того, вызвана ли тахикардия torsades de pointes приобретенным или врожденным (идиопатическим) синдромом удлиненного QT (СУ QT). Как и при других ЖТ, симптомы torsades de pointes зависят от ее частоты и длительности и варируют от сердцебиения до синкопе и летального исхода. У женщин (вероятно, из-за более длинного интервала QT) риск развития тахикардии torsades de pointes выше, чем у мужчин.
г) Лечение синдрома удлиненного QT (СУ QT). Подход к лечению полиморфной ЖТ зависит от того, развивается ли она на фоне удлиненного интервала QT. В связи с тем что механизм тахикардии может изменяться в зависимости от того, удлинен ли интервал QT, важно ограничить определение тахикардии torsades de pointes до типичной полиморфной ЖТ в случае длинного QT и/или U-волны в основных комплексах.
У всех пациентов с тахикардией torsades de pointes назначение препаратов класса IA и некоторых из классов IC и III (например, амиодарона, дофетилида, соталола) может увеличить аномальный интервал QT и усугубить аритмию. При этой форме тахикардии в связи с приобретенными причинами лечением первого выбора является в/в введение магнезии, затем проводят временную предсердную или желудочковую стимуляцию.
Изопротеренол назначают с осторожностью, т.к. он может усилить аритмию. Его применяют с целью увеличения частоты, пока не начнется стимуляция. Можно попробовать применить лидокаин, мексилетин или фенитоин.
По возможности следует определить и устранить причину длинного QT. Если QT в норме, то ставят диагноз полиморфной ЖТ, напоминающей тахикардию torsades de pointes, и можно назначать стандартные антиаритмические препараты (ААП).
В пограничных случаях клиническая картина помогает решить, следует ли начинать лечение антиаритмическими препаратами (ААП). Тахикардию torsades de pointes в результате врожденного синдрома удлиненного QT (СУ QT) лечат β-АБ, прерыванием симпатической иннервации хирургическим путем и с помощью электрокардиостимулятора (ЭКС) и имплантируемого кардиовертера-дефибриллятора (ИКД). Проведение ЭКГ ближайшим родственникам может помочь в диагностике удлиненного QT в пограничных случаях.
— Возврат в раздел сайта «кардиология»
Оглавление темы «Нарушения ритма сердца»:
- Симптомы и клиника желудочковой тахикардии (ЖТ)
- Лечение желудочковой тахикардии и ее профилактика
- Аритмии при ишемической кардиомиопатии и их лечение
- Аритмии при дилатационной кардиомиопатии и их лечение
- Аритмии при гипертрофической кардиомиопатии и их лечение
- Аритмогенная правожелудочковая кардиомиопатия и ее лечение
- Аритмии при тетраде Fallout
- Катехоламинергическая полиморфная желудочковая тахикардия от физической нагрузки и ее лечение
- Симптомы аритмии при синдроме Brugada и ее лечение
- Симптомы пируэтной тахикардии (torsades de pointes) и ее лечение
Источник
ОПРЕДЕЛЕНИЕ наверх
1. Наджелудочковые аритмии
1) наджелудочковые экстрасистолы — возникают за пределами синусового узла, могут быть преждевременными или заместительными и появляться отдельно или в множественном виде;
2) наджелудочковая тахикардия (НЖТ) — любой ритм с частотой >100/мин, возникающий выше разветвления пучка Гиса:
а) АВ-узловая реципрокная тахикардия (АВУРТ);
б) АВ-реципрокная тахикардия (АВРТ);
в) предсердная тахикардия (ПТ);
3) трепетание предсердий (ТП);
4) фибрилляция предсердий (ФП).
2. Желудочковые аритмии возникают ниже разветвления пучка Гиса:
1) желудочковые экстрасистолы (ЖЭ) — могут быть преждевременные или заместительные; мономорфные или полиморфные; одиночные или множественные; периодически могут образовывать аллоритмию, возникать после каждого нормального, или после 2-х нормальных синусовых возбуждений и образовывать, соответственно, бигеминию или тригеминию;
2) множественные желудочковые экстрасистолы могут выступать в форме: пар, неустойчивой желудочковой тахикардии (НУЖТ; ≥3 ЖЭ подряд); устойчивой желудочковой тахикардии (УЖТ);
3) трепетание желудочков (ТЖ);
4) фибрилляции желудочков (ФЖ).
Классификация желудочковых ритмов →табл. 2.6-1.
частота ритма | ≥100/мин | желудочковая тахикардия |
<100/мин | ускоренный идиовентрикулярный ритм | |
комплексы QRS | идентичные | тахикардия мономорфная |
разные | тахикардия полиморфная | |
длительность | ≥30 с | устойчивая тахикардия (уЖТ) |
<30 с, ≥3 QRS | неустойчивая тахикардия (нуЖТ) | |
длительная (>50 % сутки) | непрерывная тахикардия |
Прогностическая классификация →табл. 2.6-2.
Доброкачественная | Потенциально злокачественная | Злокачественная | |
аритмия | ЖЭ, нуЖТ | ЖЭ, нуЖТ | уЖТ, ФЖ, ЖЭ, нуЖТ |
болезнь сердца | отсутствует или минимальная | присутствует | присутствует |
дисфункция ЛЖ | отсутствует | разного уровня | присутствует |
риск ВСС | минимальный | разного уровня | высокий |
ЛЖ — левый желудочок, нуЖТ — неустойчивая желудочковая тахикардия, ЖЭ — желудочковая экстрасистолия, ВСС — внезапная сердечная смерть, уЖТ — устойчивая желудочковая тахикардия, ФЖ — фибрилляция желудочков | |||
На основании электрокардиографических критериев различают:
1) двунаправленную ЖТ (попеременное изменение оси комплексов QRS от комплекса к комплексу);
2) плеоморфную ЖТ — мономорфные тахикардии различной морфологии;
3) тахикардию типа пируэт (ЖТ типа torsade de pointes) →рис. 2.1-1;
4) трепетание желудочков — регулярная, быстрая (≈300/мин), мономорфная аритмия, изоэлектрическая линия между комплексами QRS отсутствует (→рис. 2.1-1);
5) фибрилляция желудочков — частый, обычно >300/мин, нерегулярный ритм с переменным циклом, морфологией и амплитудой QRS (→рис. 2.1-1);
6) «электрическая буря» — очень частые (≥3 в течение 24 часов) эпизоды ЖТ, требующие терапевтических вмешательств; чаще касается пациентов с имплантированным кардиовертером-дефибриллятором (ИКД) и многочисленными оправданными разрядами ИКД.
ЖЭ возникает также у здоровых лиц, но тогда их количество не превышает 50–200/сутки, и они редко множественны.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Наджелудочковая тахикардия (НЖТ)
Симптомы зависят от частоты ритма желудочков, основного заболевания сердца, времени продолжительности аритмии и индивидуальной чувствительности пациента к аритмии. Субъективные симптомы: сердцебиение, усталость, головокружение, ощущение дискомфорта в грудной клетке, одышка, пресинкопальные состояния или обморок; полиурия. Чаще всего характер приступообразный (внезапное начало и внезапное прекращение), реже — непрерывный (является длительным, чередуется с синусовым ритмом, занимает >50 % суток). Если НЖТ была связана с острым заболеванием или другой обратимой причиной, тогда приступы не повторяются; но, как правило, повторяется с различной частотой. Долго продолжающаяся НЖТ с сопутствующим быстрым ответом желудочков может привести к тахиаритмической кардиомиопатии.
2. Желудочковые аритмии
Желудочковые аритмии по типу экстрасистолии обычно бессимптомны. Субъективные симптомы: ощущение «смещения сердца к горлу или желудку», покалывание в предсердечной зоне или сердцебиение. Как правило, плохо переносится бигеминия, особенно в случаях очень медленного синусового ритма, а ЖЭ возникают рано, и сопровождаются дефицитом пульса. Появление ЖТ или фибрилляции желудочков приводит к потере сознания или остановке сердца.
ДИАГНОСТИКА наверх
Диагностика типа аритмии проводится на основании электрокардиографической картины. У каждого пациента с аритмией установите:
1) вид аритмии и ее вероятный механизм — на основании электрокардиографического или электрофизиологического исследования;
2) причину аритмии (основное заболевание);
3) сопутствующие симптомы аритмии;
4) прогноз, в первую очередь риск внезапной сердечной смерти.
Обратите внимание на симптомы основного заболевания сердца, случаи внезапной сердечной смерти в семье, а также принимаемые ЛС.
Дополнительные методы исследования
1. Электрокардиография:
1) ЭКГ в состоянии покоя — базовое исследование при постоянной аритмии;
2) 24-часовое холтеровское мониторирование ЭКГ — помогает, когда приступы аритмии возникают часто; при желудочковых аритмиях позволяет установить суточное количество экстрасистол, их вид (аритмия простая или комбинированная, НУЖТ, УЖТ), проведите мониторирование в 12 отведениях с целью оценки изменений интервала QT или сегмента ST;
3) регистратор событий, ЭКГ-телеметрия — с целью диагностики редко возникающих нарушений ритма; регистратор имплантируют, если симптомы развиваются в форме гемодинамической нестабильности;
4) электрокардиографический тест с физической нагрузкой — с целью диагностики ишемической болезни сердца и определения, нарастает ли аритмия при физической нагрузке;
5) альтернация зубца Т — для оценки угрозы внезапной сердечной смерти при желудочковой аритмии. Помните, что аритмии с идентичной ЭКГ, в зависимости от основного заболевания, могут представлять серьезную угрозу жизни, или же иметь вполне доброкачественный характер.
2. Электрофизиологическое исследование (ЭФИ): инвазивное (обычно в сочетании с лечебной процедурой) или чреспищеводная стимуляция предсердия; используется для более точной оценки аритмии.
3. Эхокардиография: с целью исключения органической патологии сердца, как причины аритмии, а также осложнений ее течения.
Дифференциальная диагностика
1. Желудочковые и наджелудочковые экстрасистолы →табл. 2.6-3. Желудочковую аритмию следует дифференцировать с наджелудочковыми аритмиями, а у пациентов с имплантированным стимулятором или кардиовертером-дефибриллятором (ИКД) — с ритмами, индуцированными этими устройствами.
Желудочковая экстрасистолия | Наджелудочковая экстрасистолия с аберрантным проведением | ||
предшествующий зубец P’ | отсутствует | обычно имеется | |
QRS | >160 мс | <120 мс | |
компенсаторная пауза | чаще всего полная | чаще всего неполная | |
морфология QRS | |||
по типу блокады левой ножки | V1 — медленное снижение S (>60 мс) V6 — присутствует Q | V1 — быстрый пик S (<60 мс) V6 — без Q | |
по типу блокады правой ножки | V1 — монофазный или двухфазный Rr’ V6 — S >R | V1 — трехфазный rsR’ V6 — S <R | |
Кроме преждевременного зубца Р (Р’), который является достоверным критерием аберрации, другие приведенные признаки указывают на тип экстрасистолии, но не относятся к диагностическим критериям. | |||
2. Тахикардии с узкими комплексами QRS: почти всегда НЖТ; дифференцирование механизма тахикардии →рис. 2.6-1 и рис. 2.6-2.
Рисунок 2.6-1. Дифференциальная диагностика наджелудочковой тахикардии, на основании соотношения между зубцами Р и комплексами QRS
Рисунок 2.6-2. Дифференциальная диагностика тахикардии с узкими комплексами QRS (на основании рекомендаций ACC, AHA, HRS 2015 и положения EHRA 2016, модифицировано)
3. Тахикардии с широкими комплексами QRS (НЖТ с блокадой ножки пучка Гиса или аберрацией проведения; НЖТ с проведением по дополнительному пути, ЖТ) →рис. 2.6-3. В случае сомнения, имеет место НЖТ или ЖТ → лечение должно быть, как при ЖТ; ЛС, используемые при НЖТ в/в (особенно верапамил), могут в случае ЖТ вызвать гемодинамическую нестабильность; ЖТ является частой причиной тахикардии с широкими комплексами QRS.
Рисунок 2.6-3. Дифференциальная диагностика тахикардии с широкими комплексами QRS (на основании рекомендаций ACC, AHA HRS 2015 и положения EHRA 2016, модифицировано)
ЛЕЧЕНИЕ наверх
В лечении нарушений ритма, кроме лечения основного заболевания и/или ликвидации факторов, вызывающих аритмию, применяют:
1) манипуляции, усиливающие тонус блуждающего нерва — проба Вальсальвы (наиболее эффективна модифицированная — в конце выполнения пробы больной принимает лежачее положение с поднятыми нижними конечностями), провокация рвоты, погружение лица в холодную воду, массаж каротидного синуса;
2) антиаритмические ЛС;
3) электроимпульсную терапию — электрическую кардиоверсию →разд. 24.18, дефибрилляцию →разд. 24.17, имплантацию ИКД [ICD];
4) чрескожную (трансвенозную) и хирургическую абляцию.
Антиаритмические ЛС
1. Классификация Вогана-Вильямса (Vaughan-Williams): класс Iа — хинидин, прокаинамид, дизопирамид (недоступен в России); класс Ib — лидокаин, мексилетин (недоступен в России); класс Ic — флекаинид; пропафенон; класс II — β-блокаторы; класс III — амиодарон, дронедарон, соталол (бретилиум, ибутилид, дофетилид, азимилид и тедисамил – недоступны в России); класс IV — верапамил, дилтиазем.
2. Препараты и дозы, противопоказания →табл. 2.6-4.
ЛС | Дозировка | Противопоказания | |
неотложное лечениеа | длительное лечение | ||
аденозин | 6 мг в/в быстро, при необходимости — 12 мг через 1–2 мин | – | дисфункция синусового узла, АВ-блокада II–III°б, фибрилляция предсердий, трепетание предсердий, желудочковая тахикардия, бронхиальная астма |
амиодарон в/в, п/о | в/в (если это возможно, в центральную вену или болюсно) 150–300 мг в течение 20 мин до 2 ч, а затем 1 мг/мин в течение 6 ч, 0,5 мг/мин в течение 18 ч или перейти на лечение п/о, контроль артериального давления и ЭКГ; в состояниях представляющих непосредственную угрозу жизни может быть введено 300 мг в течение 2–3 мин; мониторинг ЭКГ и артериального давления | насыщающая доза: 200 мг (иногда 400 мг) 3 × в день в течение 7–14 дней; 200 мг 2 × в день в течение следующих 7–14 дней; поддерживающая доза обычно 200 мг/сутки, иногда 100 или 300–400 мг/сутки | дисфункция синусового узла, АВ-блокада II–III°б, удлинение интервала QT, гиперчувствительность к препарату, гипертиреоз, повреждения печени, беременность, кормление грудью |
дигоксин в/в, п/о | 0,25 мг в/в каждые 2 ч, макс. до 1,5 мг | 0,125–0,375 мг/сутки | брадикардияб, АВ-блокада II–III°б, синдром слабости синусового узлаб, синдром каротидного синуса, гипертрофическая кардиомиопатия с обструкцией выходящего тракта, синдромы предвозбуждения, гипокалиемия, гиперкальциемия, плановая электрическая кардиоверсия |
дилтиазем п/о | 90–240 мг/сутки | сердечная недостаточность, АВ-блокада II–III°б | |
дронедарон | 400 мг 2 × в день | АВ-блокада II–III°б, синдром слабости синусового узлаб, сердечная недостаточность или бессимптомная дисфункция левого желудочка, постоянная фибрилляция предсердий | |
лидокаин в/в | 50 мг в/в в течение 2 мин, повторять введение каждые 5 мин до суммарной дозы 200 мг или (для получения быстрого эффекта) 100 мг через 2–3 мин, затем инфузия 1–4 мл/мин, постепенно уменьшайте дозу | – | гиперчувствительность к местным анестетикам |
метопролол в/в, п/о | 5 мг в/в каждые 5–10 мин, до суммарной дозы 15 мг | 50–200 мг/сутки | АВ-блокада II–III°б, симптоматическая брадикардия, симптоматическая гипотензия, синдром слабости синусового узла, декомпенсированная сердечная недостаточность, бронхиальная астма |
пропранолол в/в, п/о | 1–5 (иногда 10) мг в/в, со скоростью введения 1 мг в течение 1 мин | 20–40 мг каждые 8 часов | см. выше |
пропафенон в/в, п/о | 500 мкг/кг, с возможностью увеличения дозы до 1–2 мг/кг массы тела в/в в течение 5 мин | 150–300 мг каждые 8–12 ч | органическое заболевание сердца (особенно сердечная недостаточность), дисфункция синусового узла, АВ-блокада II–III°б |
соталол в/в, п/о | 35–100 мг в/в в течение 10 мин | 80–160 мг каждые 12 часов | сердечная недостаточность, дисфункция синусового узла, АВ-блокада II–III°б, удлинение интервала QT, бронхиальная астма, почечная недостаточность (клиренс креатинина <40 мл/мин) |
верапамил в/в, п/о | 5–10 мг в/в в течение 1–2 мин | 120–360 мг/сутки | сердечная недостаточность, АВ-блокада II–III°б |
a под контролем ЭКГ и артериального давления; б — если не имплантирован кардиостимулятор | |||
3. Антиаритмические ЛС могут проявлять проаритмогенное действие, выраженное в форме: наджелудочковых или желудочковых нарушений ритма (напр., тахикардии типа пирует [ЖТ типа torsade de pointes] — ЛС Iа и III классов), а также нарушений автоматизма и проводимости (дисфункция синусового узла, АВ-блокады — почти все ЛС). Наибольший риск возникновения проаритмий имеют лица пожилого возраста с органической болезнью сердца, особенно с тяжелой коронарной болезнью, при сопутствующих электролитных расстройствах (чаще всего, гипокалиемии).
Инвазивные методы
1. Чрескожная абляция: заключается в повреждении участка сердечной мышцы, ответственного за возникновение или поддержание аритмии, с помощью введенного в сердце катетера.
Подготовка к процедуре: отмена антиаритмического ЛС на 5 периодов полувыведения данного препарата (в случае амиодарона ≥4–6 нед.); процедуре изоляции легочных вен должна предшествовать 3-недельная антикоагулянтная терапия с помощью антагонистов витамина К (МНО 2,0–3,0), либо с помощью пероральных антикоагулянтов, не относящихся к антагонистам витамина К (НОАК).
Противопоказания: беременность (учитывая необходимость выполнения флюороскопии), невозможность получения сосудистого доступа, тромб в сердце.
Осложнения (редко): повреждение клапана, тромбоэмболические осложнения (в т. ч. инсульт, тромбоэмболия легочной артерии), перфорация стенки сердца с тампонадой, АВ-блокада, спазм или окклюзия коронарной артерии.
2. Имплантируемый кардиовертер-дефибриллятор (ИКД): автоматическое, программируемое устройство, оборудованное следующими функциями: диагностика тахиаритмии и брадиаритмии; высокоэнергетическая дефибрилляция (до 30–40 Дж, в большинстве случаев достаточно 10–20 Дж) для прерывания ФЖ или очень быстрой ЖТ; антиаритмическая стимуляция для прерывания ЖТ (комфортная для пациента, высокая эффективность); стимуляция при брадикардии; холтеровское мониторирование с возможностью воспроизведения ЭКГ во время эпизода аритмии; другие, например бивентрикулярная ресинхронизирующая стимуляция.
Противопоказания: ЖТ или ФЖ, вызванные однозначно обратимой или временной причиной (напр., первые 24 ч острого инфаркта, острый миокардит); непрерывная ЖТ; ФЖ вследствие предвозбуждения; ожидаемая продолжительность жизни в удовлетворительном состоянии <1 года; местная или генерализованная инфекция.
Осложнения: аналогично, как и в случае имплантации кардиостимулятора (→разд. 2.7) + типичные для ИКД: необоснованные интервенции (разряды) по поводу синусовой тахикардии, ФП, наджелудочковой тахикардии, детекция устройством зубца Т; «электрические штормы» (≥3 разрядов в течение суток по поводу устойчиво рецидивирующей тахиаритмии).
Кроме ИКД с внутрисердечным электродом (электродами) на данный момент также применяют ИКД с подкожными электродами (П-ИКД) и внешние кардиовертеры-дефибрилляторы, которые пациенты носят как жилеты.
Общие указания
1. Неотложное лечение пациента с ритмичной суправентрикулярной тахикардией →рис. 2.6-4.
Рисунок 2.6-4. Неотложная терапия у пациентов с ритмичной наджелудочковой тахикардией (НЖТ) со стабильной гемодинамикой (на основании рекомендаций ACC, AHA и HRS 2015, а также положения EHRA 2016, модифицировано)
Нестабильная наджелудочковая тахикардия → выполните электрическую кардиоверсию.
Полиморфная ЖТ с нормальным интервалом QT → выполните коррекцию электролитных расстройств, примените противоишемическое лечение (важен β-блокатор в/в), при необходимости дополнительно назначьте амиодарон или лидокаин, продумайте необходимость немедленного проведения коронарографии и, при необходимости, реваскуляризации. Полиморфная ЖТ с удлиненным интервалом QT → кроме коррекции уровня калия (целевой: 4,5–5,0 ммоль/л) применяют магний, электрокардиостимуляцию, изопреналин, фенитоин или лидокаин. «Электрический шторм» у пациента с ИКД → следует провести диагностику причины (острая ишемия миокарда, инфаркт миокарда, электролитные расстройства, побочное действие ЛС или плохое программирование ИКД), далее оптимизируйте программу ИКД, примените в/в β-блокатор и/или амиодарон в/в, проведите седацию, при необходимости общий наркоз; подумайте о выполнении абляции. Гемодинамически нестабильная желудочковая тахикардия → проведите электрическую кардиоверсию (лечение предпочтительно также при стабильной тахикардии с широкими комплексами QRS). Гемодинамически стабильная желудочковая тахикардия, также у больных с сердечной недостаточностью или подозрением на ишемию миокарда → можно рассмотреть применение амиодарона в/в. Лидокаин умеренно эффективен только у больных с мономорфной ЖТ. Желудочковая тахикардия с хорошей переносимостью, у пациента без органической болезни сердца → можно рассмотреть в/в применение флекаинида, β-блокатора, верапамила или амиодарона.
2. Если приступ аритмии ранее не был задокументирован, а ЭКГ между приступами не позволяет установить происхождение аритмии → пациента можно сразу направить на ЭФИ с возможной абляцией.
3. Научите пациента выполнять вагусные пробы.
4. Пациенты с нормальной функцией левого желудочка, с узкими комплексами QRS во время приступа и без признаков предвозбуждения на ЭКГ между пароксизмами, могут оставаться без антиаритмического лечения.
5. Если аритмия не задокументирована, эмпирически можно применить β-блокатор; не начинайте эмпирическую терапию антиаритмическими препаратами II или III класса.
6. В случае желудочковых аритмий основанием для дальнейшей тактики является диагноз основного заболевания, степень повреждения сердца, вид и симптомы аритмии, а также угроза внезапной сердечной смерти.
7. Длительная терапия желудочковых аритмий →рис. 2.6-5, рис. 2.6-6 и рис. 2.6-7.
Рисунок 2.6-5. Алгоритм лечения пациентов с преждевременными сокращениями желудочков (ПСЖ) (на основании соглашения экспертов EHRA, HRS и APHRS 2014, модифицировано)
Рисунок 2.6-6. Алгоритм лечения пациентов с мономорфной желудочковой тахикардией (на основании соглашения экспертов EHRA, HRS и APHRS 2014, модифицировано)
Рисунок 2.6-7. Алгоритм лечения пациентов с полиморфной желудочковой тахикардией или с фибрилляцией желудочков (на основании соглашения экспертов EHRA, HRS и APHRS 2014, модифицировано)
Источник

