Аритмия сердца 100 ударов в минуту

Учащенное сердцебиение 100 ударов в минуту обращает на себя внимание врачей, так как оно превышает норму, которая для здорового взрослого человека составляет 60-80 ударов. Абсолютно нормальным для человека без сердечных патологий считается, если он не ощущает своего сердцебиения. Учащение пульса при аритмии именуется тахикардией, такое состояние требует нормализации.
 ЧСС свыше 100 ударов может быть критичной
ЧСС свыше 100 ударов может быть критичной
Предпосылки для развития тахикардии, если человек здоров
Перед тем как разобраться, что делать при учащенном сердцебиении 100 ударов в минуту, следует понять, почему такое состояние развивается. Зачастую это симптом серьезных патологий. Но иногда пульс повышается у абсолютно здоровых людей. Причины следующие:
- Сильное эмоциональное переживание.
- Интенсивные физические нагрузки.
- Недостаток кислорода в воздухе. Такое происходит при изменениях параметров окружающей среды.
- Повышение температуры тела. Каждый градус выше нормы добавляет к ЧСС 10 ударов в минуту.
- Аллергическая реакция.
- Обильная еда, прием напитков и продуктов богатых кофеином.
Обратите внимание! Повышенный ритм от 90 ударов в минуту при указанных выше ситуациях считается нормой, а если точнее, нормальной физиологической реакцией на раздражающие факторы.
Часто так называемая физиологическая тахикардия, как форма аритмии сердца, развивается у женщин в период гормональной перестройки при климаксе. При таком сердечном ритме не отмечается других сопутствующих симптомов:
- повышение АД;
- боль в груди;
- головокружения;
- предобморочные состояния;
- панические атаки – страх смерти.
Для такой формы характерно учащённое биение сердца на протяжении нескольких минут. Наладить нормальный ритм можно без приема медикаментов, просто приняв лежачее положение и успокоившись.
Превышение ЧСС до 100 ударов в минуту и больше возможно при физических нагрузках. Чтобы понять, опасен ли такой ритм сердца, нужно высчитать нормальный граничный показатель частоты сердцебиения. Это сделать легко – от параметра 220 ударов отнять свой возраст. То есть у 35 летнего человека пульс при физических нагрузках не должен превышать 185 ударов/мин.
Когда 100 ударов за минуту – норма
Учащенным сердцебиение в 100 ударов за минуту считается далеко не всегда. Все зависит от возраста. Существуют возрастные нормы и граничные значения пульса. Нормы для возраста:
- 1 месяц – 140 уд/мин, причем 100 ударов за минуту определяется как редкий пульс, что считается опасным.
- 1-12 месяцев – 132.
- 1-2 года – 124.
- 2-4 года – 115.
- 4-6 лет – 106.
- 6-8 лет – норма 98 ударов, но определение 100 ударов не считается патологическим.
 При систематичном учащении сердцебиения стоит посетить врача
При систематичном учащении сердцебиения стоит посетить врача
Опасным такое превышение считается в возрасте:
- 10-12 лет – граничное значение – 100 ударов.
- 12-15 лет – опасным будет достижение 95 ударов.
- 15-50 лет, норма – 60-80 ударов.
- 50-60 лет – 84.
- 60-80 лет – 89.
Опасное учащение
Часто такой симптом возникает, как сопутствующий, при серьезных патологиях сердца и колебаниях гормонального фона. Особенно последнее актуально для женщин. Учащенное сердцебиение может указывать на следующие патологии:
- развитие предынфарктного состояния, начинающийся инфаркт миокарда;
- дистрофию сердца;
- начало развития ВСД, особенно в молодом возрасте;
- сердечные блокады, вследствие чего могут развиваться необратимые процессы в органе;
- невротические патологии;
- кровотечение, обезвоживание организма;
- гипертиреоз – чрезмерное функционирование щитовидки.
Периоды учащенного сердцебиения в этом случае систематически повторяются, вместе с ними отмечаются такие признаки:
- одышка, недостаток воздуха;
- слабость, утомляемость;
- головокружение;
- тошнота.
Для патологической тахикардии характерно резкое начало приступа без явных на то причин и относительно быстрое снижение до нормальных показателей.
Первая помощь
Вопрос, как уменьшить пульс, возникает наверняка у многих людей, ведь описанные симптомы каждый человек ощущал как минимум несколько раз в жизни, а бывает и такое, что приступы регулярны. Если ЧСС превышает 100 ударов за минуту и удерживается, нужно вызвать скорую. Пока медики едут, ритм сердца в домашних условиях можно снизить так:
- Окунуть запястья рук в холодную воду, умыться и обтереть лицо кусочком льда.
- Принять успокоительное. Такие популярные препараты, как «Валосердин», «Валокордин», «Корвалол», должны быть всегда в аптечке.
- Сделать глубокий вдох, задержать дыхание на 2-3 секунды при выдохе акцентировать внимание на грудной клетке расширить ее. После этого медленно выдохнуть. Повторить такое глубокое дыхание 5-6 раз.
- Поможет сильный кашель, стимуляция рвоты.
- Еще одно нормализующее действие – указательными пальцами мягко надавить на глазные яблоки и удерживать пальцы на протяжении 10 секунд, потом отпустить. Повторить 10-15 раз.
- Нужно открыть окна по возможности выйти на улицу – свежий воздух помогает нормализовать пульс.
 Проверить частоту пульса можно самостоятельно
Проверить частоту пульса можно самостоятельно
Предотвращение приступов
Чтобы не искать варианты, как снизить ЧСС, лучше не допускать его повышения. Самолечение в этом случае не поможет решить проблему, ведь тахикардия – только симптом. Если вылечить болезнь, которая провоцирует заболевание, то состояние нормализуется. Кардиологи для нормализации частоты сердцебиения при аритмиях прописывают антиаритмические препараты («Кордарон») и бета-адреноблокаторы («Анаприлин»).
Если есть предрасположенность к повышению пульса, можно предпринять ряд мер, которые помогут избежать таких проявлений:
- Организация распорядка дня – режима работы и отдыха.
- Исключение стрессовых ситуаций.
- Разработка совместно с врачом упражнений ЛФК, ежедневная зарядка.
- Исключение из рациона высокоэнергетической пищи, кофе, крепкого чая, алкоголя.
- Контрастный душ, закаливание.
- Нормализация веса.
- Прием поливитаминов курсами.
Важно! Тем, у кого часто развиваются приступы, стоит исключить активные занятия спортом. Это провоцирует тахикардию, а она уже в свою очередь ведет к тромбообразованию.
Питание
Чтобы помочь сердцу работать правильно, стоит потреблять пищу, которая богата магнием, калием. В списке продуктов, которые следует есть, как минимум 1 раз в день, такие:
- абрикосы;
- бобовые;
- сухофрукты – курага, изюм;
- орехи – желательно грецкие;
- смородина красная и черная, малина в свежем виде;
- свекла;
- цитрусовые.
Помогут сборы, рецепты которых подсказывает народная медицина:
- калина и боярышник;
- лимон, изюм, орехи;
- настойка цветов клевера;
- хвощ полевой, боярышник, спорыш в соотношении 2:5:3;
- чай с мятой.
 Здоровое питание – важный аспект профилактики тахикардии
Здоровое питание – важный аспект профилактики тахикардии
Вывод
Повышение сердцебиения до 100 ударов за минуту не является нормальным для взрослого человека. Такие состояния возникает после нагрузок, стрессов, переживаний. Если других признаков сердечных патологий нет, то стоит просто исключить провоцирующий фактор. Если же есть одышка, головокружение, боль в груди, следует сразу же обратиться к врачу.
Источник
Частота сердечных сокращений отражает интенсивность деятельности сердца. Этот показатель имеет мало общего с артериальным давлением, хотя в некоторых случаях обуславливается теми же факторами, что и гипертензия.
У здорового человека пульсовый показатель варьируется в пределах 60-80 ударов в минуту. Речь не о статичном, а о динамическом значении. Он меняется каждую секунду, но находится в установленном пределе.
Все что выше — уже указание на патологический процесс. Называется подобное состояния тахикардией. В отличии от брадикардии физиологичным он не бывает почти никогда. В данном случае говорить приходится только о пациентах старшего возраста, у детей всегда стабильно высокие показатели.
Болезни, сопровождающиеся повышенной скоростью биения сердца, определяются разнородным характером: имеют место как проблемы с самим органом, сосудами, так и с эндокринной, выделительной системами.
Подобная междисциплинароность обуславливает необходимость комплексной диагностики разными специалистами: кардиологом, нефрологом, неврологом, эндокринологом. При печеночном происхождении болезни — еще и гепатолога (за неимением подобного доктора — гастроэнтерологом).
Причины учащенного сердцебиения
Как уже было сказано, физиологической тахикардия не бывает. Она всегда имеет патологический характер. Разница в одном: насколько существенно и быстро поднимается показатель. Также определяется длительность изменений со стороны работы органа.
Факторы внезапного учащения
- Интенсивная физическая нагрузка. Оказывает колоссальное разрушительное воздействие на нетренированное тело. Повышать активность нужно постепенно, это знают и спортсмены и люди, близкие к ним. Сразу переутомляясь, пациенты рискуют закончить в реанимации: частота сердечных сокращений не регулируется, орган не знает как себя вести. После 180 ударов в минуту падает давление. На фоне тахикардии это возымеет катастрофические результаты: возможен кардиогенный шок. Однако предвестники заметны сразу. Если появляется головная боль, туманность зрения, вертиго, слабость, сильное сердцебиение нужно передохнуть. При длительности тахикардии более 15 минут следует вызывать скорую помощь.
- Стрессовое состояние, психоэмоциональное потрясение. В этом случае имеет место вегетативный ответ на травмирующую ситуацию. Развивается он параллельно повышению уровня артериального давления. ЧСС больше 100 — основание для вызова скорой помощи. Хотя интенсивность биения сердца и не влияет на давление, оно повышает вероятность инсульта или инфаркта миокарда почти на 30%.
- Ночные кошмары. Психическая реакция на перенесенные стрессовые ситуации. Сопровождаются вегетативными проявлениями, в том числе повышением ЧСС, обычно все приходит в норму в течение 5-10 минут. В противном случае нужно принять меры экстренной помощи.
В описанных ситуациях имеется какой-либо триггерный фактор: физическая перегрузка, стресс. Если же пульс 100 в состоянии покоя — речь о патологии: помочь в силах только кардиолог.
При нарастающих изменениях в сердечной деятельности есть смысл вызвать неотложную помощь.
Регулярное или постоянное усиление ЧСС
- Гипоталамический синдром. Сопряжен с поражением ядер органа, либо циркадных ритмов. Ошибочно подобное состояние называется вегето-сосудистой дистонией. Такого диагноза не существует ни в одном классификаторе. Это не нозологическая единица, а расписка врача в собственной некомпетентности. Заподозрить проблему можно по системным нарушениям в организме, присутствуют: головная боль, вертиго, изменение веса, обмороки, регулярное увеличение ЧСС в зависимости от окружающих факторов: погоды, влажности. Полное излечение невозможно, проводится коррекция состояния под контролем кардиолога и эндокринолога.
- Гипертиреоз. Означает переизбыток гормонов щитовидной железы в кровеносном русле. Развивается как итог неправильного питания или опухолей органа. Т3, Т4, ТТГ подлежат оценке в рамках анализа крови. Болезнь сопровождается постоянно частым сердцебиением, болью в шее, изменением рельефа на уровне горла (утолщение, зоб), выпучиванием глаз, повышением температуры тела, проблемами с общим состоянием (усталость, сонливость, головная боль, проявления отравления тиреоидными гормонами). Лечение под контролем эндокринолога.
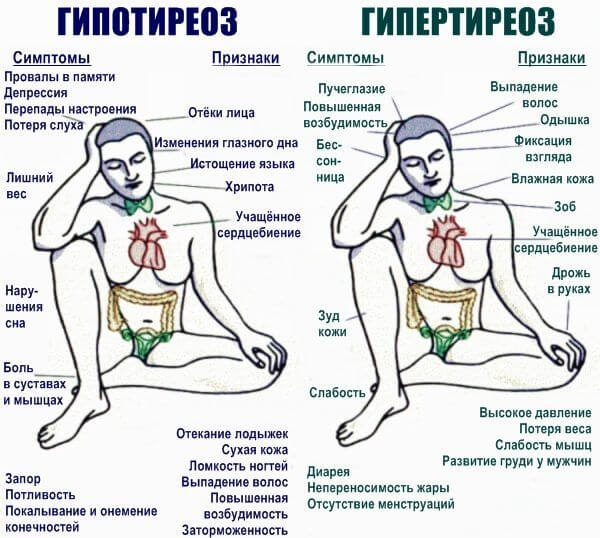
- Патологии поджелудочной железы (сахарный диабет инсулинозависимый), также надпочечников с избыточной выработкой кортизола, адреналина и норадреналина. Как правило, второе состояние проявляется в форме болезни Иценко-Кушинга. Причина — опухоль надпочечников (феохромоцитома, рак) или гипофиза (герминома, аденома-кортикотропинома, глиома малой степени злокачественности, например, пилоцитарная астроцитома, реже питуицитома). Симптомы: внезапное ожирение, лицо по типу луна, боли головные, слабость, дискомфорт в конечностях, изменение тембра голоса, постоянно повышенное артериальное давление, высокий пульсовой показатель 102-106 уд./мин. в спокойном состоянии.
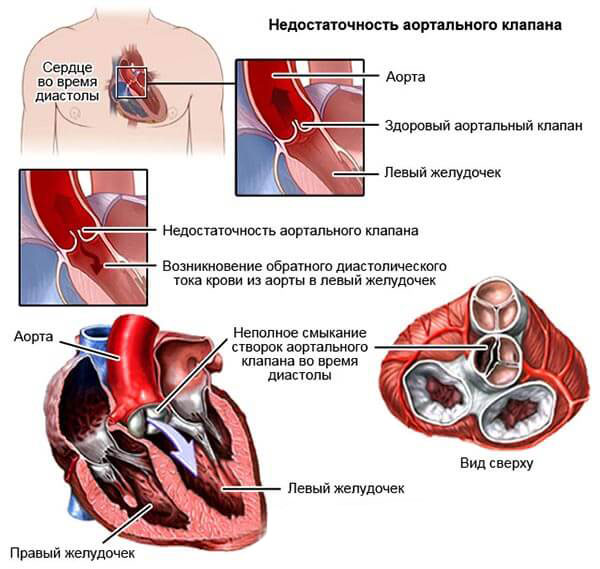
- Стеноз митрального клапана, склероз сердца.
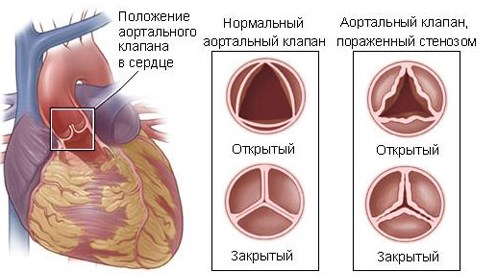
- Воспаление перикарда, миокарда в результате течения инфекционных процессов. В 90% случаев патология вторична, обусловлена проникновением болезнетворной флоры в ткани. Сопровождается процесс болями за грудиной ноющего характера, малой степени интенсивности, постоянной тахикардией без перерывов. Учащенный пульс 102-105 ударов в минуту утром, днем, вечером и даже ночью, когда такого быть не должно. Возможна внезапная остановка. При длительности тахикардии свыше 15 минут, тем более часа нужно вызывать скорую для получения первой помощи и, возможно, транспортировки в стационар.
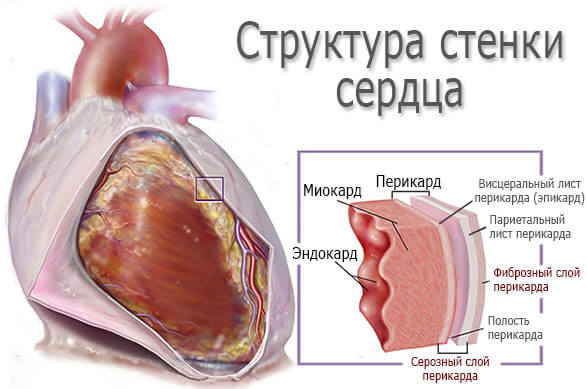
- Врожденные и приобретенные пороки сердца. Часто не сопровождаются какими-либо симптомами. Обнаруживаются в ходе электрокардиографии и ультразвукового обследования органа.
- Анемия. Недостаток гемоглобина в результате дефицита железа, витамина B12 или постоянных кровотечений. Дает знать о себе ломкостью волос, сухостью кожи, слабостью, сонливостью, извращением обоняния и вкусовых предпочтений (больные могут есть грифели от карандашей, мел и это в самых безобидных случаях). Обнаруживается проблема путем проведения простого общего анализа крови. В профилактических целях рекомендуется проходить исследование раз в полгода в рамках диспансеризации населения.
- Андропауза и менопауза. Климакс ассоциирован с недостатком специфических половых гормонов. У мужчин проявляется стойкой эректильной дисфункцией и снижением качества спермы, сонливостью, слабостью, нарушениями настроения. У женщин — дистимией, дисфорией, постоянными скачками артериального давления в широких пределах, плаксивостью и обидчивостью, общими психическими нарушениями.
Сказывается и постоянное применение некоторых медикаментов: противовоспалительных нестероидного происхождения, бета-блокаторов, адреноблоктаоров иного типа и антигипертензивных средств вообще.
Что делать при пульсе 100 ударов в минуту в домашних условиях?
Меры первой самопомощи следующие:
- Лечь, успокоиться. Не делать лишних движений, от этого сердце будет частить еще больше.
- Принять растительное успокоительное на основе валерианы или пустырника (можно вместе). Только в форме таблеток. Спиртовые настойки действуют в обратном направлении, возбуждая рефлекторные центры и усугубляя тахикардию.
- Выпить препарат на основе фенобарбитала. В чистом виде не продается. Подойдет Корвалол, Валокордин, Валидол.
- При наличии показаний допустимо употребить 1 таблетку бета-блокатора Анаприлина. Это временная мера до посещения врача. Систематически потреблять средства подобного рода нельзя.
Понизить частоту сердечных сокращений можно с помощью ритмичного дыхания. По счету один следует глубоко вдохнуть, затем медленно выпустить воздух через нос, задержав дыхание на моменте полного освобождения легких. Продолжать в течение 5-и минут до нормализации состояния.
Внимание:
Если ни один из методов не помог, а тахикардия продолжается, тем более усиливается или скачет, следует вызывать бригаду медиков. Возможна резкая остановка сердца и летальный исход. Вывести пациента из состояния клинической смерти куда труднее.
Симптомы, требующие визита к врачу
Не нужно стесняться обращаться к доктору по любому волнующему поводу. Это их работа, все остальное — ложные измышления. Потому основания для посещения медиков — сомнения относительно здоровья.
Существует перечень проявлений, на которые следует обратить особое внимание:
- Ощущение биения собственного сердца. Даже при нормальном ритме. Это тревожный звонок. В адекватном состоянии человек не должен чувствовать изменений со стороны ЧСС.
- Головная боль без видимых причин. Особенно в затылочной, теменной области.
- Вертиго. Головокружение вплоть до невозможности ориентироваться в пространстве.
- Тошнота и рвота.
- Ухудшение общего самочувствия: слабость, сонливость. При этом пробуждается человек быстро из-за дискомфорта.
- Боли в груди на регулярной основе.
- Аритмии на фоне тахикардии (трепыхание).
Особого внимания заслуживают такие проявления, как резкая давящая боль области сердца, интенсивная одышка, проблемы с речью, параличи, парезы.
Это симптомы неотложных состояний. Нужно опять же вызывать скорую помощь и не медлить. При этом для быстрого прибытия бригады рекомендуется назвать предполагаемое состояние, хуже не будет.
Диагностика
Проводится в первую очередь профильным специалистом по кардиологии. Затем, по необходимости, сторонними врачами.
Примерный перечень исследований таков:
- Оценка жалоб, их характера и длительности. Помогает определиться вероятной патологией-первопричиной.
- Сбор анамнеза. Образ жизни, наличие вредных привычек, семейная история, применение лекарств, соматические болезни и другие факторы.
- Измерение артериального давления.
- Выслушивание тонов сердца.
- Электрокардиография. Основная методика. Дает исчерпывающие сведения о функциональном состоянии типе тахикардии.
- Эхокардиография. Визуальный способ исследования структур органа.
- Анализы крови (общий, биохимический, на гормоны щитовидки, коры надпочечников, гипофиза, половые), мочи (клинический, по Зимницкому при необходимости).
- Возможно проведение нагрузочных тестов для динамического наблюдения за моментом начала тахикардии. Но с большой осторожностью.
Показано исследование степени дисфункции и характера нарушений. Всего называют 3 вида повышения ЧСС:
- Синусовое.
- Наджелудочковое.
- Желудочковое.
Возможно выделение по иным критериям. Наибольший отдельный интерес представляет пароксизмальная тахикардия, поскольку терапия подобного состояния отличается.
Медикаментозное лечение
Синусовая разновидность лечится в системе. Лекарства, помогающие при пульсе 100 и более:
- Седативные. Успокаивают ЦНС, снижают ЧСС. Диазепам, Пустырник, Валериана, Фенобарбитал в разных препаратах.
- Блокаторы кальциевых каналов. Не позволяют ионам Ca+ проникать в структуры сосудов и вызывать их стеноз. Отсюда невозможность стремительного повышения ЧСС. Дилтиазем, Верапамил.
- Средства на основе магния (Магнелис, Магне B6). Способствуют нормализации сердечной деятельности.
- Бета-блокаторы: Карведилол, Анаприлин. Используются для снятся раздражения третьей рефлекторной зоны органа. Могут применяться в качестве средств экстренной помощи.
Наджелудочковая тахикардия:
- Дополнительно назначаются сердечные гликозиды (основной — Коргликон).
- Антиаритмические препараты: Хинидин, Аймалин.
- Также иные описанные выше средства.
Желудочковая аритмия лечится куда серьезнее, поскольку это наиболее опасный и летальный вид. Используются те же наименования и группы, но строго в комплексе.
Другие методы терапевтического воздействия
Возможно применение народных фитопрепаратов, но только в качестве подспорья, никак не основного способа терапии:
- Отвар боярышника (250 граммов плодов на 500 мл воды, залить крутым кипятком, пить 2 раза вдень по 2 ст. л.).
- Лимон с медом, но без корицы. В количестве 2 столовых ложек 3 раза в день до приема пищи.
- Чай с ромашкой, валерианой, тмином и зверобоем (100 граммов смеси на 300 мл воды). По 2 стакана в день (250 мл) в течение 3 недель.
- Мята, ромашка, зверобой. Готовится тем же образом. Способ приема идентичен.
В определенных случаях консервативной терапией не обойтись, требуется хирургическое лечение: пороки врожденные и приобретенные, непреходящая, резистентная тахикардия, отсутствие эффекта от лекарств, разрушение предсердий в результате эндокардита, перикардита.
Требуется протезирование, либо устранение анатомического дефекта, либо установка водителя ритма. Все на усмотрение врача, однако занимаются подобными вопросами уже кардиохирурги.
Возможные осложнения
Среди вероятных последствий не леченой тахикардии:
- Тромбоэмболия в результате разрушения тромбоцитов. Итог — отсроченная смерть.
- Остановка сердца. Внезапная, не поддающаяся контролю и не дающая знать о себе периодом перед наступлением состояния.
- Инфаркт.
- Дисфункция органа по причине длительной перегрузки.
- Кардиогенный шок. Исход физического напряжения на фоне усиленной ЧСС.
- Обморочные состояния «на ровном месте» с перспективой травматизации.
Профилактические мероприятия
Для предотвращения развития тахикардии нужно предпринять следующие меры:
- Нормализовать режим физической активности. Не перетруждаться, не сидеть на месте. 2 часа прогулок на свежем воздухе в день. Также показана ЛФК.
- Отказ от кофеиносодержащих напитков.
- Коррекция рациона в сторону витаминизации. На ночь (менее, чем за 2 часа до сна) есть нельзя.
Сердцебиение 100 ударов в минуту в спокойном состоянии — результат патологий самого органа, эндокринной, реже выделительной или нервной систем. Корректируется в первоочередном порядке для предотвращения летальных осложнений.
Метод терапии комплексный: препараты (или операция), нормализация образа жизни плюс использование безопасных фитопрепаратов. Однако самолечение недопустимо. Ведением пациентов занимается кардиолог.
Источник
