Антикоагулянты в лечении мерцательной аритмии

Современные лекарства при мерцательной аритмии сердца являются частью комбинированной терапии наряду со специальным процедурами, например, кардиоверсией. Используются новые противоаритмические препараты из различных групп: антикоагулянты, бета-адреноблокаторы и прочие в форме таблеток, также назначаются уколы. Мерцающая аритмия лечится в условиях стационара или под наблюдением кардиолога амбулаторно.

Эффективность медикаментозной терапии
Применяемые методы лечения эффективно воздействуют на состояние пациента и возвращают его к норме, однако не устраняют причины приступов. Можно выделить 2 основных направления:
- Восстановление синусового ритма. Целесообразно применение этого метода, чтобы лечить редкие проявления аритмии, при отсутствии патологических изменений в миокарде и стандартном размере сердечных камер.
- Компенсация аритмической работы предсердий, за счет контроля над сокращением желудочков. Методика применяется для коррекции ритма к нормосистолической форме. Используется при регулярных приступах аритмии, вторичных изменениях в сердечной мышце и увеличенных предсердиях.
Медикаментозное лечение при заболеваниях сердечно-сосудистой системы, в частности, МА, может назначать только врач. Самостоятельное лечение мерцательной аритмии способно навредить здоровью и даже повлечь смерть.
Вернуться к оглавлению
Препараты
Антикоагулянты
 Если у человека такое заболевание носит хронический характер, то Варфарин ему нужно принимать всю жизнь.
Если у человека такое заболевание носит хронический характер, то Варфарин ему нужно принимать всю жизнь.
Медпрепараты, замедляющие агрегацию крови и образование тромбов, зачастую прописываются пожизненно. «Варфарин» при мерцательной аритмии применяется для лечения постоянной формы болезни или при регулярных приступах. Лекарство не только препятствует тромбозу, оно рассасывает уже образовавшиеся сгустки. Как профилактическая мера заменяет укол с «Гепарином». К недостаткам «Варфарина» можно отнести повышенный риск кровотечений. Препарат требует мониторинга свертываемости крови. Еще одни эффективный препарат — «Эликвис». Это антикоагулянт прямого действия на основе апиксабана. Современное средство, существенно понижающее вероятность инсульта, при мерцающей аритмии. Требует мониторинга за свертываемостью крови. Нельзя употреблять беременным и кормящим, детям до 18 лет, при тяжелых нарушениях функции печени.
Вернуться к оглавлению
Сердечные гликозиды
Препараты на основе сырья природного и синтетического происхождения, направленные на поддержание сердечной деятельности. Список лекарств:
- «Кардиовален». Препарат на основе натуральных вытяжек, бромида натрия и камфоры. Реализуется в форме спиртовых капель. Оказывает седативный эффект. Доза составляет 15 капель перед приемом пищи.
- «Дигоксин». Таблетки с одноименным действующим веществом. Оказывают инотропное и сосудорасширяющее действие с умеренным мочегонным эффектом. Принимать «Дигоксин» нужно 4—5 раз в первый день и 1—3 — в дальнейшем.
Вернуться к оглавлению
Блокаторы калиевых каналов
 При сильной фибрилляции предсердий человеку поможет Амиодарон.
При сильной фибрилляции предсердий человеку поможет Амиодарон.
Принадлежат к 3 классу антиаритмических медпрепаратов, уменьшают возбудимость миокарда за счет ухудшения проводимости импульса. Препарат «Амиодарон», нормализует работу сердца при практически неизменном сердечном выбросе, улучшает коронарный кровоток, замедляет сердцебиение и понижает артериальное давление. Применяется во время мощной фибрилляции предсердий, первые две недели надо пить 3—4 таблетки, потом от половины до 4 штук, как поддержание.
Вернуться к оглавлению
Блокаторы натриевых каналов
Лекарственные средства, оказывающие мембраностабилизирующее и антиаритмическое действие. Подразделяются на 3 группы: А, В и С по силе воздействия. Среди этой группы эффективным является «Пропанорм». Это антиаритмическое средство, используется при нарушениях над- и желудочкового ритма. Замедляет проведение импульса по специфичным волокнам, обладает легким адреноблокирующим воздействием. Противопоказан людям с сердечной недостаточностью, не рекомендован беременным, запрещен в период лактации.
Вернуться к оглавлению
Метаболические препараты
Обширная разнородная группа препаратов, изменяющая обмен веществ в различных вариациях. К таким лекарствам принадлежат «Панангин» — препарат на основе аспарагинатов калия и магния, насыщает клетки ионами действующих веществ. Применяется для терапии аритмии в основном вызванной электролитным нарушением и мерцательных пароксизмах предсердий. Противопоказан при хронической и острой недостаточности почек и гиперкалиемии.
Вернуться к оглавлению
Блокаторы медленных кальциевых каналов
 Препарат снижает показатели АД и приводит в норму сердечный ритм.
Препарат снижает показатели АД и приводит в норму сердечный ритм.
Угнетают проникновение ионов кальция в мышцы сердца и сосуды посредством специфических каналов. Как следствие расширяются коронарные и периферические артерии, то есть расширение сосудов. К ним относится «Верапамил», который оказывает выраженное антиангинальное и антиаритмическое действие, понижает давление в артериях. Обладает большим числом противопоказаний при сопутствующих заболеваниях сердечно-сосудистой системы.
Вернуться к оглавлению
Другие препараты
Кроме того, в терапии применяются препараты различного действия:
- «Бисопролол». Селективный бета-адреноблокатор, оказывает гипотензивный и антиангинальный эффект, понижает электрическую проводимость сердца.
- «Анаприлин». Неселективный β-адреноблокатор, при приступе аритмии снижает силу и частоту сердцебиения, понижает артериальное давление, улучшает тонус бронхиальной мышцы.
- «Кардиомагнил». Предотвращает тромбообразование первичное и повторное. Противопоказаны при почечной и печеночной недостаточности, при обострении язвы, Беременным в 3 триместре и прочим.
А также эффективным является «Метопролол» — бета-адреноблокатор, который оказывает антиангинальное, гипотензивное и антиаритмическое действие. Снижает сердцебиение, понижает возбудимость и сократимость миокарда. Запрещен беременным и кормящим матерям, с различными заболеваниями сердца. Должен аккуратно применяться при сахарном диабете, с нарушением кровообращения и функции почек. Пьют таблетки 3 раза в день по 50 мг.
Источник
Антикоагулянты для профилактики тромбоэмболии при фибрилляции предсердий
Варфарин при фибрилляции предсердий
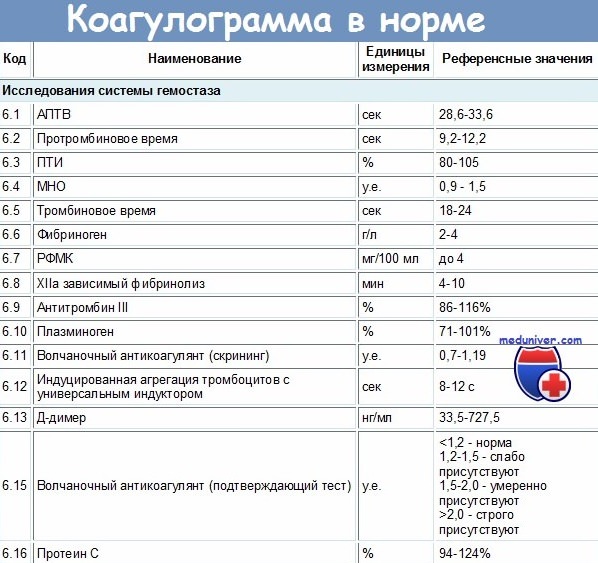
Варфарин, антагонист витамина К, хорошо известен в клинической практике, однако обладает существенными недостатками. Чтобы регулировать дозу препарата с целью поддержания международного нормализованного отношения (MHO) на терапевтическом уровне (между 2,0 и 3,0), требуется проводить регулярные анализы крови. У значительной части пациентов поддержание антикоагуляции на терапевтическом уровне не может быть достигнуто.
Многие средства влияют на метаболизм варфарина и могут привести к избыточной антикоагуляции (к таковым относятся антибиотики, противосудорожные препараты, некоторые статины, амиодарон, тамоксифен и алкоголь). Риск кровотечения может усилиться при одновременном приеме аспирина. В связи с этими недостатками препарата врачи зачастую неохотно назначают варфарин, а пациенты в ряде случаев отказываются от его приема.
Перед хирургическим вмешательством может потребоваться прекращение приема варфарина, назначенного с целью профилактики системных тромбоэмболических осложнений на фоне ФП. В таких случаях в качестве временного «моста» принято назначать гепарин, однако применение гепарина нередко создает проблему кровотечений и образования послеоперационных гематом. На самом деле необходимость в таком «гепариновом мосте» возникает редко: прием варфарина можно прекратить за 3 дня до операции и возобновить через 3 дня после нее.
Более современные препараты. Недавно стали доступными ингибиторы тромбина и фактора Ха, которые назначаются в фиксированных дозировках и поэтому не требуют регулярных анализов крови для мониторирования их эффективности. Было показано, что они как минимум так же эффективны, как и варфарин, причем их применение связано с меньшим или по крайней мере схожим риском кровотечений (особенно внутричерепного кровоизлияния), кроме того, они в меньшей степени взаимодействуют с другими препаратами.
Тем не менее, хотя результаты клинических исследований являются многообещающими, опыт использования этих средств в клинической практике пока еще невелик.
Ингибиторы тромбина при фибрилляции предсердий (ФП)
Было показано, что дабигатран в дозе 150 мг 2 раза в сутки обладает большей эффективностью в предотвращении ишемического инсульта, чем варфарин, а в дозе 110 мг 2 раза в сутки не уступает варфарину по эффективности. В отличие от варфарина, терапевтические уровни препарата наблюдаются уже через 2 ч после приема, а состояние устойчивого равновесия концентрации в плазме крови достигается в течение 2 сут. Дабигатран выводится преимущественно почками и поэтому противопоказан при тяжелом нарушении функции почек или продолжающемся массивном кровотечении.
Дозу препарата следует снизить до 110 мг 2 раза в сутки, если пациент старше 80 лет или если пациент получает верапамил либо когда предполагается высокий риск кровотечения. При умеренной почечной недостаточности препарат рекомендуется назначать в дозе 75 мг 2 раза в сутки.
В Великобритании, согласно последним изменениям в рекомендациях, разрешено использовать новые оральные антикоагулянты (такие как дабигатран) после беседы с пациентом о преимуществах и недостатках этих препаратов по сравнению с варфарином. Однако эти рекомендации не касаются женщин 65-74 лет без других факторов сердечно-сосудистого риска, имеющих до 2 баллов включительно по шкале CHA2DS2VASc.
Основными нежелательными эффектами являются относительно редко встречающиеся диспептические расстройства, диарея. Одновременное систематическое применение кетоконазола, циклоспорина, итраконазола или такролимуса противопоказано. Также сообщалось о взаимодействии препарата с дронедароном и амиодароном.
Прием дабигатрана необходимо приостановить за 2 дня до плановой операции, а если клиренс лекарства снижен вследствие почечной недостаточности — за 3-4 дня. Специфического антидота не существует. Если пациент переходит с варфарина на дабигатран, то прием последнего следует начинать при MHO менее 2,0.

Ингибиторы фактора Ха при фибрилляции предсердий (ФП)
Ривароксабан необходимо назначать всего 1 раз в сутки (20 мг). Доза апиксабана составляет 5 мг 2 раза в сутки.
Антикоагулянты после перенесенного ишемического инсульта
Прием антикоагулянтов рекомендуется начинать в тот же день при транзиторной ишемической атаке, через 3-5 дней — после небольшого инсульта и через 2 нед. — после тяжелого инсульта.
Риск кровотечения при применении антикоагулянтов по шкале HAS-BLED
Потенциальную пользу от назначения антикоагулянтов необходимо сопоставлять с риском кровотечения. Несколько факторов, ассоциированных с повышенным риском кровотечения, включены в шкалу HAS-BLED, которую можно использовать для индивидуального определения такого риска:
Н — гипертензия;
А — нарушение функции почек или печени;
S — инсульт в анамнезе;
В — кровотечение в анамнезе или предрасположенность к нему;
L — неустойчивые показатели MHO;
E — пожилой возраст (старше 65 лет);
D — прием средств, повышающих риск кровотечения (например, аспирина, нестероидных противовоспалительных препаратов, глюкокортикостероидов, алкоголя).
(Используются начальные буквы англоязычных терминов, обозначающих эти состояния.)
При наличии более 3 из перечисленных факторов риск кровотечения расценивается как высокий. Сообщалось, что дополнительными факторами риска геморрагических осложнений можно считать сахарный диабет и сердечную недостаточность.
Некоторые факторы риска кровотечения идентичны таковым для инсульта, т.е. чем выше риск инсульта, тем выше риск кровотечения! Однако у большинства пациентов риск инсульта существенно выше, чем риск кровотечения. Пациенты с высоким риском кровотечения нуждаются в более тщательном наблюдении и, конечно, если это возможно, в прекращении приема препаратов, которые могут увеличить этот риск. Небольшая часть больных с очень низким риском эмболических осложнений и высоким риском кровотечения не должны получать антикоагулянты.
Непереносимость антикоагулянтов
Для пациентов с неклапанной фибрилляцией предсердий (ФП), имеющих высокий риск тромбоэмболических осложнений, которым антикоагулянты противопоказаны или не могут быть назначены по другим причинам, недавно были разработаны устройства для чрескожной окклюзии ушка ЛП. Их установка осуществляется путем пункции межпредсердной перегородки. Первый опыт применения таких устройств кажется весьма обнадеживающим: частота успешной имплантации достаточно высока при относительно низком риске серьезных осложнений (тампонада сердца, инсульт и эмболизация самим устройством).

— Также рекомендуем «Лечение фибрилляции предсердий стратегией контроля частоты»
Оглавление темы «Фибрилляция и трепетание предсердий»:
- ЭКГ при фибрилляции предсердий (ФП)
- Причины фибрилляции предсердий и их прогноз
- Классификация фибрилляции предсердий
- Шкалы риска тромбоэмболии при фибрилляции предсердий
- Антикоагулянты для профилактики тромбоэмболии при фибрилляции предсердий
- Лечение фибрилляции предсердий стратегией контроля частоты
- Лечение фибрилляции предсердий стратегией контроля ритма
- Лечение рефрактерной (стойкой) фибрилляции предсердий
- ЭКГ при трепетании предсердий (ТП)
- Причины трепетания предсердий
Источник
Препараты антикоагулянты: описание и список препаратов прямого и непрямого действия
Антикоагулянтные препараты угнетают активность свертывающей системы крови, препятствуя образованию новых тромбов, либо разрушая уже имеющиеся. Данная группа лекарственных средств получила широкое распространение во всех отраслях медицины.
Благодаря таким препаратам у хирургических больных значительно снизилась смертность в послеоперационном периоде.
Что это такое?
Антикоагулянты – это вещества или препараты, которые подавляют активность свертывающей системы крови, а также препятствуют образованию тромбов.
Препараты данного ряда применяются во всех сферах медицины. Однако наибольшее распространение антикоагулянты получили в кардиологии и хирургии. В ходе любых, даже незначительных оперативных вмешательств, нарушается целостность тканей организма. При этом происходит активация системы гемостаза, которая характеризуется повышенным тромбообразованием.
Отсутствие коррекции данного состояния может привести к развитию острых нарушений мозгового и коронарного кровообращения, а также тромбоэмболии ветвей легочной артерии.
Именно поэтому чрезвычайно важно проводить адекватную антикоагулянтную терапию в послеоперационном периоде.
В кардиологической практике применение антикоагулянтов становится особенно актуально в постинфарктном периоде, при аритмиях, а также сердечной недостаточности.
Антикоагулянты назначают пожизненно пациентам, которые перенесли стентирование, либо аорто-коронарное шунтирование.
Естественные антикоагулянты
Понять, что это такое антикоагулянты, можно только разобравшись с механизмом действия данных веществ. В человеческом организме существуют как свертывающие, так и противосвертывающие системы. Первые отвечают за формирование тромботических масс при нарушение целостности сосудистых структур. Вторые предотвращают избыточную активность свертывающей системы крови, а также отвечают за своевременное расщепление уже существующих тромбов.
Естественные антикоагулянты подразделяются на первичные и вторичные. Первичные факторы постоянно циркулируют в сосудистом русле и препятствуют бесконтрольному образованию тромбов. Они также подразделяются на несколько подкатегорий.
- Ингибиторы создания фибрина – препятствуют превращения фибриногена в фибрин.
- Антитромбопластические вещества обладают антипротробиназным эффектом.
- Антитромбины – структуры, которые связывают тромбин.
Снижение активности данных веществ обуславливает развитие тромбоза, а также является одним из ключевых факторов в появлении синдрома ДВС.
Первичные препараты антикоагулянтов крови это:
- антитромбин III,
- альфа2-антиплазмин,
- гепарин,
- альфа-макроглобулин,
- аполипротеин А-11,
- альфа2-антитрипсин,
- плацентарный антикоагулянт – вырабатывается только при сформированной плаценте,
- С1-ингибитор эстеразы,
- ЛАКИ – Коагуляционный ингибитор липопротеин-ассоциированный,
- протеины S и C,
- аутоантитела, вырабатывающиеся к активным факторам свертывания,
- ингибитор сборки фибрина,
- тромбомодулин,
- гликопротеиды.
Вторичные факторы образуются в процессе разрушения тромбов:
- пептиды фибрина,
- антитромбин I,
- метафакторы – Va, Xia,
- ПДФ – продукты деградации фибрина, а также фибриногена,
- продукты деградации протромбинов Q, P, R.
Несмотря на многообразие естественных факторов крови, баланс между свертывающей и противосвертывающей системами достигается не всегда. Недостаточная активность естественных антикоагулянтов и избыточная активность свертывающей системы крови может привести к повышенному тромбообразованию. В таком случае, появляется необходимость в применении препаратов антикоагулянтного ряда.
Препараты антикоагулянты
Современные антикоагулянты позволяют повлиять на свертывающую систему крови, понижая ее активность.
Это приводит к уменьшению вязкости крови и вероятности образования тромбов.
Механизм действия антикоагулянтов зависит от класса препаратов, к которому они относятся.
Для лучшего понимания были созданы классификации, в которых указываются точки действия конкретных групп препаратов.
Классификация
Классификация антикоагулянтов начинается с разделения препаратов по механизму действия. Выделяют лекарственные средства, которые воздействуют непосредственно на факторы свертывания крови – их также называют прямыми.
К непрямым относят препараты, которые воздействуют на метаболические процессы печени, снижая синтез витамина K. Последний является важным фактором превращения протромбина в тромбин (тромбоцитарная ланка гемостаза).
Антикоагулянты при аритмии
Антикоагулянты при мерцательной аритмии. Мнемоника.
Выбор антикоагулянта при мерцательной аритмии.
Чтение методических рекомендаций часто работает не хуже снотворного, и что интересно, этот эффект сохраняется не зависимо от того на каком языке они написаны. Но недавно свершилось небольшое чудо: Американский Колледж Кардиологии и Американская Ассоциация Сердца совместно издали методические рекомендации по ведению больных с мерцательной аритмией не клапанного генеза. Основным пунктом этих рекомендаций является использование антикоагулянтной терапии у таких больных. Вот этот пункт и представлен в виде мнемоники! Причины Мерцательной Аритмии Вам поможет запомнить другая мнемоника по Мерцательной аритмии в этой статье.
Как часто вам приходится решать, назначать или нет больному Кумарин или Аспирин, что более опасно для данного больного с мерцанием предсердий — эмболический инсульт или кровотечение вызванное антикоагулянтами. Теперь решение этой задачи стало намного более простым, достаточно собрать из анамнеза больного факторы риска и сложить набранные очки.
Этим сообщением мы хотим открыть новую рубрику на сайте: «Медицинские мнемоники». Их очень много в Интернете, но увы — как и сегодняшняя мнемоника, они на английском языке. Поэтому если у вас есть свои выработанные мнемоники и вы хотите поделиться ими со своими коллегами, присылайте их на сайт или просто оставляйте в комментариях к статьям. Мы опубликуем их вместе с именами тех, кто их прислал (при Вашем желании). Как Вы запомнили названия костей запястья или функции черепных нервов, классы анти-аритмических препаратов или причины болей в грудной клетке? Ваши коллеги, особенно студенты медики будут Вам благодарны за хорошую подсказку в виде мнемоники !
А теперь вернемся к мерцательной аритмии и назначению антикоагулянтов при этом заболевании. Мнемоника CHADS2 составлена из факторов риска эмболического инсульта у таких больных:
- Cardiac Failrue — Сердечная недостаточность — 1 очко
- Hypertenstion — Гипертония — 1 очко
- Age 75 and above — Возраст 75 и старше — 1 очко
- Diabetes — Диабет — 1 очко
- Stroke (previous Stroke or TIA) — Анамнез Ишемического Инсульта или Преходящего нарушения мозгового кровообращения. микроинсульта — 2 очка
Сложите очки набранные вашим больным, чтобы получить рекомендуемый метод профилактики инсульта. Если сумма
0 — Аспирин от 80 до 325 мг в день;
1 — Аспирин или Кумарин (Варфарин), решение о выборе индивидуально
2 — или больше — Кумарин (Варфарин)
Полный текст статьи (на английском) вы найдете перейдя по ссылке (1) внизу.
Ссылка 2: Общие рекомендации по Антитромбозной и Тромболитической Терапии от Американского Колледжа Торакальных Врачей
Назначение антикоагулянтов для больных с высоким риском Инсульта, которые не входят в вышеуказанную шкалу CHADS2.
Расширенная мнемоника CHA2DS2VASc включает предыдущую, снижает возраст риска инсульта от 75 до 65 лет и добавляет новые категории больных, которым показана антикоатулянтная терапия.
Доступ к запрашиваемой странице запрещен
Возможные причины, по которым возникла эта ошибка:
- Доступ намеренно закрыт владельцем сайта
Попробуйте связаться с владельцем сайта и договориться с ним о предоставлении доступа к интересующим Вас материалам
Что такое антикоагулянты и когда они используются
Антикоагулянт — это медицинский препарат, который препятствуют образованию тромбов. К ним относят такие препараты как варфарин и синкумар. Оба этих препарата блокируют образования витамина К в печени, без которого кровь утрачивает способность сворачиваться, разумеется до определенной степени. Используются антикоагулянты в тех случаях, когда у пациента высокий риск развития тромбоэмболических осложнений (см. статью “Какие цели преследуют при лечении мерцательной аритмии ”).
Прием этого препарата — единственная защита от инсульта, хотя и не на 100%. Чтобы препарат работал эффективно, необходимо поддерживать кровь «жидкой» и здесь пациент и врач ходят по лезвию бритвы, нужно поймать «золотую середину», так как при недостаточном количестве принимаемого препарата — это неэффективная защита от инсульта, напрасная трата денег и нагрузка на органы выведения, а при его чрезмерном приеме — риск получить кровотечение.
Поэтому принимать антикоагулянты хлопотно, так как постоянно, сначала раз в две недели, а затем раз в 2-3 месяца, необходимо сдавать определенный анализ крови на МНО или ПТИ, который показывает состояние Вашей свертывающей системы.
Если же Вы не собираетесь серьезно заниматься этим вопросом, то лучше даже не начинать принимать антикоагулянты, а пить аспирин, но не ждите что он Вас надежно убережет от инсульта, в этом отношении он на порядок уступает варфарину.
Источник
